Анемия — это клинико-гематологический комплекс симптомов, который заключается в снижении гемоглобина крови и связанных с этим нарушениях в органах и системах. Анемия беременной — это специфическое состояние, которое развивается в период вынашивания, чаще всего проявляется во II-III триместрах и осложняет течение беременности.
Частота развития анемий у беременных составляет, по разным данным, от 20 до 80%. Среди анемий беременных около 90% составляют железодефицитные состояния, другие виды анемий встречаются гораздо реже. Перинатальная смертность при анемии составляет от 4,5 до 20,7 %. Частота встречаемости врожденных аномалий развития плода достигает 17,8 % случаев.
Анемия может служить противопоказанием к вынашиванию ребенка (!). Это:
1. Хроническая железодефицитная анемия тяжелой степени.
2. Гемолитическая анемия (анемия, связанная с распадом красных кровяных клеток).
3. Анемия при гипо- и аплазии костного мозга (апластическая анемия).
4. Анемия на фоне лейкоза.
5. Анемия на фоне болезни Верльгофа.
В указанных случаях требуется рассмотрения случая на консилиуме с решением о возможности вынашивания. Решение необходимо принять до 12 недель. Но даже если рекомендовано прерывание беременности, окончательное решение всегда остается за женщиной.
Но указанные случаи довольно редки, и, как правило, диагностированы до беременности.
Анемия беременной — это состояние приобретенное, оно сопутствует гестации и осложняет ее течение.
1) усиленное потребление минеральных веществ (микро- и макроэлементы, в частности железо) и белка для удовлетворения потребностей растущего плода. Железо в развитии плода играет очень важную роль, при участии этого элемента формируется кроветворение плода, а также мышечная система.
Чтобы обеспечить возрастающие потребности плода в питательных веществах, кислороде и пластических материалах, в организме матери начинает увеличиваться объем крови, достигая максимума в третьем триместре. Вместо 3000 — 4000 мл крови по сосудистому руслу циркулирует примерно 5300 — 5500 мл. Но объем крови не может увеличиться столь значительно с сохранением прежнего количества клеток.
Гематокрит — это соотношение жидкой части крови (плазмы) и клеточного состава. И гематокрит во время беременности неизбежно снижается. В этом также есть глубоко предусмотренный природой смысл, крови становится больше по объему, она более жидкая и текучая, обмен веществ в мелких сосудах системы «мать — плацента — плод» происходит активно, поэтому организму матери легче выполнить потребности плода в питании и кислороде.
Выше мы рассмотрели патофизиологические причины анемии беременной, но существует ряд факторов, которые по отдельности или в совокупности увеличивают риск развития анемии и усиливают ее тяжесть.
— Снижение поступления железа с пищей (недостаточное питание по социальным показаниям, вегетарианство и веганство, анорексия, обедненные малокалорийные диеты).
— Хронические заболевания воспалительного (ревматизм, ревматоидный артрит, колит, заболевания почек и печени и другие) и невоспалительного (сахарный диабет, пороки сердца) характера, хронические интоксикации (тяжелые металлы, профессиональные вредности).
При наличии хронического воспаления в организме железо начинает кумулироваться в очаге воспаления, в этом случае прием железа не сильно влияет на ситуацию, дефицит восполняется ненадолго и нарастает вновь при прекращении приема препаратов железа.
Заболевания желудочно — кишечного тракта (гастрит, язвенная болезнь, колит и другие) затрудняют всасывание железа и белка из пищи, способствуют развитию дисбиоза.
— Наследственность. Наличие железодефицитных состояний у матери, рождение с анемией, рождение недоношенным ребенком. Если ребенок рождается с дефицитом железа, это патологическим образом влияет на становление кроветворного аппарата на всю жизнь, так как всасывание железа с пищей у ребенка до 1.5 лет минимально и развитие кроветворения происходит за счет накопленного запаса железа.
— Осложненное течение данной беременности (выраженный токсикоз, преэклампсия, предлежание плаценты). Сюда также относится многоплодная беременность, так как расход железа увеличивается вдвое.
Риск быстрого развития железодефицитного состояния больше у юных первородящих (до 18 лет, а особенно до 16) и первородящих после 30 лет.
Также в группе риска женщины с большим паритетом родов (многорожавшие) и те, кто продолжает кормить грудью ребенка на фоне прогрессирующей следующей беременности, предпосылкой к дефициту железа является промежуток между родами менее трех лет.
Гемоглобин в крови беременной женщины должен быть в пределах 110 — 140 г/л в течение всей беременности.
Даже при отсутствии анемии, гемоглобин к III триместру почти всегда снижается. Например, если исходный гемоглобин 135 г/л, то в третьем триместре, учитывая расход железа и разведение крови, он составит около 110 – 115 г/л. И это нормально! Такое состояние должно предполагать обогащенное питание и не нуждается в приеме медикаментозных средств.
Классификация анемии беременной по степени тяжести:
- Легкая степень (уровень гемоглобина 110 — 91 г/л)
- Средняя степень (уровень гемоглобина 90 — 71 г/л)
- Тяжелая степень (уровень гемоглобина ниже 70 г/л)
- Крайне тяжелая степень (уровень гемоглобина менее 40 г/л)
1) общая слабость, вялость, утомляемость;
2) бледность кожного покрова и слизистых (конъюнктива глаз), «голубые склеры»;
3) ломкость волос и ногтей, выпадение волос, сухость кожи, ангулярный хейлит («заеды» в углах рта);
4) извращение вкуса, появление патологических пристрастий в пище (желание есть мел, землю, глину, золу);
5) мышечная слабость, боли в мышцах, поперхивание;
6) одышка, учащение сердцебиения, давящие и ломящие боли за грудиной;
7) беспричинные давящие головные боли на фоне нормального или пониженного артериального давления, стойкое понижение артериального давления, шум в ушах, обмороки и предобморочные состояния (головокружение, потемнение в глазах, потеря равновесия);
8) отеки, которые могут иметь разную выраженность, от умеренных отеков ног до массивных отеков, захватывающих нижние конечности, переднюю брюшную стенку и распространяющиеся выше;
9) непроизвольное мочеиспускание малыми порциями (ослабление мышечного сфинктера).
Анемия не является прямой причиной акушерских осложнений, но она косвенно способствует увеличению их числа за счет нарушения общего обмена веществ (в частности кислорода) в организме.
— Токсикоз первой половины беременности (у женщин с анемией токсикоз протекает тяжелее и длится дольше).
— Преждевременная отслойка нормально расположенной плаценты (за счет нарушения кровообращения в системе «мать — плацента — плод»).
— Хроническая фетоплацентарная недостаточность, ведущая к гипоксии плода и задержке развития плода (снабжение малыша кровью с недостаточным насыщением кислородом ведет к постоянному кислородному голоданию).
— Преждевременные роды (вследствие хронической фетоплацентарной недостаточности и истощения ресурсов на определенном этапе гестации).
В послеродовом периоде у женщин с анемией выше частота гипотонических и атонических кровотечений (которые еще более утяжеляют степень анемии), гнойно — септических осложнений и нарушений лактации.
— Рождение с низкой массой тела, задержкой физического развития плода.
— Запоздалое отпадение пуповинного остатка, медленное заживление пуповинной ранки.
— Развитие анемии у ребенка в периоде новорожденности.
— Задержка психомоторного развития.
— Сниженный иммунитет, низкая сопротивляемость инфекциям.
— ОАК (общий анализ крови) является первым методом диагностики железодефицитного состояния. По результату ОАК можно выяснить уровень гемоглобина, количество эритроцитов (красных кровяных телец), гематокрит, цветовой показатель. Контроль состояния во время приема препаратов железа также осуществляется по ОАК.
- гемоглобин 110 — 140 г/л
- гематокрит 36 — 42%
- эритроциты 3.7 — 4.7*10 12/мл
- цветовой показатель 0.8 — 1.0
В ОАК определяется также изменение размеров и формы эритроцитов: маленькие эритроциты (микроцитоз), деформация эритроцитов (пойкилоцитоз), наличие отдельных фрагментов эритроцитов (шизоцитоз).
— Общая железосвязывающая способность сыворотки (ОЖСС) . ОЖСС в норме у женщин имеет такие показатели: 38,0-64,0 мкм/л. при анемии этот показатель повышается.
— Железо крови . В норме у женщин железо крови в пределах 12 — 25 мкмоль/л.
— Насыщение трансферрина железом . Трансферрин – это белок, транспортирующий железо к органам и тканям. Если в организме начинает отмечаться недостаток железа, то в первую очередь обедняется именно этот показатель, трансферрин постепенно теряет прикрепленные к нему молекулы железа. В норме этот показатель 16 — 50%, при анемии он снижается.
— По необходимости консультации врачей — специалистов (гастроэнтеролог, гепатолог, гематолог, ревматолог и другие).
Хотя спектр исследований весьма широк, как правило, диагностика анемии беременной базируется на развернутом анализе крови, который при правильной расшифровке дает почти всю необходимую информацию.
Первым этапом на пути к восстановлению нормального уровня гемоглобина является специальная диета. Анемия может появиться даже у тех, кто, казалось бы, достаточно и разнообразно питается. Но питание может не включать именно те, нужные продукты, которые богаты легкоусвояемым железом.
Мясные продукты и субпродукты содержат большое количество соединений железа, а кроме того, оно всасывается максимально полно (до 25 — 30%). Колбаса, сосиски и подобные продукты к мясным относятся очень условно, зато содержат рекордное количество соли и крахмала, поэтому употребление их никакой пользы не принесет.
Железо из других продуктов животного происхождения (рыба и морепродукты) всасывается труднее, около 15 — 20%.
Из растительных продуктов всасывается только около 2 — 5% железа, которое в них содержится.
Рекомендуемые продукты (расположены в порядке убывания по обогащенности железом): свиная печень, какао, яичный желток, сердце, телячья печень, подсушенный хлеб, абрикосы, миндаль, индюшатина, шпинат, телятина и другие.
Усвоению железа из продуктов животного происхождения способствуют продукты, которые богаты цинком, медью, кобальтом. Эти элементы вы найдете в печени, какао, морепродуктах (креветки, мидии и другие морепродукты).
Повысить усвояемость железа из животных, а особенно из растительных препаратов, можно, если ввести в рацион продукты, богатые аскорбиновой, янтарной, лимонной кислотами и фруктозой (томаты, киви, земляника, клубника, цветная капуста, болгарский перец, мед).
Так, например, гречневую кашу лучше сочетать с тушеными овощами (томаты, цветная капуста, перец), говядину и сердце после приготовления заправить томатным соусом или соусом с добавлением лимонного сока.
Подходить к составлению рациона следует обдуманно, потому что избыток кислот будет негативно сказываться на состоянии слизистой желудка и пищевода, а также затруднит всасывание кальция.
Фолиевая кислота (витамин В9), безусловно полезная для беременных в плане профилактики уродств плода, поможет и в деле профилактики анемии. Фолаты помогают железу легче всасываться и вступать в обмен веществ в организме. Продукты, богатые фолиевой кислотой: шпинат, листовой салат, свежая петрушка, капуста, репа, листовая горчица, спаржа, курага, брокколи, цитрусовые, малина, клубника, фасоль, горох, чечевица, семена и орехи (семена подсолнечника, льна, кунжут и арахис; кунжут, к тому же, рекордсмен по содержанию кальция).
Затрудняют всасывание железа молочные и кисломолочные продукты, кофеин, танин и продукты, богатые фитиновой кислотой (кукуруза, соя). Также не способствуют всасыванию большое количество жиров в пище.
Разница в приеме таких антагонистических (противодействующих) продуктов должна составлять не менее двух часов.
Кстати, кофе и чай затрудняют всасывание почти всех витаминов и микроэлементов из пищи, поэтому эти полезные напитки следует всегда употреблять отдельно, тогда сохраняется и польза зеленого или травяного чая, натурального кофе или матэ, и усваиваются полезные нутриенты из пищи.
Препараты железа выпускаются в форме таблеток, растворов для внутреннего употребления и растворов для внутривенного введения. Ранее применявшиеся препараты железа для внутримышечного введения сейчас не рекомендуются из-за частоты осложнений (постиъекционные гематомы, абсцессы и аллергические реакции).
— Начинают лечение анемии с таблетированных препаратов, они, как правило, хорошо переносятся и легко дозируются.
Сорбифер дурулес (комбинированный препарат, содержащий 100 мг железа и 60 мг аскорбиновой кислоты), применяется по 1 — 2 таблетки в сутки при лечении анемии легкой степени и для профилактики железодефицита, при анемии средней степени тяжести применяют до 4 таблеток в сутки в 2 приема. Длительность лечения определяется индивидуально в зависимости от степени тяжести анемии и эффекта от лечения.
Фенюльс 100 (железо 100 мг, аскорбиновая кислота 60 мг) для профилактики 1 таблетка 1 раз в сутки, для лечения 1 таблетка 2 раза в сутки. Длительность приема также индивидуальна.
Ферретаб (железа 50 мг, фолиевой кислоты 500 мкг) по 1 капсуле в сутки, максимально до 2-3 капсул в сутки в 2 приема, принимается до восстановления уровня гемоглобина, далее профилактический прием в индивидуальном режиме.
Мальтофер (в одной таблетке/40 каплях раствора/10 мл сиропа 100 мг железа) выпускается в трех лекарственных формах, прием по 40-120 капель/10-30 мл сиропа/1-3 таблетки в сутки в 1-2 приема. Длительность приема определяется индивидуально.
Тотема (комбинированный препарат железа, меди и марганца) по 2-4 ампулы в сутки, раствор разводят в 1 стакане воды, длительность и кратность приема определяются индивидуально, в течение курса лечения доза препарата может меняться в зависимости от картины крови.
Прием таблетированного железа иногда сопровождается осложнениями со стороны желудочно — кишечного тракта (дискомфорт в желудке, изжога, запоры), это не должно служить противопоказанием к дальнейшему приему.
Необходимо соблюдать некоторые правила: принимать железо во время еды (исключив в этот прием пищи те продукты, которые мешают его всасыванию), постараться нормализовать стул (употребление кураги и чернослива, достаточное количество клетчатки, ситуационно ректальные свечи с глицерином на ночь).
— Инъекционные препараты используются исключительно в стационаре, так как есть вероятность развития анафилактического шока.
Препараты железа для внутривенного введения сейчас начинают использоваться у беременных. В частности, используется препарат Ферринжект, раствор для введения в/в или в диализную систему. Введение его должно быть строго по показаниям, под контролем врача. Доза препарата рассчитывается индивидуально, исходя из уровня гемоглобина и веса пациентки. По мере лечения доза снижается. Курс лечения индивидуальный, после инъекционного железа осуществляется перевод на прием железа в таблетках.
— Трансфузия (переливание компонентов крови) производится при тяжелой анемии, по строгим показаниям и в условиях стационара.
Если лечение препаратами железа не приводит к увеличению уровня гемоглобина, не отмечается положительной динамики по симптомам анемии, то следует исключать иные причины анемии.
Краткий перечень диагностических мероприятий (выполняются строго по показаниям): расширенный биохимический анализ крови, УЗИ внутренних органов и почек, ФГДС, стернальная пункция (анализ костного мозга из грудинной кости), консультации врачей — специалистов по показаниям.
Следует знать, что к беременности нужно подготовиться и иметь нормальный уровень гемоглобина, а при наличии анемии выяснить ее причину.
Для профилактики анемии и других осложнений беременности рекомендуется прием поливитаминных комплексов, содержащих не менее 60 мг железа и не менее 250 мкг фолиевой кислоты (элевит пронаталь, витрум пренатал). Имейте в виду, что прием поливитаминов способен только ПРОФИЛАКТИРОВАТЬ железодефицитные состояния, уже развившуюся анемию следует лечить более высокими дозами железа.
Прием поливитаминов следует начать за 3 месяца до предполагаемого зачатия и продолжать не менее чем до 12 недель беременности, а далее по показаниям.
Мы рассмотрели наиболее часто встречающееся состояние, которое осложняет течение беременности, но с ним можно и нужно бороться. Анемия беременных при своевременном и правильном лечении – это «благодарное» состояние, то есть положительный эффект в анализе крови и улучшение самочувствия, мы ожидаем довольно быстро. Не избегайте посещения женской консультации и прислушивайтесь к рекомендациям своего врача. Следите за собой и будьте здоровы!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
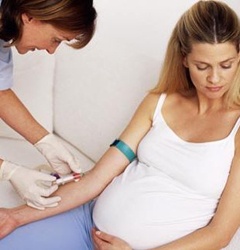
Для своевременного выявления анемии (и других возможных осложнений) всем женщинам во время беременности рекомендуется проходить профилактический осмотр у гинеколога как минимум три раза.
Профилактические посещения гинеколога проводятся:
- До 12 недели беременности. В этом периоде оценивается общее состояние женщины, а также проводится ультразвуковое исследование (УЗИ) с целью выявления аномалий развития плода. Если по результатам анализов у женщины обнаруживается анемия, она точно никак не связана с наступившей беременностью, то есть ее причины нужно искать в других органах и системах.
- До 27 недели беременности. На данном этапе также оценивается общее состояние женщины и развивающегося плода. При общем анализе крови могут быть выявлены начальные признаки дефицита железа или других микроэлементов. Выраженные клинические признаки анемии наблюдаются редко, однако это не отменяет необходимости назначения профилактического лечения.
- С 28 по 42 недели беременности. Анемия на данном сроке беременности может наблюдаться только в случае неправильно проводимого профилактического лечения (либо если женщина на протяжении всей беременности вообще не посещала гинеколога и не принимала никакого лечения). Во время обследования оценивается общее состояние женщины и плода и принимается решение о методе родоразрешения (через естественные родовые пути или с помощью операции кесарева сечения). Дело в том, что при выраженной анемии женский организм (в частности сердечно-сосудистая и дыхательная система) может не выдержать возрастающих нагрузок, что может стать причиной слабости родовой деятельности и даже привести к гибели матери или плода во время родов. В данном случае если позволяет срок беременности, может быть выполнено профилактическое лечение анемии, после чего (в случае положительного эффекта) можно будет рожать через естественные родовые пути. Если же тяжелая анемия диагностируется на поздних сроках беременности (40 неделя и позже), врач рекомендует выполнить кесарево сечение (также после соответствующей предоперационной подготовки).
Для выявления причины анемии при беременности врач может провести:
- опрос;
- клиническое обследование;
- общий анализ крови;
- биохимический анализ крови;
- пункциюкостного мозга.
Опрос является важным этапом диагностики, во время которого врач может заподозрить ту или иную причину анемии.
Во время опроса врач-гинеколог может спросить:
- Как давно наступила беременность?
- Были ли беременности раньше?
- Если были – как они протекали (в частности врача интересует, страдала ли женщина анемией и какое лечение принимала по этому поводу)?
- Как давно была последняя беременность?
- Как питается женщина?
- Страдает ли женщина какими-либо хроническими заболеваниями (гепатитом, циррозом печени и так далее)?
- Злоупотребляет ли женщина (или злоупотребляла ли ранее) алкогольными напитками?
- Страдала ли женщина когда-либо анемией (даже не связанной с беременностью)?
- Как давно женщина проходила последнее медицинское обследование (включающее общий анализ крови) и каковы были его результаты?
- Отмечались ли в последнее время какие-либо вкусовые отклонения (желание съесть какие-то несъедобные продукты, ощущение необычных вкусов или запахов при их отсутствии и так далее)?
Во время осмотра врач старается выявить первые признаки анемии, а также оценить состояние других органов и систем, которые могут быть поражены при той или иной форме заболевания. Так как более 90% анемий во время беременности являются железодефицитными, особое внимание уделяется признакам дефицита железа в организме.
При обследовании пациентки врач оценивает:
- цвет кожных покровов;
- влажность кожи;
- эластичность кожи;
- слизистую оболочку полости рта;
- состояние языка;
- состояние ногтей;
- состояние волос;
- степень развитости подкожно-жировой клетчатки;
- артериальное давление (может быть снижено при анемии);
- размеры печени (при помощи прощупывания и простукивания);
- размеры селезенки (в норме определить ее не удается);
- мышечную силу пациентки;
- переносимость физических нагрузок (женщину просят пройтись несколько раз по кабинету или выполнить пару простых упражнений, оценивая выраженность и продолжительность возникающей при этом одышки).
Общий анализ крови является основным исследованием, при помощи которого выявляется анемия. Суть данного метода заключается в заборе небольшого количества крови пациентки и исследовании ее в лаборатории с целью определения количества всех клеточных элементов, а также их структуры и состава.
Особой подготовки данное исследование не требует. Накануне вечером женщине рекомендуется легкий ужин, а утром легкий завтрак (ничего жирного, жареного или копченого).
Забор крови для общего анализа производится из пальца (для этого берется капиллярная кровь, обычно из безымянного пальца левой руки) или из вены. Сегодня все большее предпочтение отдается второму методу, хотя капиллярная кровь тоже вполне пригодна для данного исследования. Для забора крови из вены пациентка садится на стул и оголяет руку до плеча, после чего кладет ее на спинку стула локтевой поверхностью вверх. Медсестра оценивает состояние поверхностных вен и решает, из какой вены будет брать кровь. Для этого на нижнюю треть плеча накладывается специальный жгут, что приводит к сдавливанию расположенных там кровеносных сосудов и переполнению кровью нижерасположенных вен.
После выявления подходящей вены медсестра несколько раз обрабатывает кожу в области предполагаемого прокола ватой, смоченной в 70% спиртовом растворе (с целью предотвращения инфицирования) и последний раз сухим стерильным тампоном, после чего прокалывает вену. Игла при этом должна вводиться по направлению к плечу пациентки, так как это способствует более быстрому заживлению ранки в сосудистой стенке после выполнения процедуры.
Вводя иглу, медсестра слегка оттягивает поршень шприца на себя. В момент прокола венозной стенки в шприц поступит темно-красная венозная кровь. В этот момент медсестра должна прекратить продвижение иглы, снять жгут с плеча и набрать в шприц несколько миллилитров крови. После этого игла извлекается, а к месту прокола прикладывается спиртовой тампон. В течение 5 – 10 минут после окончания процедуры пациентке рекомендуется посидеть на кушетке в процедурном кабинете, так как в это время возможно возникновение побочных явлений (головокружения, потери сознания).
Исследовать полученную кровь можно с помощью обычного микроскопа (для этого готовятся мазки и используются специальные красители). Однако сегодня в большинстве лабораторий имеются специальные счетные камеры (гематологические анализаторы), которые позволяют в течение нескольких минут подсчитать количественный и качественный состав клеток в исследуемой крови, а также определить многие другие параметры.
Общий анализ крови при анемии
Также характерные изменения в ОАК могут отмечаться при более редких анемиях, а именно:
При данном исследовании производится оценка концентрации различных химических веществ в крови. Для каждого вида анемии характерны определенные биохимические изменения, что позволяет подтвердить или опровергнуть диагноз с большой долей вероятности.
Для выявления причины анемии у беременных врач может назначить:
- анализ уровня сывороточного железа;
- анализ уровня ферритина в крови;
- анализ общей железосвязывающей способности сыворотки крови;
- определение концентрации эритропоэтина в крови;
- определение уровня фолиевой кислоты в крови;
- определение уровня витамина В12 в крови;
- определение уровня билирубина в крови.
Анализ уровня сывороточного железа
Данное исследование позволяет выявить дефицит железа в крови пациентки. Однако стоит отметить, что в начальном периоде развития анемии можно получить ложноотрицательные результаты, так как железо будет выделяться из органов-депо (печени и других), в результате чего концентрация его в крови будет нормальной.
Нормальный уровень сывороточного железа у женщин составляет 14,3 – 17,9 микромоль/литр.
Анализ уровня ферритина в крови
Ферритин – это белковый комплекс, который связывает и хранит железо в организме. При недостатке железа оно в первую очередь мобилизуется (выделяется) из ферритина, а только после его истощения начинает выделяться из органов-депо. Вот почему определение уровня ферритина позволяет выявить дефицит железа на более ранних стадиях.
Нормальный уровень ферритина в крови у женщин составляет 12 – 150 нанограмм/миллилитр.
Анализ общей железосвязывающей способности сыворотки крови
Как говорилось ранее, поступающее в кровь свободное железо тут же связывается с транспортным белком трансферрином, который доставляет его в красный костный мозг и в другие органы. Однако каждая молекула трансферрина связывается с железом лишь на 33%. При развитии дефицита железа в организме активируется компенсаторный синтез трансферрина в печени (чтобы захватить как можно больше молекул железа из крови). Общее количество данного белка в крови при этом увеличивается, однако количество железа, связанного с каждой молекулой уменьшается. Определив, сколько железа связано с каждой молекулой трансферрина можно оценить степень дефицита железа в организме.
Нормальный уровень общей железосвязывающей способности сыворотки крови у женщин составляет 45 – 77 микромоль/литр.
Определение концентрации эритропоэтина в крови
Эритропоэтин – это особое вещество, которое выделяется в почках и активирует процесс образования эритроцитов в красном костном мозге. Синтез эритропоэтина стимулируется недостаточным количеством эритроцитов и гемоглобина в крови, которая проходит через почечные сосуды. Данные условия возникают практически при любой анемии, поэтому повышенная концентрация эритропоэтина в крови лишь подтвердит наличие заболевания, но не поможет распознать его причину.
Нормальный уровень эритропоэтина в крови женщины составляет 10 – 30 международных миллиединиц/миллилитр. Тут же стоит отметить, что данная компенсаторная реакция запускается только через определенный промежуток времени после начала развития анемии (через несколько дней), поэтому нормальный уровень эритропоэтина в крови не исключает наличия постгеморрагической или гемолитической анемии.
Определение уровня фолиевой кислоты крови
Снижение уровня фолиевой кислоты может отмечаться при развитии фолиеводефицитной анемии еще до начала клинических проявлений заболевания. Обычно уже во 2 триместре беременности у женщин может отмечаться незначительное снижение ее концентрации (при условии, что до наступления беременности в организме имелись достаточные запасы фолиевой кислоты).
Нормальный уровень фолиевой кислоты в женском организме составляет 3 – 6 нанограмм/литр.
Определение уровня витамина В12 в крови
В12-дефицитная анемия во время беременности развивается редко, так как запасы данного витамина в организме относительно велики (для развития анемии необходимо присутствие других способствующих и предрасполагающих факторов). Однако данный витамин необходим для нормального превращения фолиевой кислоты в организме, а при его недостатке также могут развиваться клинические проявления, схожие с симптомами фолиеводефицитной анемии.
Нормальный уровень витамина В12 в крови у женщин составляет 200 – 900 пикограмм/миллилитр.
Определение уровня билирубина в крови
Повышение концентрации свободного билирубина (норма 4,5 – 17,1 мкмоль/л) будет указывать на усиленное разрушение эритроцитов в селезенке, что происходит при гемолитической анемии. В то же время, повышение связанной фракции билирубина (норма 0 – 3,4 мкмоль/литр) является признаком нарушения проходимость желчевыделительных путей и не имеет ничего общего с анемией. Вот почему при наличии желтухи следует определять не только общее количество билирубина (норма которого составляет 3,4 — 20,0 мкмоль/л), но и концентрацию отдельных его фракций.
Пункция костного мозга подразумевает прокол губчатой кости организма и забор части располагающейся в ней кроветворной ткани, которую впоследствии обрабатывают специальным образом, окрашивают и исследуют под микроскопом. С помощью данного исследования можно оценить степень кроветворения в красном костном мозге, что позволяет подтвердить или опровергнуть диагноз апластической или другой анемии.
Сама процедура довольно болезненна ввиду того, что прокол кости (грудины, тазовой кости) проводится без обезболивания (введение местных обезболивающих препаратов может повредить исследуемый костный мозг и исказить полученные результаты). Вот почему данное исследование назначается только в крайнем случае, когда другие методы диагностики не дали положительных результатов.
На основании клинических проявлений заболевания и данных лабораторных анализов определяется степень анемии, что необходимо для выбора более правильной лечебной тактики.
Во время беременности у женщины может быть диагностирована:
- Анемия легкой степени тяжести. Характеризуется уровнем гемоглобина от 90 до 115 грамм/литр. Клинические проявления анемии при этом зависят от ее вида и скорости развития. Так, например, при медленном развитии железодефицитной или фолиеводефицитной анемии снижение уровня гемоглобина до 90 г/л может переноситься женщиной относительно хорошо (больные могут жаловаться на слабость, плохую переносимость физических нагрузок и так далее). В то же время, при быстром снижении уровня гемоглобина (например, при кровопотере) организм не успевает приспособиться к резко сниженному уровню доставки кислорода, в результате чего может наступить потеря сознания. В любом случае, если у женщины диагностирована данная степень анемии, ей рекомендуется пройти дополнительные обследования для выявления причины.
- Анемия средней степени тяжести. Характеризуется уровнем гемоглобина от 70 до 90 г/литр. В данном случае высок риск развития осложнений со стороны внутренних органов (в первую очередь со стороны головного мозга, который крайне тяжело переносит нехватку кислорода). Также повышается риск повреждения плода, так как обеспечение его кислородом целиком и полностью осуществляется за счет кислорода из крови матери. Женщины с таким уровнем гемоглобина должны быть в обязательном порядке госпитализированы в отделение патологии беременности для диагностики и наблюдения.
- Анемия выраженной степени тяжести. В данном случае уровень гемоглобина снижается ниже 70 г/л. Данное состояние угрожает жизни матери и плода, поэтому женщины с тяжелой анемией должны быть срочно госпитализированы в отделение реанимации и интенсивной терапии для лечения и наблюдения.
Возникшую во время беременности железодефицитную анемию следует отличать:
- От фолиеводефицитной анемии. Две данных патологии имеют схожие симптомы, однако при проведении простого анализа крови их можно легко различить. При железодефицитной анемии эритроциты уменьшены в размерах и снижен общий уровень гемоглобина, в то время как при фолиеводефицитной анемии отмечаются противоположные данные. Также выставить правильный диагноз поможет оценка уровня железа и фолиевой кислоты в крови.
- От гемолитической анемии. Необходимость дифференциальной диагностики (разграничения симптомов) между гемолитическими и железодефицитными анемиями обусловлена тем, что при гемолитических кризах (состояниях, при которых за короткий промежуток времени разрушается большое количество эритроцитов) активируются компенсаторные реакции в красном костном мозге. В результате этого синтезируется большое количество новых эритроцитов, на которые расходуется большое количество железа. В связи с этим при исследовании периферической крови и проведении биохимического анализа могут быть выявлены признаки железодефицитного состояния (снижение концентрации сывороточного железа). Выставить правильный диагноз в данном случае поможет исследование уровня свободного билирубина, который будет повышенным при гемолитической анемии и нормальным при железодефицитной анемии.
Также следует отличать железодефицитную анемию, развившуюся в результате беременности (то есть из-за перехода части железа из материнского организма в организм развивающегося плода) от железодефицитных состояний, имевших место до наступления беременности. Основным отличительным признаком в данном случае будет являться время появления клинических и лабораторных признаков дефицита железа. Если данное состояние обусловлено беременностью, запасы железа в материнском организме истощатся не ранее чем через несколько месяцев после ее наступления. Если же при первом же обследовании у гинеколога (которое проводится до 12 недели беременности) у женщины выявляются признаки анемии и выраженного дефицита железа, следует искать другую причину данной патологии.
Помимо беременности, железодефицитная анемия может быть обусловлена:
- Хроническими кровопотерями – например, у женщин во время менструации, при наличии кровоточащей язвы в желудочно-кишечной системе, при частых (более 3 – 4 раз в год) сдачах крови (в одной дозе донорской крови содержится около 150 мг железа, на восполнение которого организму потребуется не менее 3 месяцев).
- Нарушением всасывания железа – наблюдается при хронических воспалительных заболеваниях, затрагивающих слизистую оболочку желудка или двенадцатиперстного отдела тонкого кишечника, а также при частичном или полном удалении указанных анатомических областей.
- Неполноценным питанием – дефицит железа может развиться при недостаточном потреблении богатых им мясных продуктов.
- Заболеваниями печени – при циррозе печени нарушается процесс депонирования железа в ней, а также снижается уровень транспортного белка трансферрина, который образуется в печени и отвечает за доставку железа к органам-депо.

Лечение железодефицитной анемии может включать:
- применение лекарственных препаратов;
- соблюдение диеты;
- народные средства.
Назначение препаратов железа является ключевым моментом в лечении железодефицитной анемии. Восстановление и поддержание нормального уровня данного вещества в крови способствует нормализации кроветворения и регрессии (постепенному исчезновению) других симптомов дефицита железа.
Препараты железа могут назначаться как энтерально (в виде таблеток), так и парентерально (в виде внутривенных капельниц или внутримышечных уколов). Первому варианту отдается предпочтение, так как он является более физиологичным. В то же время, при тяжелой анемии либо при нарушении процесса всасывания железа в желудочно-кишечном тракте (например, у пациенток после перенесенной операции по удалению части желудка или двенадцатиперстной кишки) препараты железа вводятся внутривенно.
Медикаментозное лечение железодефицитной анемии у беременных
 [1], [2], [3]
[1], [2], [3]