Анализ крови — самый распространенный диагностический метод обследования, который позволяет получить подробную информацию о состоянии здоровья человека. Он применяется при диагностике различных болезней вирусной или инфекционной природы.
При подозрении на ОРВИ или другие простудные заболевания врач направляет пациента на сдачу анализа крови, чтобы определить причину недомогания. В детском возрасте данная диагностика является определяющим фактором при выборе методов лечения.
ОРВИ в детском возрасте часто протекает легко. При своевременном лечении выздоровление наступает уже через неделю. Но иногда за привычной симптоматикой скрываются другие опасные заболевания.
По результатам анализа крови можно составить общее представление о характере болезни, установить степень распространенности вирусного процесса, определить наличие осложнений.
Важно отличить ОРВИ от других простудных заболеваний, что возможно сделать только при изучении показателей при анализе крови.
Отличаются они типом возбудителя, при этом имеют сходную симптоматику:
- беспокоит головная боль;
- повышается температура тела;
- появляется кашель, насморк;
- краснеет и болит горло;
- возникает чувство слабости и утомления;
- пропадает аппетит, не ощущается вкус еды;
- возникают трудности при глотании;
- чувствуется ломота во всем теле.

Вирусные заболевания невозможно вылечить препаратами, применяемыми при бактериальных. Они требуют другого подхода к лечению с применением противовирусных лекарственных средств.
ОРВИ — это вирусное заболевание верхних дыхательных путей. Для вируса характерен воздушно-капельный путь попадания в организм. Оседая на слизистых оболочках носоглотки, возбудитель болезни начинает размножаться.
Это происходит в течение нескольких дней. Продукты жизнедеятельности вируса попадают в кровяной поток. Поэтому любой вирусный воспалительный процесс вызывает изменения — повышается количество лейкоцитов в крови.
При сопутствующих патологиях назначается биохимическое исследование крови. Его цель — проверить наличие осложнений со стороны других систем органов. Ослабленный иммунитет маленького пациента — причина сдать кровь на иммунологическое исследование.

Для каждого заболевания существует конкретные показатели. Для осуществления лабораторной диагностики достаточно нескольких капель крови из пальца пациента. Общий анализ крови при подозрении на ОРВИ позволит точно определить, что стало причиной появления симптомов.
При попадании в организм возбудителя ОРВИ сильно увеличивается число лейкоцитов. Если при повторной сдаче анализа этот показатель уменьшается, есть основания говорить о начале процесса выздоровления.
При несоблюдении рекомендаций врача и отсутствии надлежащего лечения к вирусной инфекции может присоединиться бактериальная, что значительно ухудшит состояние ребенка. Это обнаруживается при расшифровке анализа и позволяет скорректировать методику лечения.
ОРВИ и грипп опасны для детского организма тем, что снижают иммунитет. Ребенок оказывается беззащитным перед разного рода инфекциями. Наличие вируса приводит к образованию хронических очагов воспаления, которые провоцируют появление аллергических реакций, мешают развитию малыша.
Перед сдачей крови на анализ важно соблюсти ряд правил. Чтобы результат был объективным, пациенту необходимо:
- перед забором материала отказаться от еды. Обычно процедура проводится утром натощак. Если она проходит в дневное время, нужно не кушать 5-6 часов до этого. Особое внимание следует уделить рациону: отказаться от жареной, соленой пищи и выпечки за 2-3 суток до сдачи анализа;
- если накануне принимались лекарства, врач должен об этом знать. Некоторые препараты выводятся из организма несколько дней, и наличие в крови их компонентов может исказить результаты анализа.
В лабораторных условиях взятие материала осуществляется двумя методами: кровь берется из пальца или из вены. При исследовании венозной крови клиническая картина заболевания более четкая, результат дает более подробную информация о состоянии пациента. Но если необходимо взять анализ крови при ОРВИ у ребенка, врачи учитывают специфику, связанную с возрастом пациента.

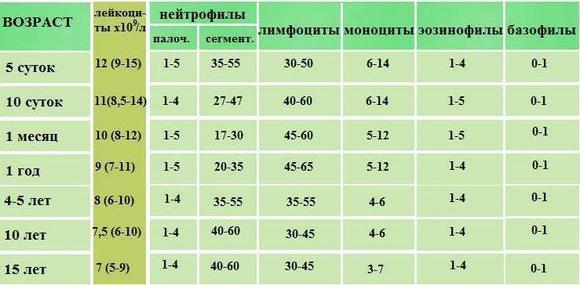
При изучении результатов анализа необходимо обратить внимание на такие компоненты, как лейкоциты, лимфоциты, эритроциты, тромбоциты, нейтрофилы, эозинофилы, СОЭ. Их количественное и процентное соотношение будет различаться в зависимости от того, что стало причиной воспалительного процесса.
Некоторые заболевания не только имеют сходную клиническую картину с ОРВИ, но и дают похожие результаты анализов. В таких случаях потребуется дополнительное обследование для определения вида инфекции в организме.
| Компоненты | Показатели нормы | Характеристика |
| Лейкоциты | 4 — 9×10^9 | Белые кровяные тельца. Количество лейкоцитов увеличивается при аллергическом и воспалительном процессах. Если их показатель снижен, это свидетельствует об угнетении иммунной защиты, что происходит при ОРВИ и таких заболеваниях, как корь, скарлатина, краснуха. |
| Лимфоциты | 2-40 % | Количество лимфоцитов в норме у взрослых и детей различается. У маленьких пациентов их больше, поэтому при расшифровке данных нужно учитывать возраст. Функция клеток — бороться с вирусом. Повышенное их содержание в крови является показателем вирусного простудного заболевания, а также таких патологий, как туберкулез и токсоплазмоз. |
| Эритроциты | 3,9 — 5×10^12 | Кровяные тельца красного цвета, в которых содержится гемоглобин. При ОРВИ их количество повышено или в норме. Если их большое количество, это признак обезвоживания организма. При острых респираторных заболеваниях показатели эритроцитов в крови редко бывают ниже нормы. |
| Тромбоциты | 180 — 320×10^12 на литр | Компоненты, отвечающие за процесс свертывания крови. При обезвоживании уровень тромбоцитов повышается. Если количество их уменьшается, это свидетельствует о серьезном воспалительном процессе, при котором к вирусной инфекции присоединяется бактериальная. |
| Нейтрофилы | 47 — 72% | Клетки, которые участвуют в поддержании иммунитета и борются с инфекцией бактериального типа. Поэтому при бактериальном возбудителе заболевания показатели данного компонента повышены. Большое их количество выявляется при интоксикации организма, стрессовом состоянии, тяжелых проявлениях гриппа. |
| Эозинофилы | 1 — 5 % | Значимый показатель при возникновении аллергических реакций. Он увеличивается, если на организме воздействуют аллергены или при заражении паразитами. |
| СОЭ | 2 — 15 мм/ч | Показатель скорости оседания эритроцитов. Повышение показателя указывает на наличие нарушения в работе организма. Может изменяться под влиянием множества факторов. |

| Компоненты | Вирусное заболевание | Бактериальное заболевание | |
| Лейкоциты | Количество снижено | Количество увеличено | |
| Лимфоциты | Количество повышено | Количество снижено или в пределах нормы | |
| Эритроциты | Количество повышено или в пределах нормы | В пределах нормы | |
| Тромбоциты | Количество повышено | Количество понижено | |
| Нейтрофилы | Показатель не увеличен | Показатель увеличен | |
| Эозинофилы | Количество повышено или в норме | Со временем количество повышается | |
| СОЭ | Показатель в норме | Показатель повышен | |
Совокупность следующих показателей при анализе крови позволяет сделать вывод о наличии вирусной инфекции (ОРВИ) и дифференцировать ее от бактериальных патологий:
- количество эозинофилов, лимфоцитов, эритроцитов повышено;
- содержание нейтрофилов ниже нормы;
- лейкоциты — уровень в пределах нормы или чуть понижен, в редких случаях превышает норму;
- повышенный показатель СОЭ (при тяжелом вирусном поражении).в пределах нормы (при хроническом течении заболевания).

Обычно все показатели фиксируются на специальном бланке. Не пытайтесь самостоятельно анализировать полученные результаты. Только специалист сможет объективно оценить совокупность показателей и правильно интерпретировать данные. При этом врач учитывает возраст пациента, особенности его организма, сопутствующие патологии.

Исследование крови в начальный период развития инфекционного процесса помогает дифференцировать заболевания вирусного и бактериального характера и назначить правильное лечение. Это позволит избежать развития осложнений, связанных с нарушением функционирования других органов.
источник
Воспалительная реакция в организме возникает в ответ на внедрение чужеродного агента. Агентами воспаления могут быть микроорганизмы: бактерии, вирусы, простейшие, грибы (микроскопические). Агентами могут выступать и продукты жизнедеятельности, токсины микроорганизмов и паразитов. Также агентами считаются аллергены или собственные ткани при их перерождении или без такового.
В зависимости от вида агента разделяют: септическое воспаление – если оно вызвано микроорганизмом и асептическое – аллергическое или аутоиммунное. Для диагностики воспалительного процесса назначается общий и биохимический анализ крови, анализ крови с полной расшифровкой лейкоцитарной формулы и специализированные анализы крови для определения уровня иммуноглобулинов.
Лейкоциты – белые кровяные клетки, ответственные за предотвращения развития проникшей в организм инфекции или за борьбу с уже развившимся процессом. Лейкоциты по своему строению и функциям не однородны. Выделяют следующие виды: нейтрофилы (палочкоядерные и сегментоядерные), лимфоциты, эозинофилы, базофилы и моноциты. От изменения содержания той или иной фракции зависит, какое именно общий анализ крови на воспаление покажет.
Нейтрофилы борются с бактериями. Лимфоциты с вирусами. Эозинофилы показатели аллергии и паразитарной атаки. В зоне ответственности базофилов аллергены, бактериальные токсины, яды. Моноциты – поглотители бактерий и вирусов, а также собственных отмирающих и разрушенных клеток.
Общее содержание лейкоцитов в общем анализе крови колеблется в пределах 4-9?109 (для детей 2-5 лет – 5-15.5) в поле зрения. Поскольку большинство современных лабораторий перешло на автоматическое проведение анализов, можно увидеть единицы измерения «тыс./мкл.».
Фракции определяются в процентах от общего числа лейкоцитов.
— Нейтрофилы палочкоядерные 1-6% (для детей 2-5 лет – 1-5%).
— Нейтрофилы сегментоядерные 47-72% (для детей 2-5 лет – 32-55%).
— Эозинофилы 0-5% (для детей 2-5 лет – 1-6%).
— Базофилы 0-1% для всех возрастов.
— Лимфоциты 18-40% (для детей 2-5 лет 33-35%).
— Моноциты 2-9% (для детей 2-5 лет – 3-9%).
Проводимый анализ крови на воспаление подразделяется не только по характеру, но и по интенсивности. В зависимости от того, насколько увеличен тот или иной показатель, опытному клиницисту довольно легко понять острое это воспаление, хроническое или обострение процесса. С этой же целью, а также с целью контроля качества лечения, назначаются повторные анализы.
Еще один из показателей общего анализа крови, указывающий на возможность присутствия любого воспаления в организме – это скорость оседания эритроцитов (СОЭ). Раньше этот тест называли РОЭ – реакция оседания эритроцитов. Но, на самом деле, никакой реакции (в химическом смысле) не происходит. Потому правильно процесс называть скорость. В норме этот показатель и у детей и у взрослых – 2-10 мм/ч. У женщин он может быть до 12 мм/ч.
Дополнительные тесты крови, говорящие о воспалении, проводятся по показаниям. В биохимическом анализе универсальный маркер воспаления С-реактивный белок (СРБ). Это неспецифический показатель, который сигнализирует о любом воспалении и повреждении тканей. По биохимии определяется нарушение функций того или иного органа, где есть воспаление. Ведь и панкреатит, и простатит, и миокардит – это все воспалительные заболевания.
Иммунограмма – специфический анализ, определяющий концентрацию иммуноглобулинов в сыворотке крови. Каждый из белков отвечает за свою специфическую воспалительную реакцию. По иммунограмме выясняется состояние иммунитета.
Иногда анализ крови воспаление не диагностирует. Это может быть при вялотекущих, длительных инфекциях. Может быть проявлением заболеваний крови или кроветворных органов. А также, при начатом самостоятельно лечении или неисправности лабораторного оборудования.
Может быть и ложноположительный анализ. Существует ряд функциональных состояний, при которых показатели крови могут возрастать на какое-то время в условиях отсутствия воспаления. Физическая нагрузка, прием пищи, стрессовые реакции ведут к повышению содержания общего числа лейкоцитов крови. А ежемесячные выделения у женщин и другие кровотечения могут повысить СОЭ.
Поэтому, если есть подозрение на воспалительный процесс, необходимо помнить о таких нюансах. Тогда анализ крови на воспаление определит с максимальной достоверностью.
источник
Диагностика пневмонии кроме клинического обследования и рентгена грудной клетки у детей включает в себя различные виды анализов, начиная от простого исследования крови и заканчивая ПЦР исследованием для определения специфических возбудителей.
В статье ниже мы кратко рассмотрим методы диагностики и подробно остановимся на изменениях в показателях общего анализа крови и индексе СОЭ, характерных для пневмонии.
Родители хорошо знают своего ребенка и поэтому при малейших изменениях его общего состояния начинают беспокоиться. А в некоторых случаях следует внимательно присмотреться к малышу. Причиной пневмонии в 90 случаев из 100 являются бактерии (например, стрептококк или хламидии), а в 10 – вирусы и грибки.
Обратиться в поликлинику для диагностики пневмонии нужно при наличии нескольких симптомов, подробно представленных в этой статье.
Любая диагностика воспаления легких содержит в себе два типа исследования – лабораторные анализы и лучевую диагностику.
В лабораторные анализы, входят следующие диагностические манипуляции:
К лучевой диагностике причислены следующие процедуры:
- рентгенографическое исследование;
- флюорография;
- рентгеноскопия;
- томография.
При этом назначение той или иной диагностической процедуры осуществляется в зависимости от возраста ребенка и тяжести заболевания.
Малыши в возрасте до 3 лет – это особая категория пациентов, и, чтобы диагностировать у них наличие пневмонии, нужно следовать такому плану:
- Визуальная оценка текущего состояния малыша.
- Полный, внимательный осмотр педиатром, простукивание грудной клетки и прослушивание фонендоскопом. Квалифицированный врач определит наличие у малыша пневмонии без анализов. Также в большинстве случаев, доктор дополнительно назначает лабораторные тесты.
- Клинический (общий анализ крови) – стандартная диагностика.
- Анализ мочи. Проводится для диагностики состояния почек и выраженности интоксикации.
- Бактериологическое исследование крови.
- Исследование состава мокроты ребенка.
Детям в возрасте от 4 до 10 лет при диагностике пневмонии проводят стандартные мероприятия: прослушивание легких фонендоскопом, анализы крови (общий клинический, биохимический и бактериологический), мочи, мокроты. Когда после сдачи указанных анализов наблюдаются сложности в диагностике, есть подозрения на осложнения и признаки тяжелого течения болезни, детям этого возраста назначают рентгенологическое исследование.
Начиная с 10 лет разрешено проведение всех диагностических манипуляций.
Исследование мокроты проводится только у детей старшего возраста. У малышей мокроту сложно собрать, так как они ее заглатывают. Используя этот метод диагностики, определяют количество нейтрофилов, эритроцитов, фибрина. Таким образом, можно узнать, что явилось причиной и возбудителем болезни. Но этот результат исследования нельзя назвать достаточно информативным, так как при заборе мокроты присутствует большая вероятность попадания бактерий и микробов из ротовой полости или бронхов.
При диагностике пневмонии у детей важным моментом является исследование крови. Например, зная показатели лейкоцитов и лимфоцитов можно определить этиологию заболевания: вирусную или бактериальную.
Наиболее значимы при диагностике пневмонии серологический, биохимический и общий анализы крови. Рассмотрим каждый из них подробнее.
Позволяет оперативно определить микроорганизмы и возбудители инфекции в том случае, когда результаты других анализов ставятся под сомнение. Проводится довольно редко. Его используют для диагностики атипичной пневмонии, вызванной хламидиями или микоплазмой. Это исследование дает возможность определить, что послужило источником заболевания и корректно назначить курс антибиотиков для лечения.
Данный тест является самым эффективным средством для выявления атипичных возбудителей и вирусов (микоплазмы, хламидии). Исследование позволяет определить ДНК любого микроорганизма. Преимуществом является возможность количественной оценки микроба в организме и возможность выявления сразу нескольких инфекций или вирусов.
В отличие от ПЦР, данный тест не выявляет вирусных агентов или бактерий, а измеряет количество выработанных антител иммунной системой человека. Антитела, в свою очередь, борются с возбудителем болезни. Например, в первые 10 дней болезни, тест показывает наличие иммуноглобулинов класса “М”, позднее с развитием болезни – класса “А”. На затяжное течение инфекции может указывать выработка организмом иммуноглобулинов класса “G”.
Имеет весомое значение при диагностике болезни. Показатели при биохимии крови являются неспецифическими, но дают возможность врачу определить выраженность воспалительного процесса и функциональной активности внутренних органов при пневмонии.
Важно обратить внимание на такие показатели крови:
- Общий белок. При нормальном состоянии организма, содержание белка составляет 65-85 г/л. При воспалении легких оно не увеличивается и не уменьшается, находится в допустимых граничных значениях.
- Альфа и гамма глобулин. Значение этих показателей значительно превышает норму. Это является свидетельством того, что организм борется с воспалением.
- Фибриноген. Незначительно превышает норму.
- С-реактивный белок. Данный показатель находится выше нормы.
- Лактатдегидрогеназа (ЛДГ). Представленный показатель находится немного выше нормы.
ОАК обладает самым большим диагностическим значением и содержит в себе такие показатели:
- Лейкоциты. Если присутствует бактериальная пневмония, то количество лейкоцитов будет выше нормы. При вирусной пневмонии – наблюдается значительное понижение количества лейкоцитов (лейкопения). У детей норма лейкоцитов зависит от возраста. Для новорожденных – 9,2-13,8 х 10 в 9 степени Ед/л, с года до 3 лет 6-17 х 10 в 9 степени Ед/л, от 3 до 10 лет – 6,1-11,4 х 10 в 9 степени Ед/л.
- Лейкоцитарная формула и ее сдвиг. Когда болезнь вызвана бактериями, то в крови находят выраженные зернистые нейтрофилы. Значительный объем их незрелых (палочкоядерных) форм говорит о бактериальной пневмонии. Это так называемый сдвиг лейкоцитарной формулы влево. Когда нейтрофилов в крови мало, а лимфоцитов больше нормы, то это говорит о вирусной природе воспаления легких у ребенка.
- Эритроциты. При лёгком протекании болезни возможно их незначительное понижение, при более тяжелой степени пневмонии количество эритроцитов повышено. Норма эритроцитов для детей до года – 4-5,3 х 10 в 12 степени г/л, с года до трех лет – 3,7-5,3 х 10 в 12 степени г/л, до 12 лет – 3,7-5,0 х 10 в 12 степени г/л
- Лимфоциты. При пониженном количестве лимфоцитов можно говорить про бактериальный характер пневмонии.
- Тромбоциты. При пневмонии они находятся в допустимых пределах, характерных для возраста.
- Скорость оседания эритроцитов (СОЭ).
При острой пневмонии одним из самых важных признаков наличия заболевания в организме ребенка, является скорость оседания эритроцитов.
У детей этот показатель меняется в зависимости от возраста. Повышение СОЭ является одним из наиболее характерных признаков пневмонии. При этом скорость оседания эритроцитов в крови ребенка увеличена и может превышать 30 мм/ч.
Для сравнения, нормы СОЭ у детей в зависимости от возраста следующие:
- для новорожденных – 2-4 мм/ч;
- дети до года — от 3 до 10 мм/ч;
- дети в возрасте от года до 5 лет — от 5 до 11 мм/ч;
- дети в возрасте 6-14 лет — от 4 до 12 мм/ч.
Популярный медиа-врач Комаровский в видео ниже рассказывает, как различить вирусную пневмонию и бактериальную с помощью анализа крови:
Диагностику пневмонии нельзя родителям проводить самостоятельно. Необходимо обращаться к педиатру либо сразу в больницу. Как правило, лечение пневмонии происходит в стационаре под наблюдением врача-пульмонолога. Развитая система проведения анализов, начиная от анализа мочи и заканчивая сложным анализом крови, помогают точно поставить диагноз и вовремя начать лечение.
После проведенного лечения необходимо повторно сдать анализы крови и мочи, чтобы увидеть эффективность проведенной терапии.
источник
Расшифровка анализа крови определяет показатели форменных элементов крови: эритроцитов, гемоглобина, лимфоцитов, лейкоцитов, эозинофилов, нейтрофилов и тромбоцитов. В здоровом организме все эти составляющие крови находятся в конкретном соотношении. Определить воспаление по анализу крови можно, если имеются отклонения от нормы.
При этом важно также обращать внимание на вероятные причины возникших отклонений. На состав крови могут влиять многие факторы – половая принадлежность человека, физические нагрузки, стресс, климат. Если отклонения в показателях крови наблюдаются в стандартных условиях, то это говорит о наличии или начале развития воспалительного процесса, заболевания.
О развитии воспаления в крови говорят следующие данные:
- содержание лейкоцитов;
- СОЭ (скорость оседания эритроцитов);
- белки острой фазы;
- реактивный белок.
Сниженный показатель гемоглобина отмечается при анемии, кровотечении, а также злокачественных заболеваниях органов, в том числе костного мозга. На воспалительный процесс указывает повышенное содержание лейкоцитов. При увеличении этого показателя, как правило, отмечаются заболевания воспалительной или инфекционной природы, аллергия, болезни печени, крови. Свидетельствует о воспалении и повышенная скорость оседания эритроцитов (СОЭ). Сниженный ее показатель отмечается при вирусных гепатитах, рвоте, поносе.
В медицинской практике анализ крови на СОЭ считается наиболее распространенным тестом. При развитии патологий масса эритроцитов колеблется в сторону уменьшения или увеличения, прямо пропорционально этому меняется и скорость их оседания. Если эритроциты оседают ускорено, то это говорит об острых, хронических инфекциях, воспалении, анемии, отравлении, аллергии. Замедление СОЭ в основном отмечается при сильном обезвоживании организма.
Тестирование крови на С-реактивный белок применяется в лабораторных условиях довольно давно. По этому показателю, как и по СОЭ, можно определить наличие острого воспалительного процесса в организме и его интенсивность. Обычным забором крови выявить СРБ не получиться. Необходимо делать биохимический анализ, расшифровка которого покажет его сосредоточение в крови.
Основной причиной, по которой в составе крови возникает и увеличивает показатель реактивного белка, является развитие острого воспалительного процесса. Рост СРБ происходит уже через шесть часов от начала процесса. Кроме повышенной чувствительности концентрации белка на происходящие в организме изменения в ту или иную сторону, он отлично реагирует на лечебную терапию. Следовательно, биохимический анализ можно проводить для контроля течения терапевтического курса.
На воспаление также указывает повышенное количество лейкоцитов – лейкоцитоз. Такое состояние отмечается при отравлениях, инфекциях, вызванных бактериями, болезнях печени, аллергиях, лейкозах. Повышается показатель лейкоцитов после продолжительного курса лечения некоторыми медикаментами. После еды, физических нагрузок, при болезнях тоже фиксируется повышенное количество лейкоцитов.
Понижение концентрации этих клеток – лейкопения – обычно предупреждает о развитии некоторых вирусных инфекций. Снижается численность лейкоцитов также во время приема гормональных препаратов, при развитии злокачественных опухолей, состояний, приводящих к иммунодефициту.
Нейтрофилами называют кровяные клетки, которые составляют основную долю лейкоцитов. На инфекцию указывает уменьшение численности зрелых клеток и увеличение палочкоядерных нейтрофилов. Это обусловлено тем, что при уничтожении болезнетворных организмов сегментоядерные клетки крови сами погибают. В таком случае костный мозг компенсирует их недостачу выработкой большего количества нейтрофилов, которые в ускоренном процессе поступают в кровь, не созрев полностью.
Определить это можно при расшифровке теста по специальной лейкоцитарной формуле. Нейтрофилы расположены в лейкограмме по мере созревания клеток, слева направо, от молодых до полностью созревших. По уровню незрелых нейтрофилов определяют, насколько сильным является воспалительный процесс.
Чем больше молодых клеток, тем активнее патогенные микроорганизмы. Сильный сдвиг в левую сторону наблюдается в активную фазу инфекционных, воспалительных процессов, при злокачественных новообразованиях, отравлениях.
Общий анализ крови необходим для того, чтобы выявить патологические изменения в организме человека. Такой лабораторный тест считается наиболее информативным методом диагностики многих болезней. Его применяют во многих сферах медицины. Регулярная сдача анализа позволяет своевременно определить наличие патологии, что дает возможность избежать серьезных осложнений.
При выявлении различных отклонений в составе крови врач назначает дополнительное обследование. По мере надобности к диагностике могут привлекаться другие специалисты для более точного изучения состояния пациента. После проведенных мероприятий будет назначено соответствующее лечение.
Чтобы состав крови был всегда в норме необходимо сбалансировать свое питание и придерживаться здорового образа жизни. Умеренные нагрузки, полноценное питание, отдых обеспечит стабильные показатели анализа крови.
источник
Пневмония является тяжелым и опасным заболеванием для детей, особенно новорожденных. Наибольшую угрозу несут осложнения, которые грозят инвалидностью и гибелью ребенка. Потому очень важно вовремя начать лечение. Для правильности терапии следует найти причину, вызвавшую воспаление в органах дыхания. Назначают анализ крови при пневмонии у ребенка, также потребуется пройти рентген грудной клетки и сдать на исследование мокроту.
Воспаление легких характеризуется острым воспалительным процессом, который поражает доли легкого, его сегменты, альвеолы и межальвеолярный промежуток. Возбудитель поражает самые нижние участки органов дыхания.
При заболевании альвеолы вместо воздуха заполняются жидкостью и гноем. Вследствие чего воспаленные зоны легкого перестают усваивать кислород и отделять углекислый газ, дыхание сопровождается болью в груди. Этот процесс ведет к быстрому развитию кислородного голодания.
Болезнь передается следующим способом:
- попадание в органы дыхания вирусов, бактерий, которые находятся в носу и глотке ребенка;
- воздушно-капельный способ – во время чихания и кашля больного;
- через кровь – при беременности, родах, после родов.
Чаще всего возбудителем пневмонии становятся бактерии, составляя 90% случаев. Остальные 10% — это вирусы, грибки, микоплазма, хламидии.
При бактериальном поражении легких проявляются такие симптомы:
- интоксикация организма – ухудшается самочувствие ребенка, нет аппетита, температура;
- локальные нарушения в органах дыхания – укороченный перкуторный звук, ослабленное дыхание, хрипы;
- инфильтративное затемнение на снимке рентгена;
- кашель;
- дыхательная неполноценность.
Процесс воспаления у детей до 6 месяцев может быть вызван следующими возбудителями:
- кишечная палочка;
- стафилококк;
- пневмококк.
Дети возрастом от 6 месяцев и до 5 лет могут столкнуться с такими инфекциями, как:
- кишечная палочка;
- пневмококк;
- стафилококк;
- микоплазма;
- хламидия пневмония.
Пневмония, которая вызвана микоплазмой и хламидией называется атипичной. Развиваются и лечатся они иначе, по сравнению с обычным воспалением. Симптомы проявляются как при обычной простуде.
- Обильный насморк.
- Першение в горле.
- Чихание.
- Изнурительный кашель, который больше похож, как при развитии острого бронхита, что часто затрудняет диагностировать недуг.
Температура может не проявляться, которая типична для воспаления. Показатели исследования крови остаются непоколебимыми.
В сезоны эпидемии (конец лета и всю осень) дети дошкольного и школьного учреждения подвержены заражению микоплазмой. Для подростков характерно инфицирование хламидийной пневмонией.
У детей с ослабленной иммунной системой причиной развития болезни может быть кишечная палочка, золотистый стафилококк.
Расшифровка крови, мокроты дает возможность определить тип возбудителя, назначить правильную терапию.
Анализы у ребенка будут состоять:
- из общего исследования крови, мочи;
- биохимического анализа крови;
- анализа отделяемой слизи из легких.
Чтобы поставить точный диагноз необходимо выявить элементарные и параллельно информативные показатели, которые принято называть золотым стандартом.
Возникновение кашля и его ухудшение с отделением слизи, которая может носить гнойное, геморрагическое развитие. Для особых случаев свойственно кровохарканье. Также притуплен перкуторный звук, прослушиваются звучные, влажные хрипы.
Внешне больной ребенок бледный, кожа имеет синюшный оттенок, присутствует одышка, потливость.
Рентгенография считается главным, точным способом определения пневмонии. Рентген проводят в 2-х проекциях (прямую, боковую проекцию). При этом есть вероятность, что на первые 3 дня болезни рентген может не выявить никаких изменений.
Нередкое явление, когда при воспалении накапливается жидкость. Это происходит по причине отсутствия барьера у стенок альвеол, увеличенной пропускаемости капилляров. Наличие жидкости и отечности органов очень серьезное состояние, которое проявляется при сердечной неполноценности, воспалении, гипертоническом кризе.
Помимо наружного осмотра, установить точный диагноз помогут лабораторные проверки.
Анализ крови из пальца при заболевании покажет повышение числа лейкоцитов – если возбудитель бактериального происхождения, а также лимфоцитов – в случае вирусного происхождения, СОЭ. Также потребуется проанализировать кровь на присутствие антител к микоплазме.
Биохимические показатели крови необходимы для выявления воздействия воспаления на соседние органы (печень, почки).
Чтобы оценить функциональное состояние дыхательной системы, для установления инфекции и своевременного диагностирования осложнения назначают вспомогательные анализы.
При любых симптомах общее исследование крови обязательный процесс. Показатели, оцениваемые при анализе, дают возможность обнаружить пневмонию.
Благодаря исследованию крови можно достоверно определить присутствие в организме воспаления. Помимо этого, есть возможность с высокой вероятностью оценить интенсивность поражения и его характер.
Для выявления болезни анализ крови проводится по назначению специалиста.
Исследование образца крови ребенку назначают не меньше 2-х раз.
- Перед началом терапии, для подтверждения факта болезни.
- По окончанию лечения, чтобы удостоверится в эффективности проведенной терапии.
Возможно проведение анализа во время активной фазы излечения. Врач сможет оценить динамику проводимого излечения.
Для достоверной расшифровки результатов исследования следует знать о нормах важных показателей. Также важно учитывать все физиологические особенности ребенка.
Необходимым видом осмотра всех пациентов при поражении легких является анализ крови. При диагностике главное внимание уделяют подсчитыванию числа лейкоцитов, СОЭ и установлению лейкоцитарной формулы.
При поражении легких анализ крови будет иметь следующую расшифровку:
- эритроциты снижены либо остаются на обычном уровне. Если заболевание имеет тяжелое развитие, это ведет к сильной дегидратации организма больного, насыщенности крови с увеличением показателя эритроцитов. Когда восстанавливается водный баланс, обнаруживают анемию;
- лейкоциты являются основным показателем при проведении анализа, они завышены либо очень высокие при воспалении бактериального характера;
- лейкопения – количественный состав лейкоцитов снижен при наличии вирусной формы недуга;
- лейкоцитарная формула при воспалении, которое вызвано бактериями, присутствуют нейтрофилы, в них возникает отравляющая зернистость;
- продвижение формулы в левую сторону – возникает большая численность палочкоядерных нейтрофилов, миелоцитов;
- когда лейкоцитарная формула указывает на уменьшение нейтрофилов, увеличение лимфоцитов, это говорит о наличии вирусной этиологии воспаления у ребенка;
- при бактериальном поражении легких лимфоциты понижены, это возникает благодаря увеличению нейтрофилов. Абсолютный показатель лимфоцитов находится в нормальных пределах;
- при воспалении легких показатели моноцитов, эозинофилов, базофилов снижаются, абсолютное выражение находится на нормальном уровне;
- СОЭ показывает превышение нормы;
- показатель тромбоцитов имеет нормальный показатель.
При разборе единого исследования крови у больного пневмонией требуется уделить должное тому, что стадия нарушений определяется тяжестью недуга. Чем тяжче самочувствие больного, тем выше показатель лейкоцитоза, выражено смещение в формуле лейкоцитов, анемия протекает тяжелее.
Вирусная пневмония характеризуется снижением уровня лейкоцитов. Однако вследствие затяжного бактериального воспаления лейкоциты тоже способны снизиться. Потому необходимо своевременно делать анализ. Правильнее будет при наличии первичных симптомов посетить специалиста, сделать кровь на исследование.
Нарушения в общем исследовании крови способны возникать как следствие сопутствующих состояний.
- Вакцинация.
- Прорезывание зубов.
- Переход на другую пищу.
Расшифровку анализа делает исключительно врач, с учетом возраста, сопутствующих болезней, признаков, результатов иных анализов ребенка.
источник
Невзирая на то, что медицина стремительно шагнула вперед и разработала множество мощных антибактериальных препаратов, пневмония все еще остается одним из наиболее распространенных и смертоносных заболеваний, которое по частоте смертельных исходов занимает третье место после инсультов и онкологических болезней. К сожалению, снизить заболеваемость не удается.
Пневмония — это воспалительный процесс инфекционнного происхождения, который негативно воздействует на нижние дыхательные пути с непременным вовлечением легочных материй.
- Внебольничное воспаление легких является, пожалуй, самым распространенным видом заболевания.
- Госпитальная пневмония. Эта форма заболевания проявляется у человека, который продолжительное время пребывает в стационаре, при условии что во время госпитализации у больного не было ни одного симптома, сведетельствующего о наличии этого недуга.
- Аспирационное воспаление легких — это форма заболевания, которая проявляется в результате попадания в организм болезнетворных бактерий посредством пищи, воды или любых посторонних предметов.
- Атипичное воспаление легких — это, пожалуй, самая тяжелая форма недуга, поскольку она вызвана атипичной микрофлорой (например: хламидиями, микоплазмами и т. д.).
Стоит учитывать, что пневмония — это недуг бактериального происхождения.
Основными возбудителями недуга являются: стафилококк, пнемококк и гемофильная палочка. В редко встречающихся ситуациях толчком к заболеванию могут стать клебсиеллы, кишечная палочка, но это в случае, если у больного параллельно протекают тяжелые заболевания.
Факторы, которые значительно повышают вероятность заболевания пневмонией:
- Поражение внутренних органов, особенно почек, сердца и легких.
- Сниженный уровень защитного барьера организма.
- Наличие онкологических заболеваний.
- Предварительное осуществление исскусственной вентиляции легких.
- Поражение работы центральной нервной системы.
- Возраст, превышающий 60 лет.
- Воздействие общего наркоза на организм.
Как проявляется пневмония у взрослых? Основными проявлениями пневмонии выступают:
- Стремительно поднимающийся и удерживающийся жар до 39 градусов.
- Обильный кашель с отхождением мокрот в больших количествах.
- Одышка в состоянии покоя или при незначительных физических нагрузках.
- Болезненные ощущения или чувство дискомфорта в области груди.
В большинстве случаев больные отмечают значительное снижение работоспособности, слабость, утомляемость, обильное потоотделение, проблемы со сном и отсутствие аппетита. У пациентов пожилого возраста также может наблюдаться общая интоксикация организма. Стоит отметить, что есть категория людей, у которых протекает пневмония без симптомов или же со слабо выраженными — сухой кашель, периодические головные боли и слабость.
Как проявляется пневмония у детей? Чаще всего пневмония у детей развивается крайне стремительно, и причиной ее становятся осложнения после перенесенного ОРЗ. Наиболее распространенный возраст — от полугода до 6 лет. В подавляющем большинстве пневмонию у детей провоцирует пневмококк. Если вы начинаете подозревать, что ваш ребенок заболел, то следует незамедлительно обратиться за консультацией к врачу. Лечение, как правило, осуществляется в стационаре. Пневмония без симптомов у детей фактически не встречается.
Эта болезнь стремительно прогрессирует, поэтому халатности и ненадлежащего лечения не потерпит. Бездействие может привести к летальному исходу!
Во избежание существенных погрешностей при исследовании ваших общих анализов, следует основательно подготовиться к их сдаче и выполнить все нижеперечисленные правила:
- Сдача крови должна осуществляться строго на голодный желудок и в первой половине дня. Можно лишь употреблять вовнутрь очищенную воду без газов.
- Вечерняя трапеза должна быть окончена как минимум за 8 часов до предполагаемого времени сдачи крови.
- За пару дней до сдачи анализов следует воздержаться от применения каких-либо лекарственных средств, поскольку им под силу существенно изменить состав крови.
- За сутки необходимо воздержаться от жирной пищи, алкоголя и не допускать физических нагрузок.
Пневмония — это крайне смертоносное заболевание, нуждающееся в своевременном выявлении и соответсвующих исследованиях. Диагностика должна в себя включать следующие составляющие:
- Биохимический состав крови.
- Общий анализ мочи.
- Общий анализ мокрот.
- Флюорография.
При пневмонии анализ крови — это самая обязательная составляющая диагностирования. Редко, но встречаются случаи, когда результаты анализов крови в норме, но при этом воспалительные процессы все равно будут проявляться. Это свидетельствует о том, что иммунная система больного ослабла настолько, что не в состоянии воздействовать на протекающий недуг.
При пневмонии анализ крови у взрослого человека должен показывать довольно высокий уровень лейкоцитов, но это при условии, что иммунная система еще в силах оказывать сопротивление болезни. Показатель СОЭ должен достигать критических отметок. Если в организме продолжительное время происходит интоксикация, то возможно развитие анемии. Нормальное течение пневмонии не способно проявиться в анализах. Лишь в случае, когда приближается кризис, может стремительно возрасти показатель эозинофилов.
В том случае, если при пневмонии анализ крови не проявляет лейкоцитоз, то это плохой звоночек для взрослых.
Анализ крови при пневмонии у ребенка:
- Показатель эритроцитов находится в норме или незначительно понижен. Запущенная форма заболевания, наоборот, провоцирует стремительное повышение количества эритроцитов в организме.
- При пневмонии анализ крови у ребенка указывает на повышенное количество лейкоцитов, что говорит о наличии бактериального недуга.
- Стремительно возрастает количество разнообразных форм палочкоядерных нейтрофилов.
- Анализ крови при пневмонии у ребенка показывает, что заболевание приводит к стремительному уменьшению уровня лимфоцитов.
- СОЭ в разы превышает необходимую норму.
Курс лечения легкой формы пневмонии могут назначать врачи, имеющие широкий профиль: терапевты, педиатры, семейные врачи. Что касается тяжелой формы заболевания, то тут необходима госпитализация в специализированное отделение — пульмонологическое.
Основа лечения воспаления легких — антибактериальные препараты (антибиотики). Препарат, дозировка и длительность приема должны в обязательном порядке определяться врачом, в зависимости от множества факторов: возраст пациента, особенности протекания недуга и наличие дополнительных заболеваний. В большинстве случаев лечение проходит комплексно, с применением нескольких антибактериальных препаратов.
Средняя продолжительность курса лечения составляет 10 дней.
Полностью исключить вероятность заболевания невозможно, но можно приложить максимум усилий, чтобы обезопасить себя и своих близких. Прежде всего, нужно стараться жить в соответствии со здоровым образом жизни: придерживаться правильного питания, закаляться, заниматься спортом, много времени проводить на свежем воздухе, избегать стрессовых ситуаций и придерживаться всех правил личной гигиены. Необходимо употреблять в пищу растительную еду или же БАДы, чтобы работа иммунной системы не давала сбои. Лежачим больным рекомендуется регулярно проделывать курсы массажа и делать специально разработанную дыхательную и лечебную гимнастику, а также целесообразным может быть назначение антиагрегантов (например, «Трентала», «Гепарина» и т. д.).
Относитесь крайне щепетильно и внимательно к состоянию здоровья, ведь своевременное диагностирование и лечение недугов может значительно увеличить продолжительность жизни человека!
источник
Из статьи читатель узнает, что показывает общий анализ крови, в каких случаях его назначают, какие показатели включает общий анализ. Как подготовиться к процедуре сдачи анализа, и какие факторы могут влиять на результаты. Узнаете нормальные величины, как они меняются при различных состояниях и заболеваниях организма.
Исследование крови – важный этап в обследовании и диагностике. Органы кроветворения восприимчивы к физиологическим и патологическим влияниям. Они меняют картину крови.
Вследствие этого общий анализ (ОАК) является самым востребованным методом анализа, который помогает врачу судить об общем состоянии организма. Для детального обследования, в дополнение к ОАК, прописывают биохимический анализ и общее исследование мочи (ОАМ). О том, что показывает общий анализ мочи, уже написана отдельная статья. Кому интересно, можете почитать.
Давайте выясним, что показывает общий анализ крови, для чего его сдают. Общий гематологический анализ крови важный диагностический критерий, который отражает ответ кроветворной системы на действие физиологических и патологических моментов.
ОАК обладает огромным значением в установлении диагноза, особенно при болезнях органов кроветворения. ОАК охватывает исследование таких показателей:
- уровень гемоглобина (Hb)
- эритроцитов
- лейкоцитов
- тромбоцитов
- цветового показателя
- подсчет лейкоформулы
- скорость оседания эритроцитов
При надобности исследуют время свёртываемости, длительность кровотечения. Во многих лабораториях анализ проводят на гематологических автоматических анализаторах. Они сразу определяют до 36 параметров.
Hb — кровяной пигмент, является стержневым компонентом эритроцита. Его роль заключается в транспортировке О2 от легких к органам, тканям и выводе углекислого газа.
Уровень гемоглобина исполняет основную функцию в диагностике анемий различной этиологии. Его показатели при этом снижаются.
Повышение концентрации Hb встречается при эритремии, симптоматических эритроцитозах, врожденном сердечном пороке, сердечно-лёгочной недостаточности. Повышение Hb сочетается с повышением числа эритроцитов.
При острой кровопотере происходит значительное понижение Hb до 50 г/л. Минимальное содержание пигмента в крови, совместимое с жизнью равно 10 г/л.
Если у вас есть проблемы с болями в спине, предлагаю узнать, что такое остеопороз позвоночника симптомы и лечение, очень полезна также скандинавская ходьба с палками польза и вред которой раскрыта в статье — перейдите по ссылке.
Эритроциты занимают основную долю в массе форменных элементов крови, в своем составе содержит гемоглобин. Основная функция – перенос О2 при содействии Hb. Помимо этого эритроциты участвуют:
- во всасывании липидов, аминокислот, токсинов
- в ферментативных процессах
- при регулировании кисло-щелочного равновесия организма
- в регулировке ионного равновесия плазмы
Снижение количества эритроцитов – один из признаков анемии. Кроме анемий эритроциты снижаются при увеличении объема крови в кровяном русле, например во время беременности.
Повышение числа эритроцитов (эритроцитоз) характерено для эритремии. ОАК у новорождённых детей покажет эритроцитоз в течении 3 первых дней жизни. У взрослых эритроцитоз наблюдается при голодании, обильном потоотделении, подъёмах на высоту.
Количество лейкоцитов (L) в кровеносном русле — важный диагностический критерий. Они выполняют важные функции – защитную, трофическую и другие. Повышение числа лейкоцитов более 10×10 9 /л (Г/л) носит название лейкоцитоз.
Чаще всего лейкоцитоз возникает как следствие острых инфекций, порожденных кокками. Поэтому ОАК обязательно покажет воспаление, пневмонию, рак крови. Лейкоцитоз типичен для:
- лейкозов различного течения, злокачественных опухолей
- воспалительных, гнойных, острых инфекционных процессов
- уремии
- инфаркта миокарда
- токсических отравлений, сильных кровопотерь, шоковых состояний, обширных ожогов
ОАК при остром аппендиците покажет повышение количества L. Лейкоцитоз характерен для трубной беременности, разрыве селезенки, острой подагре.
Уменьшение числа лейкоцитов ниже 3,5 г/л называют лейкопенией. Склонность к лейкопении встречается среди здорового населения и часто несет наследственный характер, но может зависеть от воздействия внешних факторов среды ( радиации солнца).
Иногда возникает в период голодания, при снижении тонуса, во сне. Лейкопения типична для:
- инфекций вызванных вирусами и бактериями – брюшной тиф, эндокардит, сальмонеллёз, корь, грипп, краснуха
- красной волчанки
- гемобластозов
- стоматитов у взрослых и детей (подробнее прочтите перейдя по ссылке)
Появление лейкопении бывает связано с угнетением созревания клеток и высвобождением L из кроветворных органов и их перераспределением в сосудистом русле.
Диагностическое значение подсчета лейкоформулы огромно при многих патологических состояниях. По ней можно судить о тяжести положения, эффективности назначенной терапии.
К лейкоцитам относятся клетки лимфоцитарного, моноцитарного, гранулоцитарного ряда. Чтобы узнать их количество используют подсчет лейкоцитарной формулы – % содержания разных видов лейкоцитов:
- нейтрофилов палочкоядерных и сегментоядерных
- эозинофилов
- моноцитов
- базофилов
- лимфоцитов
Нейтрофилы осуществляют бактери- кандидо- и вируцидную функцию. Они способны к фагоцитозу в капиллярах, участвуют во всех этапах воспаления. Поэтому увеличение числа нейтрофилов покажет воспаление в организме. Нейтрофилез (выше 8×10 9 /л) присутствует при любом нагноительном процессе, сепсисе.
Эозинофилы обладают дезинтоксицирующим действием. В больших количествах они находятся в тканевой жидкости, слизистой оболочке кишечника, коже.
Увеличение численности эозинофилов (эозинофилия) в крови показывает аллергию у ребенка и взрослого человека, наличие глистов в организме. Зараженность паразитами является основой продолжительной эозинофилии. Иногда ее вызывают простейшие организмы.
Эозинофилия сопутствует болезням соединительной ткани – полиартерииту, ревматоидному артриту, опухолям, особенно с метастазами и некрозом.
Эозинопения (снижение) типична для инфекционно-токсического процесса, в послеоперационный период. И свидетельствует о тяжести состояния.
Базофилы обладают противосвертывающим свойством. Вовлечены в воспалительные и аллергические процессы. Базофилия возникает при аллергической реакции на прием пищи, лекарств, чужеродный белок. При онкологии – хроническом миелолейкозе, миелофиброзе, эритремии, лимфогранулематозе.
Характерна для язвенного колита, лечении эстрогенами. Базофилия вероятна в период овуляции и беременности, при раке лёгких, анемиях неизвестного происхождения, дефиците железа.
Моноциты обладают способностью к фагоцитозу. Они активно фагоцитируют (поглощают) остатки клеток, мелкие чужеродные тела, плазмодии малярии, микобактерии туберкулеза.
При туберкулезе в крови наблюдается моноцитоз – рост числа моноцитов. Моноцитопения наблюдается при гипоплазии кроветворения.
Лимфоциты важны для иммунитета. Кроме того, лимфоциты принимают участие в борьбе с инфекцией, так же, осуществляют трофическую функцию на местах воспаления и ранах. Лимфоцитоз возможен при инфекционном мононуклеозе, туберкулезе, сифилисе.
Форменный элемент крови, участвует в процессах гемостаза. Тромбоцитоз (увеличение числа tr) может наблюдаться в физиологических условиях после физических нагрузок, из-за возбуждения нервной системы. Тромбоцитоз возникает при:
- травмах с повреждением мышц
- ожоге, асфиксиях, после кровопотерь и удаления селезенки
- лейкозах – эритремии, миелолейкозе
Тромбоцитопения (понижение числа tr) в физиологических состояниях встречается во время менструальной кровопотери у женщин, после гистамина. В патологических состояниях тромбоцитопения встречается при:
- идиопатической тромбоцитарной пурпуре
- токсических интоксикациях
- инфекционно-токсических состояниях – сепсис, менингококк, скарлатина, дифтерия, тиф
- токсико-аллергических состояниях – действие лекарственных и пищевых аллергенов
- паразитарных и инфекционных болезнях
- болезнях костномозгового кроветворения, лейкозах, миеломной болезни
При этом большое значение имеет аутоиммунный фактор – образование антител к своим тромбоцитам.
Повышение СОЭ может возникнуть в физиологических условиях — во время беременности, при голодании при приеме сухой пищи, после вакцинации, при приеме некоторых лекарственных средств.
Изменение СОЭ в патологии имеет диагностический и прогностический смысл. И служит показателем эффективности проводимого врачевания. СОЭ повышается при:
- инфекциях и воспалениях
- гнойных процессах
- ревматизме
- почечных болезнях, заболеваниях печени ( в том числе при застое желчи )
- инфаркте миокарда, злокачественных опухолях, анемиях
Сниженные показатели СОЭ встречаются при процессах, сопровождающихся сгущением крови. Иногда наблюдаются при неврозах, эпилепсии, анафилактическом шоке, при эритремии.
Гематокрит (Ht) – отношение плазмы к форменным элементам. Увеличение Ht встречается при пороках сердца и сопровождается цианозом, при эритроцитозах.
Уменьшение гематокрита типично для различных анемий, во второй половине беременности.
Цветовой или цветной показатель – относительное количествоHb в эритроците. Снижение этой величины встречается при дефиците железа.
Увеличение цветового показателя наблюдается при анемиях, дефиците Vit В12 (цианокоболамина), фолиевой кислоты. Сопровождает цирроз печени, болезни щитовидной железы, возникает при терапии цитостатиками, приеме контрацептивов, употреблении противосудорожных препаратов.
Важный этап оценки результата ОАК – установление различия патологии от нормы. Для этого следует дать определение нормальным показателям — это показатели, обнаруживаемые у здоровых людей. Они могут отличаться в зависимости от пола.
| Показатель | Нормальные величины | |
| мужчины | женщины | |
| Гемоглобин, Hb | 125 — 170 г/л | 105 – 155 г/л |
| Эритроциты, Эр | 3,8 – 5,5 Т/Л | 3,5 – 4,9 Т/л |
| Лейкоциты, L | 3,8 – 9,5 Г/Л | |
| Гематокрит | 40 – 50 % | 38 – 47 % |
| СОЭ | 1 – 10 мм/ч | 2 – 12 мм/ч |
| Тромбоциты, tr | 150 – 380×10 9 /л | |
| Лейкоцитарная формула: При оценке результатов анализов надо помнить, что отклонения за пределы нормы не обязательно указывают на наличие заболевания. При интерпретации результатов надо выяснить, не носят ли отклонения физиологический характер. Не следует забывать об изменчивости нормы, связанной с личностными особенностями. Интерпретируя результаты, требуется учитывать множество факторов: возраст, пол, сопутствующие заболевания, прием лекарственных препаратов, условия жизни и многое другое. Поэтому заниматься этим должен врач. На итоги лабораторных исследований существенное воздействие оказывает место и техника взятия биологического материала. В медицинской практике чаще употребляют кровь из капилляров. Обычно её забирают из мякоти безымянных пальцев рук, в затруднительных случаях — из мочки уха. Прокол делают сбоку, там гуще капиллярная сеть. Кровь должна течь самотеком, чтобы не было примешивания тканевой жидкости, что приведет к искажению результата. Для исследования капиллярную кровь следует брать:
В настоящее время кровь из венозного русла почитается лучшим материалом для общеклинического анализа. Это связано с применением гематологических анализаторов. С их помощью в наше время проводят ОАК. Они предназначены и стандартизированы для обработки венозной крови. При взятии крови из вены, также требуется соблюдать некоторые правила. Наилучшее место для взятия крови – локтевая вена. Не надлежит накладывать жгут более чем на 2 минуты, это приведет к увеличению клеточных элементов в кровеносном русле. Оценивая результаты тестов, требуется учесть ряд факторов, оказывающих на них воздействие. Назовем самые существенные:
Среди других факторов, оказывающих воздействие на результаты, имеют смысл возраст пациента, пол, температура внешней среды. Большое влияние оказывают вредоносные наклонности – курение и алкоголь. Они ведут к увеличению концентрации Hb и числа эритроцитов. Величина лейкоцитов наоборот снижается. Рекомендуется проводить сдачу крови рано утром, после 12 часов голодания. В исключительных случаях можно попить несладкий чай. Кроме того следует:
Повторные обследования проводить в одни и те же часы, так как морфологический состав крови предрасположен к суточным колебаниям. Не пренебрегайте правилами подготовки к процедуре исследования, и ложные результаты вам не страшны! Итак, теперь читатель знает, что показывает общий анализ крови, цель его назначения, какие показатели включает общий анализ. Как подготовиться к процедуре сдачи анализа, и какие факторы влияют на результаты. Узнали нормальные величины, как они меняются при различных состояниях и заболеваниях организма. Остались вопросы? Задавайте в комментариях. источник | ||






