Боль в костях – диагностика, к какому врачу обращаться, какие анализы и обследования могут быть назначены, какие таблетки можно принимать
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Так как боли в костях обусловлены различными заболеваниями, то и обращаться при их появлении необходимо к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемой патологии. В каждом конкретном случае необходимо оценить сопутствующие болям в костях симптомы, поскольку именно они позволяют заподозрить определенное заболевание и, соответственно, понять, к врачу какой специальности обращаться. Ниже мы рассмотрим, к каким врачам обращаться при болях в костях в зависимости от сопутствующей симптоматики.
Итак, если боль в костях различных частей тела появилась в результате какой-либо травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), даже произошедшей некоторое время назад, или длительного нахождения в обездвиженном положении, или высоких физических нагрузок, или на фоне плоскостопия, или ощущается в пятке во время ходьбы, или боли возникли в костях стопы, и при этом они не сочетаются с симптомами со стороны других органов, то следует обращаться к врачу-травматологу (записаться).
Если боль в любых костях (в том числе, костях черепа) сначала появляется по ночам или во время физического напряжения, но постепенно становится постоянной, сочетается с деформацией болящей части тела, слабостью, недомоганием, потерей веса и повышением температуры тела не выше 37 o С, то подозревается опухоль или метастазы в кости, и в таком случае необходимо обращаться к врачу-онкологу (записаться).
Когда у человека имеются боли в костях таза, грудине, позвонках, ребрах, руках и ногах, сочетающиеся с ломкостью и переломами костей, вялостью, слабостью, увеличением лимфатических узлов, потливостью, увеличением размеров живота, то подозревается злокачественное заболевание крови (рак крови). В таком случае необходимо обращаться к врачу-гематологу (записаться).
Если человека беспокоят боли в любых костях на фоне несбалансированного питания, голодания, строгого вегетарианства, редкого пребывания на солнце, которые сочетаются с ощущением жжения в костях, мышцах и коже, то подозревается дефицит витаминов (D, В1, В12) или микроэлементов (кальция, магния и т.д.). В таком случае необходимо обращаться к врачу-терапевту.
Если боль в костях очень сильная, сочетается с высокой температурой тела, резким нарушением функции пораженной части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, плохим самочувствием, возможно вытеканием гноя из свища, то подозревается остеомиелит. В таком случае необходимо обращаться к врачу-травматологу или хирургу (записаться).
Если боль в любых костях сочетается с симптомами гипертиреоза (высокий уровень сахара в крови, тремор конечностей, нарушения сна, выпученные глаза, повышенная потливость, непереносимость жары, высокое артериальное давление или скачки давления, возбудимость, частое сердцебиение, худоба), гиперпаратиреоза (мышечная слабость, головная боль, переваливающаяся походка, трудности при подъеме и ходьбе на длинные расстояния, ухудшение памяти, землисто-серый оттенок кожи, деформация костей, частые переломы, повышенное артериальное давление, стенокардия, синдром красного глаза и т.д.) или гиперкортицизма (ожирение с отложением жира на лице, шее, груди, животе и худыми ногами, пурпурный румянец, «лягушачий» живот, угри, депрессия, расстройство половой функции), то следует обращаться к врачу-эндокринологу (записаться).
Если человека беспокоят боли в костях ног, грудного и поясничного отдела позвоночника, сочетающиеся с нарушением осанки, ухудшением подвижности позвоночника или частыми переломами, то подозревается остеопороз. В таком случае необходимо обращаться к травматологу-ортопеду (записаться).
Если человека беспокоят боли в ногах с характерными симптомами облитерирующего атеросклероза (перемежающаяся хромота – боль возникает во время ходьбы и заставляет человека останавливаться, чтобы ее переждать, судороги, бело-синюшная кожа ног, покалывание, онемение, ощущение ползания «мурашек»), или эндартериита (постоянные боли в ногах, уменьшающиеся при свешивании ног вниз или перемежающаяся хромота, трещины и сухость кожи и ногтей, язвы на ногах и т.д.), или варикозного расширения вен (видимые через кожу расширенные вены, узлы из вен, распирающая боль, усталость и тяжесть в ногах), то необходимо обращаться к врачу-ангиологу (записаться), флебологу (записаться) или сосудистому хирургу (записаться). Однако если к данным специалистам попасть невозможно, то следует обращаться к общему хирургу.
Если человека беспокоят боли в кости бедра или плеча, сочетающиеся с сильными болями и ограничением движений в тазобедренном или плечевом суставе соответственно, хромотой, слабостью мышц бедра или нарушением движений в плечевом суставе, то подозревается заболевание сустава (артроз плечевого, тазобедренного сустава, асептический некроз головки бедренной кости, воспаление суставной сумки, связок, сухожилий). В таком случае необходимо обращаться к врачу травматологу-ортопеду.
Если боли в ногах или костях черепа беспокоят человека в основном по ночам, то заподазривается сифилис. В таком случае необходимо обращаться к врачу-дерматовенерологу (записаться).
Если человека беспокоит очень сильная боль под коленом, которая не сочетается с другими симптомами, то подозревается болезнь Осгуда-Шлаттера, и в таком случае необходимо обращаться к врачу травматологу-ортопеду.

Если имеются острые, сильные, клюющие боли в ребрах или за грудиной (напоминают боли в сердце), усиливающиеся с течением времени и при нажатии на грудину, распространяющиеся на руку, шею и под лопатку, сочетающиеся с веретенообразной припухлостью в области прикрепления ребер к грудине, то подозревается синдром Титце (воспаление реберных хрящей). В таком случае следует обращаться к врачу-травматологу или хирургу.
Когда в ребрах возникают колющие, стреляющие сильные боли, усиливающиеся при изменении позы, глубоком дыхании, чихании, кашле, возникающие и исчезающие внезапно, продолжающиеся в течение короткого промежутка времени или длительно не утихающие, не усиливающиеся со временем, то подозревается межреберная невралгия. В таком случае необходимо обращаться к врачу-неврологу (записаться).
Если человека беспокоит боль в костях черепа, сочетающаяся с головными болями (прежде всего в затылке, висках) и болями в шее, усиливающимися при наклонах и движениях головой, которые сопровождаются тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, то заподазривается шейный остеохондроз. В таком случае оптимально обращаться к врачу-вертебрологу (записаться) или неврологу. Также при подозрении на данную патологию можно обращаться к остеопату (записаться), мануальному терапевту (записаться) или ортопеду.
При возникновении болей в костях кисти, которые часто сочетаются с ограничением движений, припухлостью и болями в суставах кисти, а со временем – и с деформацией суставов, подозревается воспалительное (артрит) или дегенеративное (остеоартроз) заболевание суставов кисти. В таком случае необходимо обращаться к врачу-ревматологу (записаться).
1. Рентгенография (записаться). На рентгеновских снимках, особенно если они сделаны при помощи качественного аппарата, очень хорошо видна форма, структура костей и патологические изменения, которые в них имеются.
2. Компьютерная томография. Этот метод помогает создавать трехмерные изображения костных структур.
3. Магнитно-резонансная томография помогает изучить кости и все мягкие ткани, которые их окружают.
В подразделе выше приведены только основные и общие методы диагностики, применяющиеся при возникновении боли в костях. Ниже мы рассмотрим, какие анализы и обследования может назначить врач в каждом конкретном случае, когда подозревается то или определенное заболевание в качестве причинного фактора болей в костях.
Итак, когда боли в костях любой части тела появились в результате травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), длительного нахождения в обездвиженном состоянии, высоких физических нагрузок, на фоне плоскостопия, или же боли присутствуют в костях стопы, а также возникают в пятке во время ходьбы, то врач подозревает травму костного, суставного или связочного аппарата болящей области (ушиб, вывих, перелом, трещина, костный нарост, воспаление связок, сухожилий и т.д.) и назначает следующие анализы и обследования:
- Рентген поврежденной области;
- УЗИ сустава (записаться) или околосуставной пораженной области;
- Выслушивание хруста и потрескивания в области болей (ухом или при помощи фонендоскопа);
- Компьютерная томография поврежденной области;
- Магнитно-резонансная томография (записаться) поврежденной области.
Если у человека имеется плоскостопие, то назначаются рентгенография, подометрия и плантография (записаться) – методы, позволяющие оценить степень уплощения стопы и деформации костей. Других исследований не назначается, так как диагноз очевиден на основании характерного внешнего вида стопы.
Когда боли в костях любой локализации сначала появляются по ночам или при физической нагрузке, а затем становятся постоянными и усиливаются со временем, сочетаются с деформацией, отеком и увеличением болящей части тела, то подозревается опухоль или метастазы в кости. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Количество тромбоцитов в крови;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (записаться) (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин (записаться), АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.) (записаться);
- Рентген;
- УЗИ мягких тканей (записаться) в области поражения и других органов;
- Магнитно-резонансная томография в области поражения;
- Сцинтиграфия в области поражения;
- Трепанобиопсия (забор кусочка кости с костным мозгом для гистологического исследования под микроскопом) (записаться).
При наличии у медицинского учреждения технической возможности назначаются все вышеперечисленные анализы и обследования, но если проведение ряда исследований невозможно, то обязательно производятся анализы крови и мочи, коагулограмма, ионограмма, рентген, УЗИ и трепанобиопсия, так как именно эти методы позволяют поставить диагноз, выявить вид и локализацию опухоли, а также оценить наличие метастазов в отдаленных органах.
- Общий анализ крови;
- Количество тромбоцитов в крови (записаться);
- Общий анализ мочи;
- Анализ крови и мочи на наличие парапротеинов методом электрофореза;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин, мочевая кислота, С-реактивный белок, бета2-микроглобулин, АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.);
- Содержание иммуноглобулинов в крови (записаться) методом Манчини;
- Определение индекса пролиферации плазмоцитов;
- Иммунофенотипирование (записаться) мононуклеарных клеток крови;
- Забор костного мозга (пункция) (записаться) с последующим приготовлением мазков и подсчетом различных клеток, имеющихся в костном мозге;
- Трепанобиопсия (забор кусочка кости для его гистологического изучения под микроскопом);
- Рентген костей скелета (записаться) и черепа (записаться);
- УЗИ лимфатических узлов (записаться) и органов брюшной полости (записаться);
- Спинномозговая пункция с общим и биохимическим исследованием спинномозговой жидкости;
- Мультиспиральная компьютерная или магнитно-резонансная томография лимфатических узлов, органов брюшной и грудной полости.
В первую очередь при подозрении на рак крови врач назначает и производит общий и биохимический анализ крови, общий анализ мочи, коагулограмму, ионограмму, определение количества тромбоцитов в крови и пункцию костного мозга, так как именно эти лабораторные тесты позволяют понять, какой именно вид рака имеет место в конкретном случае. Далее, если по результатам лабораторных тестов заподозрен острый лейкоз, то дополнительно назначается иммунофенотипирование бластных клеток, рентген костей скелета и черепа, спинномозговая пункция, УЗИ лимфатических узлов и органов брюшной полости, трепанобиопсия, а также, при наличии технической возможности, томография. Если же по результатам лабораторных тестов заподозрен хронический лейкоз, то дополнительно назначается рентген, биопсия (записаться) лимфатических узлов, трепанобиопсия, УЗИ и томография. А если результаты лабораторных тестов свидетельствуют в пользу миеломы, то дополнительно назначается анализ крови и мочи на наличие парапротеинов, индекс пролиферации плазмоцитов, количество иммуноглобулинов в крови методом Манчини, иммунофенотипирование мононуклеаров крови, трепанобиопсия, рентген, УЗИ и томография.
Когда боль в костях появляется вместе с симптомами респираторного заболевания, врач, как правило, назначает только общие анализы крови и мочи для оценки общего состояния организма, так как других исследований не нужно, ведь диагноз и так очевиден, а после выздоровления болевые ощущения в костях пройдут бесследно.
Когда боли в костях беспокоят человека на фоне несбалансированного, неполноценного питания, голодания, редкого пребывания на солнце – врач подозревает дефицит витаминов и микроэлементов, и в такой ситуации назначает анализы крови на содержание витаминов D, В1, В12 и микроэлементов кальция, магния, калия, железа.
Когда боли в костях очень сильные, сочетаются с высокой температурой тела, нарушением функции болящей части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, иногда и вытеканием гноя из свища – врач подозревает остеомиелит, и в таком случае, в зависимости от технических возможностей медицинского учреждения, назначает либо рентген, либо томографию (компьютерную или магнитно-резонансную). Других исследований, как правило, не назначается, так как диагноз очевиден и вполне подтверждается данными рентгена или томографии. Только для определения микроба-возбудителя инфекционно-воспалительного процесса в кости врач может назначить бактериологический посев отделяемого свища, посев крови на стерильность.
- Общий анализ крови;
- Биохимический анализ крови (помимо других показателей, обязательно включается определение концентрации холестерина, триглицеридов, липопротеинов низкой и высокой плотности);
- Определение в крови уровня трийодтиронина (Т3), тироксина (Т4), тиреотропного гормона (ТТГ) (записаться);
- Определение наличия антител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО);
- УЗИ щитовидной железы (записаться);
- Сцинтиграфия щитовидной железы (записаться);
- Тонкоигольная биопсия щитовидной железы (записаться).
Всегда обязательно назначаются биохимический и общий анализы крови, анализы крови на гормоны щитовидной железы (Т3, Т4) (записаться), ТТГ, АТ-ТПО и УЗИ щитовидной железы, так как этот минимальный набор исследований позволяет в подавляющем большинстве случаев поставить диагноз и понять причину повышенной активности щитовидной железы. Сцинтиграфия назначается, если имеется техническая возможность и врач желает получить дополнительные данные о состоянии органа. Тонкоигольная биопсия назначается только в случаях подозрения опухоли щитовидной железы.
Когда боли в костях сочетаются с мышечной слабостью, головными болями, переваливающейся походкой, трудностями при подъеме и ходьбе на большие расстояния, плохой памятью, землисто-серым цветом кожи, деформацией костей, частыми переломами, высоким артериальным давлением, стенокардией и синдромом красного глаза, то врач подозревает гиперпаратиреоз (повышенная выработка гормонов паратиреоидными железами), и в таком случае назначает следующие анализы и обследования:
- Общий анализ мочи;
- Содержание кальция и фосфора в моче;
- Биохимический анализ крови (мочевина, креатинин, холестерин, общий белок, альбумин, билирубин, АсАТ, АлАТ, щелочная фосфатаза, амилаза и т.д.);
- Ионограмма (кальций, фосфор, калий, натрий, хлор);
- Анализ крови на концентрацию паратгормона;
- УЗИ паращитовидных желез;
- Рентген костей скелета;
- Томография (компьютерная или магнитно-резонансная) костей скелета и паращитовидных желез;
- Денситометрия костей скелета;
- Сцинтиграфия паращитовидных желез.
При подозрении на гиперпаратиреоз обязательно назначаются все перечисленные анализы крови и мочи, а также УЗИ паращитовидных желез и рентген костей скелета, так как именно этот минимальный набор обследований позволяет и поставить диагноз, и оценить состояние костной ткани в организме. Однако, при наличии технической возможности, УЗИ дополняется магнитно-резонансной томографией или сцинтиграфией паращитовидных желез, данные рентгена – компьютерной томографией и денситометрией.
- Определение концентрации кортизола в суточной моче;
- Дексаметазоновая проба;
- Общий анализ крови;
- Биохимический анализ крови (обязательно определение уровня холестерина, калия, кальция, натрия и хлора);
- Анализ мочи на концентрацию 11-оксикетостероидов и 17-кетостероидов;
- Томография (компьютерная или магнитно-резонансная) надпочечников и гипофиза;
- Сцинтиграфия надпочечников;
- Рентген (или компьютерная томография) позвоночника и грудной клетки.
Сначала выполняется дексаметазоновая проба и определение кортизола в суточной моче, и если эти тесты подтверждают гиперкортицизм, то далее врач назначает все остальные вышеприведенные анализы и обследования с целью оценки общего состояния организма и определения причин повышенной активности коры надпочечников.
Когда отмечаются боли в костях ног, грудного и поясничного отдела позвоночника, которые сочетаются с нарушением осанки и подвижности позвоночника, частыми переломами, то врач подозревает остеопороз и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Ионограмма (кальций, калий, натрий, хлор, фосфор);
- Анализ крови на Beta-Cross laps (С-концевые телопептиды коллагена I типа);
- Анализ крови на остеокальцин;
- Анализ крови на тиреотропный гормон (ТТГ), трийодтиронин (Т3), тироксин (Т4);
- Анализ мочи на концентрацию кортизола;
- Денситометрия (однофотонная, двухфотонная, ультразвуковая);
- Компьютерная томография позвоночника;
- Рентген грудной клетки (записаться).
В первую очередь обязательно назначаются общий и биохимический анализы крови, общий анализ мочи, ионограмма, денситометрия и компьютерная томография позвоночника, поскольку этот набор исследований позволяет диагностировать заболевание в подавляющем большинстве случаев. Если по результатам первоочередных анализов заподазривается патология щитовидной железы, то назначаются анализы крови на концентрацию ТТГ, Т3 и Т4. Если же, помимо симптомов остеопороза, описанных выше, человек страдает характерным ожирением с отложением жира на лице, груди и животе, то подозревается синдром Иценко-Кушинга в качестве причины остеопороза. Для его подтверждения назначается анализ мочи на кортизол. Если же первоочередные анализы и обследования не подтвердили остеопороз, так как заболевание на ранней стадии, или по причине невозможности проведения денситометрии и томографии позвоночника, то назначается анализ крови на Beta-Cross laps и остеокальцин, позволяющий все же подтвердить наличие остеопороза.

- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Определение пульсации артерий на ногах;
- Измерение артериального давления;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Артериография сосудов ног;
- Ангиография (магнитно-резонансной или мультиспиральной томографией) сосудов ног (записаться);
- УЗИ сосудов ног (записаться);
- Допплерография сосудов (записаться) ног;
- Реовазография (записаться) сосудов ног (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев) (записаться).
При подозрении на все три заболевания в первоочередном порядке врач для оценки состояния кровотока и степени выраженности патологических изменений со стороны сердечно-сосудистой системы производит измерение давления, определение пульсации артерий, высушивание тонов сердца, а также назначает УЗИ и допплерографию сосудов, артериографию и реовазографию. Если полученные результаты оказались сомнительными, то дополнительно назначается рентгеновская ангиография, позволяющая подтвердить атеросклероз и выявить степень патологических изменений при варикозной болезни. Если же ангиография не подтвердила атеросклероз, для окончательной диагностики облитерирующего эндартериита назначаются функциональные пробы, термография и капилляроскопия. Кроме того, при всех заболеваниях обязательно для оценки риска тромбозов назначается коагулограмма.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревмофактор (записаться);
- Рентген пораженного сустава (записаться);
- УЗИ пораженного сустава;
- Компьютерная томография пораженного сустава (записаться);
- Магнитно-резонансная томография пораженного сустава (записаться).
В первую очередь назначаются общий анализ крови, анализ на С-реактивный белок и ревмофактор, так как они необходимы для исключения воспалительной природы патологии сустава (артрита). После этого назначается рентген + УЗИ сустава, позволяющие поставить диагноз в подавляющем большинстве случаев. Если медицинское учреждение имеет техническую возможность, то рентген заменяется компьютерной томографией, дающей больше сведений о поражении тканей. В принципе, на этом, как правило, диагностика заканчивается, так как использованные методы позволяют поставить диагноз. Но если речь идет о воспалении суставной сумки, связок или сухожилий, или же человеку необходима операция на суставе, то для получения дополнительных сведений о состоянии мягких тканей и степени патологических изменений в них назначается магнитно-резонансная томография.
Когда боль в костях ног или черепа чаще беспокоит человека в ночные часы – подозревается сифилис. Для его выявления врач назначает какие-либо из следующих лабораторных анализов:
- Если на коже имеются высыпания с отделяемым, то производится микроскопия этих выделений;
- Микрореакция преципитации (МРП) с кровью (она же называется PRP-тест);
- Реакция иммунофлуоресценции (РИФ) с кровью;
- Реакция пассивной гемагглютинации (РПГА) с кровью;
- Реакция иммобилизации бледных трепонем (РИБТ) с кровью;
- Определение антител к возбудителю сифилиса в крови методом ИФА;
- Определение возбудителя сифилиса методом ПЦР (записаться) в крови, сперме, секрете простаты (записаться), мазке из уретры (записаться), влагалища, ротоглотки, спинномозговой жидкости;
- Кровь на реакцию Вассермана (RW) (записаться).
В настоящее время чаще всего назначается комбинация анализов, в которую обязательно входит МРП в сочетании с либо РИФ, либо РПГА, либо ИФА, либо ПЦР в зависимости от возможностей лаборатории медицинского учреждения. Оптимально производить анализ на сифилис (записаться) МРП + ПЦР, поскольку такая комбинация наиболее точная, но и комбинации МРП + ИФА, МРП + РИФ и МРП + РИБТ также достаточно точны и по-прежнему применяются в диагностике данного венерического заболевания. Анализ крови на реакцию Вассермана для диагностики сифилиса в настоящее время не используется, но зато именно этот тест и МРП применяют для контроля эффективности терапии, так как после излечения заболевания МРП и RW становятся отрицательными, а все другие тесты после перенесенной однажды инфекции остаются положительными на всю жизнь.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревматоидный фактор;
- Рентген коленного сустава (записаться);
- УЗИ коленного сустава (записаться);
- Томография коленного сустава;
- Денситометрия костной ткани.
В первоочередном порядке врач назначает анализы крови с целью исключения воспалительного характера заболевания (артрита), после чего производит рентген уже непосредственно для подтверждения диагноза болезни Осгуда-Шлаттера. Как правило, в подавляющем большинстве случаев этих исследований достаточно, и другие диагностические манипуляции не назначаются. Но если необходимо оценить состояние костной ткани (например, имеется деформация конечности и т.д.), то назначается денситометрия. Если же врач подозревает также патологические изменения в коленном суставе, то дополнительно назначаются томография и УЗИ (записаться).
Когда боль в костях голени сочетается с повышенной температурой тела, потливостью, ознобом, и при этом в недавнем прошлом был контакт с платяными вшами – врач подозревает волынскую лихорадку, и назначает анализ крови на наличие риккетсий методами РСК (реакция связывания комплемента), РА (реакция агглютинации), РИГА (непрямая гемагглютинация), РИФ (реакция иммунофлуоресценции) или ИФА (иммуноферментный анализ). Могут назначаться все методы или только некоторые, в зависимости от возможностей лаборатории учреждения.
Когда человека беспокоят клюющие интенсивные боли в ребрах и за грудиной, усиливающиеся при движениях грудной клетки (кашле, чихании, дыхании и т.д.), отдающие в руку, шею и лопатку, сочетающиеся с веретенообразной припухлостью в зоне соединения ребер с грудиной, то подозревается синдром Титце, и врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- УЗИ грудной клетки (записаться);
- Рентген грудной клетки;
- Магнитно-резонансная томография грудной клетки (записаться);
- Компьютерная томография грудной клетки;
- Сцинтиграфия грудной клетки;
- Биопсия веретенообразного выпячивания.
В первую очередь назначаются общий и биохимический анализы крови, а также УЗИ, которых в подавляющем большинстве случаев вполне достаточно для диагностики заболевания. Однако, при наличии технической возможности, дополнительно может назначаться компьютерная или магнитно-резонансная томография, позволяющие исключить опухолевое образование в области грудной клетки и еще раз подтвердить синдром Титце. Если же результат УЗИ оказался сомнительным, то в обязательном порядке для исключения или выявления опухоли в костях назначается либо рентген, либо томография, либо сцинтиграфия. Если результаты томографии, рентгена или сцинтиграфии позволяют заподозрить опухоль, то назначается биопсия.
Если в ребрах периодически возникает или постоянно присутствует стреляющая, колющая боль, усиливающаяся при перемене позы, чихании, кашле, дыхании, не усиливающаяся со временем, врач ставит диагноз межреберной невралгии, который не требует подтверждения при помощи диагностических тестов. Однако для выяснения причины раздражения нервов, выяснения того, какие органы сдавливают нервные волокна, а также для подбора оптимальной тактики терапии врач может назначить рентген или томографию (компьютерную или магнитно-резонансную) грудной клетки. Для изучения скорости передвижения импульса по нерву врач может назначить электронейрографию.
Когда человек страдает от болей в костях черепа, которые сочетаются с тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, а также болям в затылке, висках, шее, усиливающимися при наклонах – врач подозревает шейный остеохондроз и назначает следующие анализы и обследования:
- Рентгенография позвоночника (записаться);
- Компьютерная томография головного мозга (записаться) и позвоночника;
- Электроэнцефалография (ЭЭГ) (записаться);
- Реоэнцефалография (РЭГ) (записаться).
Обычно сначала врач назначает рентген, но если имеется техническая возможность, то его заменяют томографией. И рентген, и томография позволяют поставить диагноз остеохондроза, и на этом в большинстве случаев обследование заканчивается. Но если человека сильно беспокоят головокружения, тошнота, потеря пространственной ориентации, то дополнительно для оценки кровотока и активности тканей мозга назначаются электроэнцефалография и реоэнцефалография.
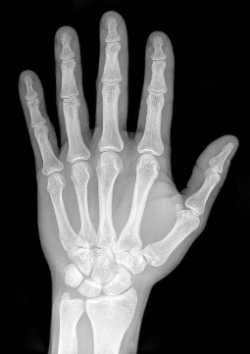
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревмофактор;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA;
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген кисти (записаться);
- УЗИ кисти (записаться);
- Томография (компьютерная и магнитно-резонансная) кисти;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь врач назначает все перечисленные анализы крови. Если они оказываются в норме, то речь идет об остеоартрозе, и в таком случае для его подтверждения и оценки состояния тканей суставов кисти врач назначает рентген и УЗИ, а при наличии технической возможности – и томографию. Если же в крови повышен уровень иммуноглобулинов и ЦИК, но отсутствует ревмофактор, то речь идет об артрите неревматоидного характера, и тогда врач для оценки состояния тканей сустава назначает рентген и пункцию для получения внутрисуставной жидкости для анализа. Когда же в крови имеется ревматоидный фактор и С-реактивный белок – речь идет о ревматоидном артрите, и в таком случае врач назначает рентген и пункцию. Если нужно оценить тонкие изменения в мягких тканях сустава при ревматоидном артрите, то дополнительно назначается магнитно-резонансная томография.
В принципе, боли в костях, как и любой другой болевой синдром, можно снять при помощи обычных обезболивающих таблеток и уколов. При травмах используют разогревающие мази и гели, при воспалительных процессах – противовоспалительные средства.
Но все это не решает основную проблему. Для того, чтобы устранить первопричину боли в костях, нужно посетить врача, пройти обследование, после чего будет поставлен диагноз и назначено лечение.
Обычно при болях в костях и суставах в первую очередь стоит посетить хирурга, ортопеда, ревматолога или травматолога.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
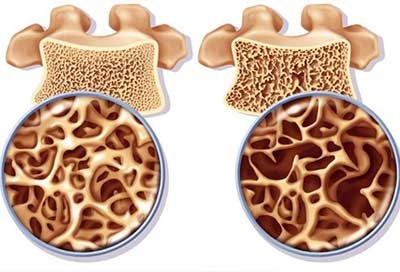
Остеопороз (ОП) — в наибольшей степени распространенная патология скелета, заключающаяся в неуклонном снижении массы костной ткани и нарушении ее микроархитектоники, которые в конечном итоге приводят к чрезмерной хрупкости костей и их переломам, зачастую без минимальных травмирующих усилий. Целью лабораторного распознавания ОП является поиск заболеваний, проявляющихся остеопенией, детекция причин вторичного ОП, а также метаболическая характеристика ОП, которая значима для верификации диагноза и подбора адекватной терапии с оценкой ее результативности.
Как проходит процедура?
Кровь берется из кубитальной вены утром, спустя 12 часов после крайнего приема пищи.
Подготовка к анализу
Накануне сдачи анализа не рекомендуется заниматься интенсивным физическим трудом и употреблять алкогольные напитки.
Маркер формирования костного матрикса (Total P1NP) — это маркер активности метаболизма костной ткани в организме человека. Total P1NP проникает в межклеточное пространство и кровоток в процессе синтеза коллагена I типа и встраивания его в матрикс кости, проявляя активность формирования костной ткани.
| Норма маркера формирования костного матрикса | |
| мужчины | женщины |
| 18–23 года: 0,5–107,4 нг/мл 24–30 лет: 22,5–120 нг/мл старше 30 лет: 10,2–95,0 нг/мл | старше 14 лет: 8–80 нг/мл |
Показания к назначению анализа:
- терапия ОП анаболическими средствами;
- антирезорбтивная терапия ОП;
- лечение различных болезней костей.
Интерпретация результатов
Основная роль витамина D в организме связана с регуляцией обмена кальция. Адекватное содержание витамина D в организме снижает риск развития ряда онкологических заболеваний, сахарного диабета, рассеянного склероза, сердечно-сосудистых заболеваний, туберкулеза.
| Норма витамина D общего | |
| мужчины | женщины |
| 4,92–42,7 нг/мл | 6,23–49,9 нг/мл |
Показания к назначению анализа:
- рахит;
- ОП;
- нутритивная недостаточность;
- почечная остеодистрофия;
- гипопаратиреоидизм;
- остеопороз в постменопаузе;
- беременность.
Интерпретация результатов
- интоксикация витамином D;
- чрезмерная инсоляция;
- применение препарата этидроната динатрия внутрь.
- рахит;
- нутритивные нарушения;
- синдром мальабсорбции;
- стеаторея;
- цирроз печени;
- остеомаляция;
- применение лекарственных препаратов (гидроксид алюминия, холестирамин, холестипол, этидронат динатрия внутривенно, глюкокортикоиды, изониазид, рифампицин);
- почечная остеодистрофия;
- кистозно-фиброзный остеит;
- тиреотоксикоз;
- панкреатическая недостаточность;
- целиакия;
- кишечная воспалительная патология;
- резекция кишечника;
- болезнь Альцгеймера.
Остеокальцин (ОК, GLA protein) — сенситивный маркер метаболизма костной ткани. Его концентрация в крови манифестирует метаболическую активность остеобластов костной ткани. GLA protein отражает уровень костного метаболизма в целом, служа прогностическим индикатором тяжести поражения костей. Кроме диагностики используется для мониторинга антирезорбтивной терапии у больных с остеопорозом.
| Норма остеокальцина | ||
| мужчины | женщины | дети |
| 3,0−13 нг/мл | до менопаузы: 0,4−8,2 нг/мл после менопаузы: 1,5−11 нг/мл | 2,8−41 нг/мл |
Показания к назначению анализа:
- ОП;
- оценка результативности антирезорбтивной терапии у больных с ОП;
- гиперкальцемический синдром.
Интерпретация результатов
- ОП в постменопаузу;
- остеомаляция;
- первичный и вторичный гиперпаратиреоз;
- болезнь Педжета;
- почечная остеодистрофия;
- метастазы в кости;
- диффузный токсический зоб;
- «бурный» рост у подростков;
- хроническая почечная недостаточность.
Паратгормон (ПТГ) — один из центральных регуляторов кальциево-фосфорного обмена, синтезируемый паращитовидными железами в ответ на уменьшение внеклеточной концентрации кальция. Активирует резорбцию костной ткани и приводит к поступлению кальция и фосфора в кровь.
Показания к назначению анализа:
- гиперкальциемия;
- гипокальциемия;
- рентгено-позитивные камни в мочевыводящей системе;
- остеопороз;
- кисты в костях;
- остеосклероз тел позвонков.
| Норма паратгормона | |
| возраст до 17 лет: 1,3–10 пмоль/л возраст 17–70 лет: 0,7–5,6 пмоль/л возраст старше 70 лет: 0,5–12,0 пмоль/л |
Интерпретация результатов
- аденома паращитовидных желез;
- хронические заболевания почек;
- синдром Золлингера-Эллисона;
- псевдоподагра;
- гиперпаратиреоз.
- резекция щитовидной железы;
- саркоидоз;
- аутоиммунный тиреоидит;
- повышенная функция щитовидной железы.
Щелочная фосфотаза (ЩФ) — это фермент, концентрирующийся в костной ткани (остеобластах), гепатоцитах, клетках почечных канальцев, слизистой кишечника и плаценте. Поскольку маркер костеобразования ЩФ участвует в процессах, связанных с ростом костей, ее активность у детей выше, нежели у взрослых.
| Норма щелочной фосфотазы крови | ||
| мужчины | женщины | дети |
| до 270 Ед/л | до 240 Ед/л | до 600 Ед/л |
Показания к назначению анализа:
- появление симптомов холестаза;
- прием медикаментов, вызывающих холестаз;
- заболевания костной системы и оценка результативности ее терапии;
- в комплексе печеночных тестов.
Интерпретация результатов
- болезнь Педжета;
- остеомаляция;
- болезнь Гоше;
- первичный или вторичный гиперпаратиреоз;
- рахит;
- консолидация переломов;
- остеосаркомы;
- костные метастазы;
- патология печени и желчевыводящих путей широкого спектра;
- недостаток кальция и фосфатов в пище;
- цитомегалия у детей;
- инфекционный мононуклеоз;
- инфаркт легкого;
- инфаркт почки;
- физиологическое (у недоношенных, детей в период быстрого роста, у женщин в последнем триместре беременности и после менопаузы);
- применение гепатотоксичных лекарственных средств.
- наследственная гипофосфатаземия;
- нарушения роста костного скелета;
- гипотиреоз;
- квашиоркор;
- дефицит цинка и магния в пище;
- применение лекарственных препаратов (эстрогенов, оральных контрацептивов, даназола, азатиоприна, клофибрата).
Пропептид коллагена 1-го типа (P1NP) — это органический матрикс кости, представленный, в основном, коллагеном 1 типа, который образуется из проколлагена 1 типа, синтезирующегося фибробластами и остеобластами. P1NP является одним из маркеров, манифестирующих активность формирования костной ткани.
| Норма витамина D общего | |
| мужчины | женщины |
| 18–23 года: 40,5–107,4 нг/мл 24–30 лет: 22,5–120 нг/мл старше 30 лет: 10,2–95,0 нг/мл | старше 14 лет: 8–80 нг/мл |
Показания к назначению анализа:
- ОП;
- остеомаляция;
- гиперпаратироз;
- несовершенный остеогенез;
- болезнь Педжета;
- ренальная остеопатия;
- метастазы в кости.
Интерпретация результатов
- ОП;
- старческий остеопороз;
- остеомаляция;
- несовершенный остеогенез;
- болезнь Педжета;
- почечная остеодистрофия;
- костные метастазы.
Деоксипиридонолин (ДПИД) — наиболее наглядный маркер резорбции кости, определяется в моче. Его выделение с мочой повышается при постменопаузальном остеопорозе, остеомаляции, тиреотоксикозе, первичном гиперпаратиреозе и т.д. Уровень ДПИД у детей, по причине высокой скорости костного метаболизма, значительно выше, нежели у взрослых.
| Норма продуктов распада коллагена деоксипиридинолина | ||
| мужчины | женщины | дети |
| 2,3–5,4 нмоль ДПИД/моль креатинина | 3,0–7,4 нмоль ДПИД/моль креатинина | 1,1–13,7 нмоль ДПИД/моль креатинина |
Показания к назначению анализа:
- ОП в постменопаузу;
- первичный гиперпаратиреоз;
- болезнь и синдром Кушинга;
- длительное лечение глюкокортикоидными гормонами;
- аллотрансплантация почки;
- повышенный уровень тироксина;
- метастазы в кости;
- множественная миелома;
- артрит.
Интерпретация результатов
- гиперпаратиреоз;
- гипертиреоз;
- болезнь Педжета;
- ОП;
- остеоартриты;
- ревматоидный артрит.
- адекватное лечение вышеперечисленной патологии.
С-концевой телопептид коллагена I типа в крови (PICP) — продукт регресса коллагена 1 типа, который составляет более 90% органического матрикса кости. Детекцию этого маркера костной резорбции используют для диагностики и контроля эффективности терапии остеопороза, ревматоидного артрита, болезни Педжета, обменных остеопатиях, множественной миеломе, гиперпаратиреоидизме.
| Норма витамина D общего | |
| мужчины | женщины |
| до 14 лет: Online диагноз Размещение рекламы, сотрудничество: info@online-diagnos.ru Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья! источник Первичную и углублённую диагностику рекомендуют при таких ситуациях:
На ранней стадии врач изучает семейный анамнез, жалобы пациента, проводит осмотр и назначает лабораторное и инструментальное обследование. Самыми информативными анализами являются:
Эти анализы важно провести с января по конец марта, так как именно в такой промежуток времени обнаруживают максимальный недостаток витамина Д и избыток паратгормона. Дезоксипиридинолин является «мостиком» между молекулами коллагена, поперечными связующими нитями, которые придают прочность костной ткани. При разрушении костей выходит в кровь и выделяется с мочой. ДПИД мочи показывает скорость потерь костной ткани и риск переломов. При остеопорозе обнаруживают повышение коэффициента ДПИД/креатинин от 5,4 для мужчин и 7,4 для женщин. Высокие значения бывают связаны также с метастазированием опухолей в кости и с проведённой пересадкой почки. Остеокальцин – белок, который соединяет кальций и основной минерал костей – гидроксиапатит. Концентрация в крови отражает скорость синтеза новой ткани. Регулирует процесс поглощения кальция и фосфора, интенсивность минерального обмена. На его содержание оказывает влияние витамин К и Д, кальцитонин и паратгормон. Нормой является интервал от 4 до 13 нг/мл. При остеопорозе повышен. Паратгормон действует на канальцы почек, замедляет выведение кальция, ускоряет выделение фосфатов. Тормозит образование новой костной ткани остеобластами, активизирует разрушение уже сформированных костей. У пациентов пожилого возраста и при остеопорозе на фоне избытка гормонов надпочечников паратгормон повышен, а при климактерических нарушениях обмена – снижен. Норма в крови ̶ 1,6 до 6,8 пмоль/л. При нехватке эстрадиола повышается чувствительность костной ткани к действию паратгормона. Если уровень женских половых гормонов из группы эстрогенов падает ниже 15-20 нг/мл, то кости усиленно начинают разрушаться как у женщин, так и у мужчин. При недостатке витамина Д прогрессирует остеопороз, сахарный диабет, опухолевые процессы, туберкулёз, ишемия миокарда. Физиологическое снижение бывает в пожилом возрасте и при беременности. Для предупреждения остеопороза необходимо поддерживать уровень в крови в интервале от 30 до 70 мкг/л. Какие анализы необходимо сдать:
Дополнительно самый простой способ – рентгенография костей. Но она помогает обнаружить только остеопороз на стадии, когда имеется потеря более третьей части костной массы. Выявляют преимущественно деформации позвоночника или переломы. Остеопороз плеча на рентгене Золотым стандартом ранней диагностики разрежения костей является денситометрия. Она основана на прохождении рентгеновских лучей сквозь кости и оценке степени их поглощения на выходе. При помощи этого метода можно поставить диагноз на самых начальных стадиях болезни – при 2% потери костной ткани, а также контролировать процесс лечения. Читайте подробнее в нашей статье об анализе крови на остеопороз. Это заболевание относится к полиэтиологическим, что означает существование множества факторов, которые могут привести к снижению плотности костной ткани. Поэтому на первом этапе диагностики необходимо выделение группы риска. Пациентам, которые в неё вошли, назначается основной комплекс лабораторной диагностики, общие анализы, рентгенологическое исследование и денситометрия. Первичную и углублённую диагностику рекомендуют при таких ситуациях:
А здесь подробнее о гормоне кортизол. Для выявления остеопороза на ранней стадии врач изучает семейный анамнез (наличие типичной симптоматики у родственников), жалобы пациента, проводит осмотр и назначает лабораторное и инструментальное обследование. Самыми информативными анализами являются:
Пример результатов анализа крови у больных с остеопорозом и дегенеративными заболеваниями позвоночника Эти анализы важно провести с января по конец марта, так как именно в такой промежуток времени обнаруживают максимальный недостаток витамина Д и избыток паратгормона. Является «мостиком» между молекулами коллагена, поперечными связующими нитями, которые придают прочность костной ткани. При разрушении костей выходит в кровь и выделяется с мочой. Анализ показывает скорость потерь костной ткани и риск переломов. При остеопорозе обнаруживают повышение коэффициента ДПИД/креатинин от 5,4 для мужчин и 7,4 для женщин. Высокие значения бывают связаны также с метастазированием опухолей в кости и с проведённой пересадкой почки. Этот белок соединяет кальций и основной минерал костей – гидроксиапатит. Концентрация остеокальцина в крови отражает скорость синтеза новой ткани. Регулирует процесс поглощения кальция и фосфора, интенсивность минерального обмена. На его содержание оказывает влияние витамин К и Д, кальцитонин и паратгормон. Нормой является интервал от 4 до 13 нг/мл. При остеопорозе повышен. Действует на канальцы почек, замедляет выведение кальция, ускоряет выделение фосфатов. Тормозит образование новой костной ткани остеобластами, активизирует разрушение уже сформированных костей. У пациентов пожилого возраста и при остеопорозе на фоне избытка гормонов надпочечников паратгормон повышен, а при климактерических нарушениях обмена – снижен. Норма в крови ̶ 1,6 до 6,8 пмоль/л. При его нехватке в организме повышается чувствительность костной ткани к действию паратгормона. Если уровень женских половых гормонов из группы эстрогенов падает ниже 15-20 нг/мл, то кости усиленно начинают разрушаться как у женщин, так и у мужчин. Основная роль в организме состоит в регуляции обмена кальция. При его недостатке прогрессирует остеопороз, сахарный диабет, опухолевые процессы, туберкулёз, ишемия миокарда. Физиологическое снижение бывает в пожилом возрасте и при беременности. Для предупреждения остеопороза необходимо поддерживать уровень в крови в интервале от 30 до 70 мкг/л. Для того, чтобы определить или уточнить причину остеопороза, назначается общеклиническое обследование. При вторичном остеопорозе на фоне нарушения образа жизни или гормональной дисфункции можно обнаружить умеренно повышенный уровень лейкоцитов. Если разрежение костной ткани является возрастным процессом или возникло у женщин после многократных беременностей (первичный процесс), то специфических изменений не находят. Поддерживает прочность костей, зубов, обеспечивает проведение импульсов в мышечной ткани, свёртывание крови. Его расход возрастает при курении и употреблении кофе, стрессах. Не усваивается из пищи при нехватке витамина Д. Повышен в крови при усиленной работе околощитовидных желез, костных метастазах, длительном периоде обездвиженности. Снижается при дефиците белка, почечной и печёночной недостаточности. Средние значения для взрослых – 2,1-2,5 ммоль/л. Помимо определения кальция, рекомендуются такие тесты:
Для исключения нарушений функции эндокринной системы исследуют уровень таких гормонов:
Для уточнения нарушений обмена кальция его уровень нужно исследовать не только в крови, но и в моче. Повышение выведения из организма отражает высокую концентрацию в сыворотке крови, ускоренное разрушение костной ткани, гиперфункцию паращитовидных желёз. Общий анализ мочи помогает определить имеющиеся нарушения работы почек, которые могут изменить достоверность биохимических тестов. Повышенное значение оксалатов кальция в моче Самый простой способ – рентгенография костей. Но она помогает обнаружить только остеопороз на стадии, когда имеется потеря более третьей части костной массы. Поэтому при помощи рентгенологического обследования выявляют преимущественно деформации позвоночника или переломы. Золотым стандартом ранней диагностики разрежения костей является денситометрия. Она основана на прохождении рентгеновских лучей сквозь кости и оценке степени их поглощения на выходе. Чем меньше плотность у костной ткани, тем больше лучей она пропускает. При помощи этого метода можно поставить диагноз на самых начальных стадиях болезни – от 2% потери костной ткани, а также контролировать процесс лечения. А здесь подробнее о гормоне андроген. Анализы крови помогают в постановке диагноза остеопороза, определении его причины. Их рекомендуется сдавать и для оценки результатов от проведённого лечения. Для раннего выявления показана денситометрия с комплексным исследованием крови и мочи на маркеры разрушения и образования костной ткани, кальций, витамин Д и гормоны. При необходимости пациенту назначают дополнительные биохимические тесты, общеклинические анализы крови и мочи. Смотрите на видео о симптомах и лечении остеопороза: Довольно важную роль, особенно у детей, играет кальцитонин гормон. Не менее важен для женщин и мужчин, ведь его функции заключаются в выработке и правильном выводе кальция, а также других элементов. Какая норма в крови ? Что если повышен? Проводится анализ на АТ ТПО для выявления заболеваний щитовидной железы. Его выполняют и для женщин, и детей. Расшифровка показателей, если он повышен, поможет выявить патологии. Норма для взрослых может меняться даже в зависимости от подготовки. Довольно значительную роль в организме играет гормон андроген. Он влияет на половые функции и телосложение, а также усвоение глюкозы у женщин и мужчин, хотя и считается мужским гормоном. Какие гормоны относятся к андреногенам? Почему показатели повышены? Важную роль в защите организма играет гормон кортизол, его еще называют гормон стресса. У женщин, мужчин и детей он отвечает за реакцию организма на внешние негативные воздействия. Если повышен или понижен, то стоит говорить о заболевании. В некоторых ситуациях важно определить у мужчин и женщин альдостерон, ренин, в этом поможет анализ крови. Важна подготовка. Какова норма ренина в крови? Какие причины повышенного, как понизить активность? источник | |
