Воспаление верхнечелюстных пазух считается сложным заболеванием, которое встречается у многих жителей земли. Лечение такого процесса нужно начать как можно быстрее, иначе существует риск образования менингита, абсцесса головного мозга, тугоухости и других не менее опасных последствий. Перед тем как начать применять медикаменты и физиотерапию, пациент должен убедиться в диагнозе, так как неправильное лечение только ухудшит состояние пациента.
Правильно установленный диагноз может помочь быстро избавиться от воспаления и снизить риск осложнений. Для этого необходимо обратиться к квалифицированному врачу. Специалист определит характер гайморита на основе клинической картины, а также с помощью общего анализа крови при гайморите. Помимо этого, пациенту следует пройти детальное обследование уже непосредственно в стационаре.
Определить начало воспаления можно при помощи своевременного диагностирования гайморита. Чтобы убедиться в диагнозе необходимо пройти обследование и определить всю клиническую картину заболевания.
После наружного осмотра носовых пазух, пациент должен быть готов пройти детальное обследование. Клиническая картина недуга должна подтвердиться на функциональном обследовании. В определенных случаях, когда воспаление околоносовых пазух перешло в острую или хроническую стадию, данной информации недостаточно, поэтому больного ждут лабораторные исследования.
Самым распространенным методом обследования в России считается рентгенография. Она позволяет визуализировать придаточные пазухи, а также обследовать близлежащие ткани и органы. Это позволяет снизить риск развития осложнений и предугадать переход гайморита в хроническую стадию.
Для справки! Рентгенография проводится в трех проекциях, где отчетливо видны носоподбородочная, гайморова и подбородочная область.
На основе полученных данных врач определить степень развития острого гайморита, а также сможет подтвердить диагноз. Но чтобы не ошибиться, специалист проводит компьютерную томографию, в ходе которой выявляет локализацию поражения. Обычно таким методом пользуются, когда существует риск образования хронической формы воспаления или при отсутствии результатов после медикаментозного лечения.
Узнайте, как вылечить хронический гайморит, пройдя по ссылке.
Кроме того, компьютерная томография необходима когда существуют факторы образования доброкачественной или злокачественной опухоли, кисты, полипа или аденоида.
Дальнейшим шагом станет проведение магнитно-резонансной томографии или МРТ. Такой вид необходим при аллергическом или грибковом гайморите. В ходе обследования врач выявляет все новообразования в носовой полости и диагностирует состояние тканей.
Помимо функциональных обследований, пациент должен сдать определенные анализы при гайморите. Для начала необходимо определить скорость оседания эритроцитов. Именно благодаря этому анализу врач определяет уровень воспаления.
Помимо этого, пациент должен пройти анализ на уровень С-реактивного белка. Он необходим, если при определении скорости оседания эритроцитов произошли неточности.
Однако данные анализы не являются специфичными, так как не свидетельствуют о заболевании именно околоносовых путей. Их уровень может быть выше нормы в связи с другими воспалительными процессами. Именно по этой причине пациент должен пройти не только лабораторные исследования, но и функциональные обследования.
В случае острого развития гайморита пациенту необходимо пройти исследование на изучение иммунитета.
Для справки! Анализ на иммунодефицит проводится только при частых гайморитах, когда они образуются более трех раз в год.
В ходе исследования иммунодефицита, пациент сдает анализы на выявление следующих факторов:
- анализы на иммуноглобулины;
- анализы на ВИЧ;
- серологические анализы.
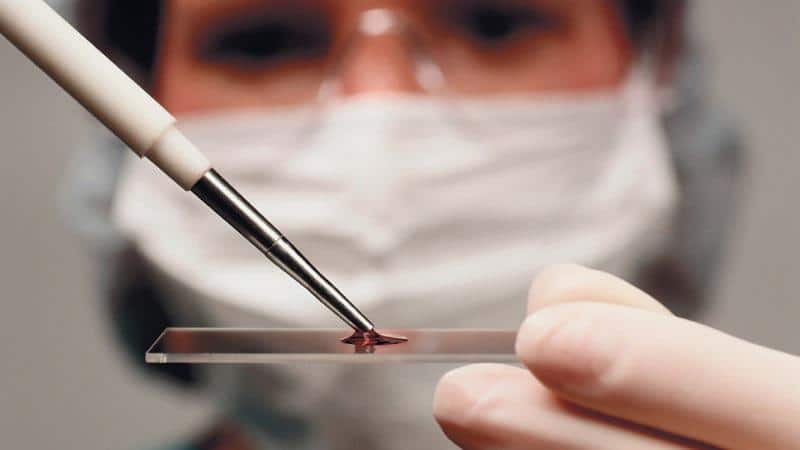
После этого пациент проходит цитологическое исследование, в ходе которого выявляют содержимое слизистого секрета.
При диагностировании воспаления околоносовых пазух необходимо провести общий анализ крови. Если при рентгене, томографии и других исследования врач выявляет степень поражения и его локализацию, то наличие инфекции в пазухах носовой полости можно выявить только после анализа крови.
Клинический анализ крови позволяет определить воспаление на самых ранних фазах. Он необходим для назначения диагностических и профилактических процедур. Любой негативный процесс, который происходит в организме на данный момент, проявится на анализах. Дело в том, что специфические признаки заболевания отражаются на составе крови, что вызывает изменение уровня лейкоцитов и моноцитов. Поэтому анализ крови – это необходимая процедура во время всех воспалений в околоносовых путях.
Общий анализ крови при поражении верхнечелюстных пазух позволяет своевременно среагировать на признаки воспаления и исключить риск осложнений. Поэтому сдать кровь следует как можно раньше.
Обратите внимание, как определить гайморит по анализу крови. Показатели в анализе крови при гайморите следующим образом:
- лейкоцитоз (когда лейкоциты выше допустимой нормы 5 -9 х109л);
- увеличенный уровень СОЭ ( при норме 7-14 мм/ч, у женщин чуть выше, у мужчин до 9);
- моноцитоз (стандарт 3-11%), если показатель выше, у пациента началось воспаление слизистой.
В это же самое время следует обратить внимание на нейтрофилы:
- На начальной стадии – 1-5%.
- Палочкоядерные — 1-5%.
- Сегментоядерные 40-70%.
Если у пациента данные показатели выше допустимых, то диагностируется бактериальный гайморит.
Для справки! Общий анализ крови определяет только отклонения от нормы, но они служат показателями для назначения функциональных обследований.
Анализ крови при воспалении придаточных пазух дает всестороннюю оценку, поэтому ожидать хороших результатов на острой или хронической стадии не стоит.
Любое заболевание требует диагностирования состояния пациента и сдачи крови. Данный анализ необходим для выявления начала воспаления на ранних фазах. Результаты свидетельствуют о любом отклонении от нормы, что позволяет начать раннее лечение и предугадать риск осложнений.
Однако, диагностировать заболевание придаточных пазух только анализом крови нельзя. Некоторые показатели могут быть нарушены из-за простудных или вирусных воспалений. Поэтому первым делом необходимо обратить внимание на уровень и количество лейкоцитов.
Для справки! В нормальном состоянии уровень лейкоцитов не должен превышать от 5 до 9 х 10⁹/л.
Диагностировать гайморит можно только в комплексе с анализами крови и рентгенологическим исследованием носовых и придаточных пазух. Такой подход к делу позволит снизить риск осложнений и восстановить функции органа дыхания за гораздо меньший срок.
источник
Объективное обследование верхнечелюстных пазух включает комплексные методики. Анализ крови при гайморите — один из этапов обследования внутренних отделов носовой полости. Лабораторная процедура назначается специалистом в медицинском учреждении. Что показывает анализ, и для каких целей он проводится, на эти и сопутствующие вопросы постараемся ответить в этой статье.
Анализ крови — это один из главных методов обследования здоровья человека. Благодаря лабораторной диагностике можно выявить различные патологии и воспалительные процессы внутренних органов.
При гайморите анализ крови также считается немаловажной процедурой. Дело в том, что при визуальном осмотре и рентгенологическом методе, специалист не всегда может обнаружить застой в пазухах носа, а также выявить патологию на начальной стадии ее развития.
Анализ крови при гайморовых воспалительных процессах позволит определить происхождение и тяжесть инфекции. Помимо этого, с использованием лабораторной диагностики можно будет отследить динамику курса лечения и при необходимости изменить его направление.
Выявить патологию гайморовых пазух достаточно сложная задача, особенно у взрослых людей. Дело в том, что первичные признаки болезни очень схожи с обычными простудными заболеваниями. Для того чтобы правильно поставить диагноз специалист сначала внимательно выслушивает жалобы пациента, обращает внимание на анамнез и проводит визуальный осмотр.
Клиническая картина, которая может говорить о наличии гайморита, имеет следующие симптомы:
- головокружение и боль в лобной части при наклонах головы;
- гнойные выделения в пазухе носа;
- заложенность в носовой полости, особенно когда отсутствует проходимость воздуха в одной ноздре;
- болевые ощущения при нажатии внутренних уголков глаз;
- общее недомогание организма;
- температура тела постоянно держится в пределах — 37 градусов.
При наличии этих показателей, врач назначает лабораторный анализ, который подтвердит гайморит и выявит очаг его возникновения.
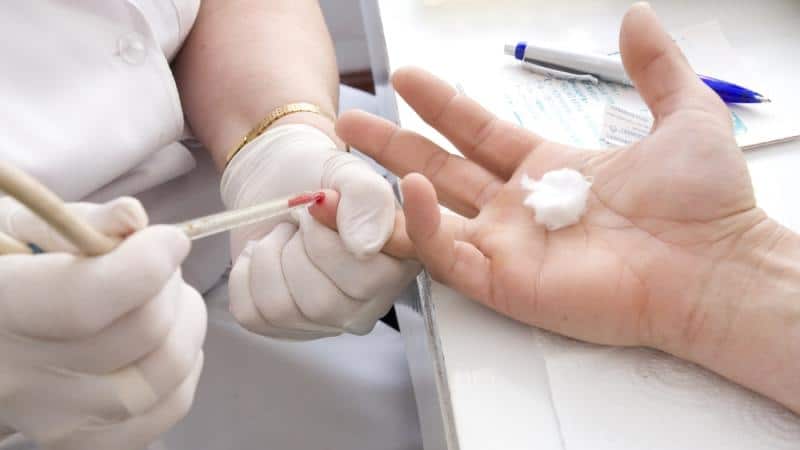
Для того чтобы сдать анализа, не требуется специальной подготовки. Как правило, забор крови проводится в процедурном кабинете, в утренние часы, на голодный желудок. Чтобы получить показатели общего анализа, у пациента кровь забирается из пальца. Если же специалист назначает общее исследование с широким спектром, кровь берется из вены.
В первом случае процедура проводится в следующем порядке:
- Врач, смоченным тампоном в спиртовом растворе протирает безымянный палец пациента.
- Быстрым движением при помощи скарификатора прокалывается подушечка пальца.
- Появившиеся капли крови собираются специальной пипеткой, в виде длинной стеклянной трубочки.
После этого кровь переливается в лабораторную колбу, где она и будет храниться до исследования.
Кровь из вены берется только в крайних случаях. Для этого у пациента сначала жгутом сдавливается предплечье, а затем в обеззараживающем участке локтевого сгиба выполняется укол полой иглой. Полученная кровь также помещается в пробирку.
Исследование крови проводится в лабораторном кабинете при помощи микроскопа или экспресс-анализа. Каждый вариант способен дать результат, соответствующий действительности состояния здоровья человека. Единственным отличием является то, что экспресс-тест проводится значительно быстрее. Такая особенность позволяет получить результат анализов моментально в тех случаях, когда требуется неотложное хирургическое вмешательство при гайморите.
После проведения анализа, в медицинский лист вносятся такие показатели крови:
- Гемоглобин. По его уровню определяется скорость кислородного перемещения по кровеносным сосудам.
- Тромбоциты. По полученному результату можно будет определить, есть ли воспалительные процессы в организме человека.
- Скорость оседания эритроцитов (СОЭ). Этот показатель будет говорить о том, какая инфекция поспособствовала развитию гайморита.
- Лейкоциты. По этим клеткам определяется работа иммунитета.
- Базофилы. Их наличие будет говорить о том, есть ли аллергических реакциях в организме человека.
По полученным параметрам, специалист сможет составить правильную картину о состоянии здоровья человека. А также определить, есть ли вероятность прогрессирования гайморита.
Безусловно, о более подробных результатах анализа может сообщить только врач. Однако зная несколько параметров, можно самостоятельно определить, есть ли гнойное воспаление в придаточных пазухах носовой полости. О наличии гайморита будут говорить следующие изменения в крови:
- Количество лейкоцитов превышает допустимой нормы — 9 х 10⁹/л.
- СОЭ при гайморите составляет 10–15 и выше.
- Моноцитоз в пределах — 11%.
источник
Гайморит – это острое заболевание, сопровождающееся развитием патологического процесса в верхнечелюстном синусе. Грамотное лечение во многом зависит от точно и своевременно установленного диагноза. Очень часто воспаление пазух развивается на фоне ОРВИ или другого патологического процесса (причина может быть любая вплоть до нелеченого кариеса зубов верхней челюсти). Для чего нужен анализ крови при гайморите, когда заболевание носит характер местного ограниченного поражения в области гайморовых пазух.
Клинический анализ крови при гайморите является не менее важным обследованием, чем рентгенологический метод. На рентгене выявляется процесс застоя, но есть ли инфекция в пазухах носа, об этом снимки не расскажут. Кровь отражает общее состояние человека, любое аллергическое или бактериальное поражение обязательно отразится на ее показателях.
Общий анализ крови при гайморите позволяет определить начинающееся воспаление и вовремя среагировать еще до появления первых признаков гайморита. Поэтому целесообразно назначить анализ крови при ОРВИ. Это позволит действовать на опережение. Вирусные заболевания лечатся симптоматически и против вируса. Поэтому терапия против ОРВИ не предупреждает возникновение патологического процесса в пазухах.
Когда выполняется анализ крови при гайморите, показатели воспаления выглядят следующим образом:
- лейкоцитоз (лейкоциты выше нормы 5 -9 х10 9 л);
- повышенный показатель СОЭ (норма 7-14 мм/ч, у женщин чуть выше, у мужчин до 9);
- моноцитоз (норма 3-11 %), повышение говорит о воспалении;
- нейтрофилы (сдвиг формулы):
- Начальная форма 1-5 %.
- Палочкоядерные 1-5 %.
- Сегментоядерные 40-70 %.
Сдвиг в сторону увеличения палочкоядерных нейтрофилов указывает на бактериальную инфекцию, риниту это не свойственно. Общий анализ крови при гайморите применяется лишь для мониторинга процесса, любое отклонение от нормы служит основанием для назначения рентгена пазух и более подробного исследования других показателей.
Если у больного гайморит, анализ крови проявляет повышение гранулоцитов и ускорение оседания эритроцитов (высокое СОЭ).
Рассмотрим, какие анализы сдают при гайморите кроме ОАК.
Еще один показатель воспаления – это С-реактивный белок. Его выявление указывает на процесс воспаления.
Все эти анализы не дают основания выставить диагноз «поражение пазух». Они лишь свидетельствуют об инфекции в организме. Для постановки точного диагноза используют следующие методы диагностики:
- Диафаноскопия (используется у маленьких детей, которым противопоказано проводить рентген).
- Рентген (самый информативный метод при синуситах). При синусите наблюдается помутнение в пораженной пазухе, разрастание слизистой оболочки полостей синусов. Проводится в трех проекциях для исключения процесса в остальных синусах.
- КТ (компьютерная томография).
- МРТ (магнитно-резонансная томография).
- УЗИ (ультразвуковое исследование).
- Пункция (с посевом на микрофлору и чувствительность к антибиотикам).
При длительно вялотекущей патологии проводится анализ крови на иммунодефицит:
Данные анализы назначаются в редких случаях, когда гайморит возникает более 4 раз в год и приобретает хроническое течение при полноценном лечении.
После получения данных всех методов исследования отоларинголог назначает лечение.
Цитологическое исследование выделений из носа позволяет установить точную этиологию (причину) заболевания и назначить наиболее эффективное лечение.
- При аллергической природе определяется повышенное содержание базофилов и эозинофилов. Лечение будет направлено на выявление и устранение аллергена. Препараты выбора: гистамины.
- Острая инфекция проявляется повышенным уровнем нейтрофилов в мазке из носа. Медикаментозная терапия будет направлена главным образом на снижение интоксикации организма и уничтожение бактерий в очаге инфекции путем применения местных средств (уничтожение инфекции в очаге) и общих (борьба с воспалительным процессом организма).
- Одновременное повышение эозинофилов и нейтрофилов говорит о первичной аллергической природе с последующим присоединением бактериальной. Лечение направлено на снижение повышенной реакции на аллерген (гистамины) с одновременным приемом антибиотиков.
- Лимфоцитоз (повышение лимфоцитов) является признаком ринита – патологический процесс развивается в пределах слизистой оболочки носа.
- При вазомоторном рините определяется незначительный уровень нейтрофилов и эозинофилов. Лечение гайморита не требуется, диагноз не подтвержден.
При ранней диагностике заболевания, особенно до проявления симптомов гайморита, лечение проходит легко. Наибольшее предпочтение отдается физиотерапевтическим процедурам, средствам народной медицины на фоне антибактериальной терапии и тщательного промывания пазух.
Выявление гайморита в поздние стадии часто требует применение пункции для улучшения состояния пациента. Общее лечение включает больше методик, применяются более сильные препараты. Запущенный гайморит увеличивает риск перехода воспалительного процесса в хроническую форму и увеличивает риск осложнений.
Следует как можно раньше, при любом заболевании обращаться за квалифицированной помощью для лечения любого заболевания, простой простуды в том числе. Участковый терапевт обязательно выдаст направление на общий анализ крови. По его результатам опытный доктор может заподозрить зарождающийся гайморит. Длительное лечение на дому методами, выбранными самостоятельно, может быть малоэффективно или даже опасно – при неверной постановке диагноза.
источник
Воспалительная патология, развитие которой происходит преимущественно в верхнечелюстных пазухах — это гайморит. Диагностика гайморита предполагает комплекс мероприятий, позволяющих узнать, есть или нет выпот в полости околоносового синуса.
Это заболевание поражает слизистую оболочку, в исключительных случаях — костную стенку. Врач отоларинголог может определить, что у тебя гайморит и расскажет, как его лечить.
Узнать что у тебя гайморит без консультации врача-специалиста и дополнительного исследования достоверно невозможно. Зная признаки заболевания можно понять, что у тебя есть вероятность развития патологии. При подозрении необходимо приступить к уточнению диагноза и немедленной терапии, так как при пролонгации и отсрочке необходимого лечения возможны серьезные осложнения.
Наиболее частый вопрос пациентов: как распознать, что у меня симптомы гайморита. Характерные признаки следующие:
- Боль в гайморовых пазухах. Если простыми словами, то вы можете ощущать постоянную давящую боль выше и ниже глаз, по обе стороны носа, где находится проекция верхнечелюстной пазухи. Признак также может сопровождаться головными болями и пульсацией в висках.
- Зубная боль. Это может быть, как иррадиирущая (распространенная по ходу нервных волокон боль, в результате давления на нервы жидкости, находящейся в верхнечелюстной пазухе), так и одонтогенный гайморит (вирусное или бактериальное заболевание, обусловленное проникновением инфекции в околоносовые верхнечелюстные гайморовы пазухи в результате поражения верхних коренных зубов).
- Заложенность носа, полностью или частично. Это связано не только с появлением соплей, но и с отеком слизистой носа и гайморовой пазухи, который сужает дыхательные пути.
- Отек лица. В результате воспалительных и интоксикационных процессов.
- Характерным проявлением гайморита могут стать выделения, при этом по цвету соплей, на первом этапе диагностики, можно определить у себя даже возможный возбудитель. Если слизь зеленого цвета, то во время диагностики можно выявить бактериальный возбудитель. Если причиной стал грибок – выделения будут белого цвета.
- Пост назальный затек. Насморка нет, но при осмотре глотки определяется тонзиллярный синдром, характеризующийся наличием выпота на миндалинах и катаральными явлениями по задней стенке глотки. Заложенность пазух бывает настолько сильной, что выделения могут стекать по задней части зева, при этом у пациента будут жалобы першение, боль или зуд в горле. Распознать у себя гайморит в таком случае очень затруднительно, чаще заболевание путают с признаками тонзиллита.
- Лихорадка – часто выше 37,5˚С, с проявлениями симптомов общей интоксикации – сонливостью, слабостью, усталостью.
При обращении к отоларингологу врач узнает у вас не только основные жалобы, но и их динамику, историю формирования, длительность течения заболевания. Уточняющие вопросы позволяют понять есть или нет признаки гайморита и наметить дальнейший план диагностических мероприятий.
Тяжесть патологии определяет, дадут ли больничный, сколько дней больничный лист будет длиться, и какие последствия можно ожидать.
У взрослых диагностика гайморита требует проведения мероприятий:
| Методики | Мероприятие | Что показывает |
| Лабораторные | Общий анализ крови | Неспецифические изменения – повышение СОЭ, лимфоцитоз (при вирусной этиологии), лейкоцитоз (при бактериальном поражении) и эозинофилия (при аллергическом генезе болезни). |
| Бактериологический посев из полости носа с поверкой чувствительности на антибиотики | Позволяет определить генез заболевания, скорректировать антибактериальное лечение. | |
| Микроскопия биоптата | Материал получают при операционном вмешательстве на полость носовой пазухи или после удаления аденоидов; Позволяет уточнить морфологию воспаления; Исследование имеет ценность для определения тактики лечения при хроническом течении гайморита. | |
| Инструментальные | УЗИ гайморовых пазух | Позволяет определить уровень и плотность жидкости в пазухах (предположить наличие гнойного или катарального воспаления); Определяет наличие кист, полипов в полости верхнечелюстной пазухи. |
| Рентгеновский снимок | Позволяет определить нарушение пневматизации верхнечелюстных пазух; Передний снимок позволит судить о переломе передней стенки с развитием гемосинусита верхнечелюстной пазухи, часто протекающему подобно гаймориту; Иногда можно судить о наличие объемных образований. | |
| КТ верхней челюсти и гайморовых пазух | Углубленное рентгенологическое исследование, позволяет увидеть осложнение гайморита (распространение инфекции в полость черепа, одонтогенно и так далее); Диагностирует формирование свищей верхнечелюстной пазухи и так далее. | |
| Хирургические | Лечебно-диагностическая пункция | Позволяет провести забор биоптата, секрета из гайморовой пазухи для лабораторного исследования; В то же время методика позволяет убрать жидкость в левой и правой гайморовых пазухах. |
| Эндоскопические методы | Позволят не только определить наличие синуситов, но и позволят провести малоинвазивную (низко травматичную) чистку эндоскопическим методом с забором материала для бактериологического и гистологического исследования. |
Рентген пазух носа при гайморите – скрининговый метод диагностики. В какой проекции делать исследование? Лучше всего видно изменения на прямом рентгене гайморовых пазух.
На снимке при гайморите можно увидеть:
- Субтотальное затемнение гайморовых пазух – это такое снижение пневматизации, что можно различить уровень жидкости;
- Тотальное затемнение – это такое затемнение, при котором пневмаизации нет, пазуха полностью заполнена жидкостным компонентом;
- «Вуаль» при гайморите – такое затемнение, которое указывает на наличие «гнойного воздуха», характеризуется отеком слизистой и при этом пневматизация равномерно снижена.
Рентгеновские снимки носа при гайморите позволяют отслеживать динамику процесса до и после терапии.
На компьютерную томографию отправляют, когда требуется дифференциальная диагностика и уточнение данных снимка гайморита носа. Эта диагностика так же определяет тотальное и субтотальное затемнение верхнечелюстной пазухи, но в отличие от рентгена гайморовых синусов, компьютерный снимок позволяет получить сагиттальный срез.
- Пристеночное затемнение – указывает на то, что гайморовы пазухи отекают в результате воспалительных процессов, так же может свидетельствовать о гиперпластических процессах в результате хронического воспаления от аллергии, грибковой инфекции и так далее;
- Наличие объемных образований: полипы, онкологические новообразования, кисты и так далее:
- Наличие костных дефектов: трещин, свищей и так далее.
Цена КТ гайморовых пазух значительно выше, чем стоимость обычного рентгеновского снимка. Поэтому исследование доступно не всем и проводится для уточнения диагноза.
Получить направление на МРТ при гайморитах от отоларинголога можно в случае если:
- Есть подозрение на кисту или опухоль;
- При выделениях из носа с кровянистыми прослойками;
- Утрате обоняния;
- Непроизвольных кровотечений из носа;
- Травматическом повреждении при гемосинусе верхнечелюстной пазухи (скоплению крови в полости);
- Ели есть проявления невропатий (асимметрия лица, онемение кожи, нервные тики, наступившие после заболевания гайморитом) и так далее.
МРТ показывает преимущественно патологию нервной ткани, поэтому исследование незаменимо для диагностики осложнений, в том числе и основное самое страшное осложнение гайморита – менингоэнцефалит. При данной диагностике делают снимки в той плоскости, какая необходима лечащему врачу (Фронтальная, сагиттальная или горизонтальная) – это еще одно преимущество исследования, объясняющее его дороговизну. Это позволяет более точно определить локализацию пристеночного затемнения, объемного образования, свища и так далее.
МРТ – это не рентгеновские лучи, поэтому его можно использовать у беременных и детей. Оно не имеет доказанных побочных действий, и противопоказанно только людям с металлическими имплантами (кардиостимуляторами, брекитами и так далее).
Наиболее дорогостоящая методика – это эндоскопическое исследование. Цена эндоскопии определяется стоимостью оборудования, которое позволяет не только диагностировать гайморит, но и с ее помощью проверяется и восстанавливается проходимость соустья гайморовых синусов и носом, выявляются объемные образования и дефекты слизистой, проводится санация (очищение) полости околоносового синуса.
Это наиболее точная методика, позволяющая поставить диагноз на основании гистологического исследования. В то же время проводится и лечение гайморита с ликвидацией первопричины.
В статье вы сможете увидеть, как проводится диагностическое исследование из видео:
Отличить гайморит от банального ринита можно следующим образом:
| Признак | Гайморит | Ринит |
|---|---|---|
| Симптомы | Боль в проекции гайморовых пазух, расположенных в области верхней челюсти по сторонам от крыльев носа; Осмотр полости носа при гайморите может быть нормальным, так как основной патологический процесс – в глубине, но чаще такой же как и при банальном рините; Обильное отделяемое катарального, гнойного и творожистого вида; Пост назальный затек в возрасте старше 4 лет; Заложенность носа, может быть с одной стороны; Субфебрилитет и более высокая лихорадка | Зуд в полости носа; Обильное отделяемое. Может быть в зависимости от первопричины то ли слизистым (при вирусной этиологии или аллергии), то ли гнойным (если у вас бактериальное заражение) и даже творожистой консистенции (при грибковом поражении); Двусторонняя заложенность носа; Может протекать без повышения температуры тела, особенности в случае аллергической этиологии процесса |
| Заболеваемость | Может быть самостоятельной патологией или осложнением воспалительного инфекционного процесса | Является симптомом инфекционного или аллергического заболевания |
| Диагностические мероприятия | При любых методах визуализации (рентгеновских снимках, КТ, УЗИ) – наличие экссудативного компонента в гайморовых пазухах | Единственным визуальным признаком заболевания – являются признаки воспаления слизистой носа: отечность, инъецированность (венозное полнокровие), гиперемия иногда с цианотичным оттенком; На рентгеновском снимке пазухи выглядят неизмененными |
| Терапия | Этиологическая терапия Хирургические пособия (пункция гайморовой пазухи или эндоскопическое лечение) | Иногда достаточно местной терапии в виде промывания носовых ходов солевыми растворами; Лечение основного заболевания, вызвавшего ринит |
Еще одним часто задаваемым вопросом является: «Как понять, что у меня проходит гайморит и определить эффективность терапии?». На повторном рентгене гайморовых пазух должен полностью исчезнуть уровень жидкости.
При правильной и своевременной диагностике терапия ринита занимает до двух недель. Осложнения при этом наблюдаются редко, хронизации процесса не происходит.
источник
Гайморит — воспалительный процесс, поражающий слизистую оболочку в верхнечелюстных пазухах человеческого носа. Своевременное проведение диагностики поможет на ранних стадиях определить заболевание. Для уточнения диагноза нужно пройти полное обследование, позволяющее получить полную клиническую картину болезни. При острой и хронической стадии гайморита может понадобиться проведение не только внешнего осмотра и функционального обследования, но также ряд лабораторных анализов. Сюда относятся анализы крови. Они могут предоставить специалистам достаточно подробную информацию про имеющийся воспалительный процесс и особенности его течения.
При гайморите нужно не только пройти основные функциональные обследования, но и сдать целый ряд анализов. В первую очередь врачу предстоит оценить скорость оседания эритроцитов крови. Этот показатель свидетельствует про уровень воспалительного процесса. Точность, сделанных на основе общего анализа крови, выводов поможет подтвердить уровень С-реактивного белка.
Однако эти анализы не являются специфическими и дают информацию лишь о наличии какого-то воспаления в организме человека. Не обязательно повышенные показатели свидетельствуют о заболевании гайморовых пазух. Поэтому наряду с общими лабораторными анализами, пациенту нужно пройти ряд функциональных обследований.
При острой форме гайморита, больному нужно выполнить исследование иммунодефицита.
Анализ по исследованию состояния иммунной системы назначается лишь в случае хронической формы заболевания. Также врач может настаивать на выполнении этой процедуры при частом повторении воспаления околоносовых путей, не реже трех раз в течение года.
Исследование на иммунодефицит включает проведение следующего ряда анализов:
- на ВИЧ;
- серологические исследования;
- на иммуноглобулины.
После получения результатов анализов, пациента направляют на проведение цитологического исследования. Эта процедура поможет специалистам определить содержимое слизистого секрета.
Рекомендуем также изучить информацию о пристеночном гайморите по этой ссылке.
Проведение клинического анализа крови позволяет специалисту определить воспаление на ранних стадиях развития. Благодаря результатам этого исследования, пациенту назначается ряд диагностических и профилактических процедур. Кровь является лучшим отражением каких-либо изменений в состоянии здоровья. Любое нарушение, будь-то аллергический или воспалительный процесс, обязательно отразится на показателях общего анализа крови в виде отклонения от нормы показателей моноцитов и лейкоцитов.
Что способствует проявлению аллергического гайморита узнаете тут.
Сдать кровь на лабораторное исследование следует как можно быстрее. Такое обследование позволяет исключить риск развития осложнений, а также своевременно отреагировать на воспалительный процесс в слизистой верхнечелюстных пазух.
При гайморите можно увидеть следующие показатели общего анализа крови:
- Повышение СОЭ — у мужчин показатель может находиться в пределах 9 мм/ч, а у женщин несколько выше нормы в 7-14 мм/ч.
- Лейкоцитоз — существенное повышение уровня лейкоцитов по сравнению с нормой 5-9х109л.
- Моноцитоз — показатель превышает 11%, что свидетельствует о развитии воспалительного процесса в слизистой.
Одновременно с этими изменениями, обратите внимание на уровень нейтрофилов, который расскажет о степени воспаления:
При повышении этих показателей выше допустимой нормы, можно сделать выводы о развитии бактериального гайморита.
Общий анализ крови не может говорить о конкретном заболевании, так как изменения состава физиологических жидкостей свидетельствуют лишь про отклонение состояния здоровья от нормы. Однако результат клинического исследования служит прямым показанием к проведению дополнительных функциональных обследований.
Лабораторный анализ крови дает специалисту всестороннюю оценку состояния пациента. Физиологические жидкости первыми реагируют на воспаление, поэтому позволяют вовремя среагировать на развитие болезни еще до проявления первых симптомов гайморита. Рассчитывать на хорошие результаты клинических анализов крови при остром гайморите или хроническом не приходится.
При обращении к врачу с жалобами на ухудшение самочувствия, специалист первым делом направляет пациента на общий анализ крови. Это исследование позволяет определить воспаление на самых ранних стадиях.
Риноцитограмма — цитологическое исследование слизистых выделений из носа, которое проводится посредством мазка. Бак посев позволяет определить точную причину возникновения насморка у взрослого и назначить наиболее эффективное лечение.
Риноцитограмма назначается преимущественно в случае длительного насморка или рецидивирующих поражений верхних дыхательных путей инфекцией.
В носовой полости человека обычно находятся стафилококки — Staphylococcus epidermidis. При развитии воспалительного процесса, у некоторых пациентов, наблюдается активное развитие патогенной бактерии Staphylococcus aureus — золотистый стафилококк. Эта бактерия является возбудителем различных заболеваний.
Всю информацию о правостороннем гайморите найдете в данном материале.
Для достоверных результатов риноцитограммы, важно правильно подготовиться к процедуре забора биоматериалов.
Перед сбором анализа нужно сделать следующее:
- прекратить употребление противомикробных препаратов за 5 дней до взятия мазка;
- на протяжении 1-2 суток не подвергать слизистую носа обработке гормональными, сосудосужающими или антибактериальными средствами;
- на протяжении суток отказаться от промывания носовых пазух и ходов;
- непосредственно в день проведения исследования отказаться от чистки зубов и употребления пищи.
Перед проведением риноцитограммы не рекомендуется пить какие-либо жидкости, кроме чистой воды.
Более подробно о причинах возникновения катарального гайморита изложено в этой статье.
Цитологическое исследование проводится согласно следующему алгоритму:
- Пациент немного отклоняет голову назад, чтобы лаборанту было удобно взять биоматериал из носовой полости. Для этого используется специальная щеточка или ватный тампон.
- Аналогичные действия проводятся со второй ноздрей.
- Полученные биологические материалы помещаются в контейнер с благоприятной для развития и размножения патогенных микроорганизмов средой.
В исследовании результатов риноцитограммы особенно пристальное внимание стоит уделить следующим показателям:
- эозинофилы — 0,5-5%;
- лимфоциты — 0-10%;
- моноциты — 0-10%;
- палочкоядерные нейтрофилы — 1-5%;
- сегментоядерные нейтрофилы — 47-72%.
На протяжении суток концентрация и соотношение патогенной микрофлоры в слизистых оболочках носа может изменяться. Утром и вечером эти показатели существенно ниже, чем аналогичные характеристики в ночное время.
О том, что может означать заложенности уха при гайморите рассказано здесь.
Эндоскопия — современная методика исследования, основанная на изучении естественных полостей организма с помощью эндоскопа. Благодаря миниатюрной камере и оптоволоконной оптической системе, специалист может собственными глазами оценить состояние слизистой носа и степень ее воспаления.
Обычно эндоскопия проводится для достижения следующих целей:
- уровень отека;
- полнокровие сосудистых систем;
- наличие гноя или физиологической жидкости в пазухах;
- обнаружение полипов, кист или аномальных разрастаний ткани, которые свидетельствуют о прогрессировании полипозного гайморита.
Также эндоскопия может применяться для забора биологического материала, позволяющего провести бактериологическое исследование. Такой анализ поможет определить возбудитель гайморита и назначить наиболее действенное лечение.
Одним из самых достоверных методов диагностики гайморита является пункция придаточных пазух носа. Процедура проводится под местной анестезией, обеспечивающей минимизацию рисков и безболезненность прокола. За счет введения препарата также наступает анемизация слизистой оболочки, что улучшает отток жидкости естественным соустьем пазухи. После прокола осуществляется отсасывание содержащихся в носовой полости физиологических жидкостей или промывание придаточных пазух от последствий экссудативного гайморита.
В данном видео вы уведите подробный разбор показателей общего анализа крови.
- Гайморит — поражающий слизистую оболочку верхнечелюстных пазух носа воспалительный процесс. Его диагностика производится за счет клинического анализа крови и ряда функциональных обследований.
- При повторении заболевания более 4 раз за год, рекомендуется пройти исследование на иммунодефицит.
- Общий анализ крови и температура при гайморите могут говорить о наличии в организме воспалительного процесса, но не позволяют поставить определенный диагноз.
- Наиболее информативными методами диагностики являются риноцитограмма, эндоскопия и пункция придаточных пазух носа.
Компьютерная томография (КТ) гайморовых пазух носа при гайморите – цель процедуры и ее проведение
Для чего необходим рентген гайморовых пазух и как выглядит гайморит на снимке
Особенности и правила оформления больничного листа при гайморите
Особенности течения гипертрофического ринита
источник
Острый синусит – это воспаление пазух (синусов), окружающих носовую полость, которое продолжается до 4 недель.
Обычно он проявляется заложенностью носа, головной болью, болью или напряжением в области лица.
Чаще всего острый синусит возникает при простуде или сразу после нее. Реже он может быть вызван бактериальной, грибковой инфекцией или аллергией.
В большинстве случаев применения антибиотиков не требуется (только если симптомы синусита не сохраняются более 7 дней у взрослых и более 10 дней у детей).
Острый риносинусит, острый синуит, острый гайморит.
Синонимы английские
Acute sinusitis, Acute rhinosinusitis, Acute maxillary sinusitis.
Не существует какого-то одного признака, по которому можно точно определить, что у пациента синусит, поэтому при диагностике этого заболевания врачом учитываются все симптомы и история развития заболевания.
Наиболее характерны для синусита:
- заложенность носа,
- головная боль,
- выделения из носа, светлые или желтого, зеленого цвета, а также стекающие по задней стенке глотки,
- снижение обоняния,
- боль, напряжение, припухлость в области лица, соответственно пораженной пазухе: вокруг глаз, носа, в области лба,
- боль в верхней челюсти, зубах,
- неприятный запах изо рта,
- кашель, особенно в ночное время,
- повышение температуры тела,
- слабость.
Общая информация о заболевании
Синусит – это воспаление пазух (синусов), окружающих носовую полость. Острым он называется в тех случаях, когда выздоровление наступает не более чем через 30 дней с начала заболевания, подострым – когда длится от 4 до 12 недель. Если симптомы заболевания сохраняются без перерывов более 3 месяцев, это хронический синусит.
Синусит очень распространен в любое время года, но чаще им заболевают зимой.
На самом деле, корректнее говорить о риносинусите (от греч. rhinos – «нос»), так как воспаление в пазухах всегда сопровождается воспалением и в самой полости носа, что называется ринитом, или, проще, насморком.
Околоносовые пазухи – это полости в костях черепа, заполненные воздухом, соединяющиеся с полостью носа. Также они называются придаточными пазухами.
Существует 4 группы придаточных пазух, и соответственно их поражению выделяют следующие виды синуситов:
- гайморит – воспаление верхнечелюстных (гайморовых) пазух, расположенных по правую и левую сторону от носовой полости, в верхней челюсти,
- этмоидит – воспаление решетчатых пазух, распложенных между глаз,
- фронтит – воспаление лобных (фронтальнах) пазух, находящихся над глазами
- сфеноидит – воспаление клиновидной (основной) пазухи, которая размещена позади носовой полости, близко к основанию головного мозга.
Одновременно могут быть затронуты несколько пазух, однако чаще всего поражаются гайморовы.
Точная функция пазух неизвестна, предполагается, что они, в том числе, участвуют в согревании и увлажнении вдыхаемого воздуха. Они покрыты слизистой оболочкой с ресничками, которая вырабатывает слизь. Эта слизь за счет движения ресничек выводится через небольшие отверстия, объединяющие пазухи с носовой полостью. В норме слизь движется только в одном направлении, что обеспечивает стерильность пазух, несмотря на то что соединенная с ними носовая полость заселена бактериями.
Если отверстия для выхода слизи блокируются или нарушается работа ресничек слизистой пазух, жидкость застаивается и заполняет пазухи, вызывая симптомы синусита: заложенность носа, головную боль. Скопление жидкости в пазухах становится благоприятной средой для размножения бактерий, из-за чего заболевание протекает тяжелее и могут развиться осложнения.
Причины развития острого синусита
- Инфекция
- Вирусная. Чаще всего острый синусит возникает при простуде или сразу после нее. Простуда сопровождается воспалением слизистой пазух у большинства пациентов, но присоединение бактериальной инфекции отмечается менее чем в 1 % случаев.
- Бактериальная. Гораздо реже острый синусит бывает вызван бактериями. Чаще всего они осложняют вирусное воспаление, хотя могут быть и первичной причиной синусита. Считается, что синусит обусловлен бактериальным воспалением, если симптомы сохраняются в течение 7 дней и более у взрослых и 10 дней и более у детей.
- Грибковая. Грибы способны вызывать синуситы с крайне тяжелым течением, угрожающие жизни. Наиболее подвержены грибковой инфекции лица со сниженным иммунитетом, например ВИЧ-инфицированные.
- Аллергия. Отечность слизистой носа из-за аллергии (к примеру, на пыльцу растений) может блокировать отток слизи из пазух.
- Анатомические причины, в частности искривление носовой перегородки, последствия травм или полипы – аномальные разрастания слизистой внутри носа.
- Хроническая изжога.
- Химические агенты, в том числе содержащиеся в табачном дыме, могут ухудшать работу ресничек слизистой пазух.
Синусит может приводить к следующим осложнениям.
- Менингит. В этом случае инфекция распространяется на оболочки головного мозга.
- Абсцессы внутри черепа – гнойные очаги, которые вызывают повышение температуры до 39-40 градусов, сильную боль.
- Глазные осложнения. При переходе воспаления на область глазницы может нарушаться зрение вплоть до полной слепоты.
- Хронический синусит, о котором свидетельствует сохранение симптомов более 12 недель.
- Имеющие искривления носовой перегородки, полипы в носовой полости
- Страдающие аллергическим насморком.
- Страдающие хронической изжогой.
- ВИЧ-инфицированные и другие пациенты со сниженным иммунитетом.
- Активные и пассивные курильщики.
Диагноз «острый синусит» ставится на основании изучения всех симптомов и течения заболевания. Не существует конкретных признаков, которые бы сами по себе с точностью указывали на синусит. Важно отличить его от обычной простуды, которая также может проявляться насморком и заложенностью носа.
Большая часть синуситов вызвана вирусами и не требует назначения антибиотиков (так как они не действуют на вирусные инфекции), в то время как бактериальный синусит лечится антибиотиками. Именно поэтому важно отличать вирусный и бактериальный синусит. На практике, однако, это крайне сложно сделать, так как не существует четких критериев присоединения бактериальной инфекции. Нужно знать, что густые гнойные желтые или зеленые выделения из носа не являются признаком бактериальной инфекции и часто наблюдаются при обычной простуде, которая вызывается вирусами. В настоящее время бактериальные и вирусные синуситы условно определяются по длительности течения заболевания. Если симптомы сохраняются более 7 дней у взрослых и более 10-14 дней у детей, синусит расценивается как бактериальный.
Обычно дополнительного обследования не требуется, однако в спорных случаях оно может быть полезным для постановки верного диагноза.
- Общий анализ крови. Повышенное количество лейкоцитов косвенно может свидетельствовать о бактериальной природе синусита.
- Скорость оседания эритроцитов (СОЭ). Она бывает значительно повышена при выраженном бактериальном воспалении.
- С-реактивный белок – показатель, характеризующий активность воспаления. При синусите он может быть повышен, однако это не является специфичным для данного заболевания.
- Риноцитограмма – взятие мазка из носовой полости с последующим его окрашиванием и изучением под микроскопом. По соотношению клеток в этом анализе можно судить об аллергической или инфекционной природе синусита, хотя достоверность результатов не очень высока.
- Посев содержимого придаточных пазух. При затяжном течении синусита или неэффективности приема антибиотиков, а также при сниженном иммунитете у пациентов может быть взято содержимое из придаточных пазух для последующего посева на питательных средах, где бактерии размножаются, так что их можно распознать. Наиболее достоверные результаты получаются при прямом проколе пазухи.
Другие методы исследования
- Рентгенография черепа. Позволяет выявить утолщение слизистой пазух или обнаружить в них жидкость. В настоящее время, однако, она не рекомендуется, так как ее достоверность при диагностике синусита достаточно низка.
- Компьютерная томография (КТ) придаточных пазух черепа. Наиболее достоверный способ исследования при синусите. Особенно полезна в случае развития осложнений.
- Эндоскопическое исследование пазух. В полость носа вводится тонкая трубка, позволяющая визуально оценить состояние придаточных пазух. Данный метод может быть информативен при грибковой инфекции, опухолях, полипах, аномалиях развития.
Заболевание с умеренно выраженными симптомами не требует обращения к врачу.
Большинство пациентов выздоравливает без назначения антибиотиков. Лечение в этом случае включает применение сосудосужающих средств (не более 3-5 дней), промывание носовой полости, вдыхание теплого пара, теплые компрессы на область пазух, обезболивающие, прием достаточного количества жидкости.
Антибиотики, как правило, требуются только при тяжелом течении заболевания, при явном подозрении на его бактериальную природу или при длительно сохраняющихся симптомах, и продолжительность их приема обычно составляет не менее 10 дней. Примерно 10-15 % пациентов они не помогают, тогда может использоваться прокол пазухи с последующим ее промыванием. Также он может быть показан при развитии осложнений.
При тяжелых гнойных осложнениях выполняются операции, направленные на устранение гнойного очага, одновременно с внутривенным введением антибиотиков.
- Избегать контакта с больными простудой, мыть руки перед приемом пищи.
- Проходить ежегодную вакцинацию от гриппа.
- Правильно лечить аллергический насморк (неправильное лечение – это, например, бесконтрольное и длительное использование сосудосуживающих капель).
- Использовать дома увлажнитель, проветривать помещение (увлажнение носовых ходов повышает устойчивость тканей к микробам).
- Не курить, избегать контакта с табачным дымом.
Рекомендуемые анализы
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
источник
Гайморит — заболевание, вызванное воспалением гайморовой пазухи, которое развивается чаще всего при попадании риновируса в носовую полость, иногда причиной становится аллерген, снижение общего иммунитета или плохо леченый насморк.
Начало заболевания сопровождается чиханием, зудом, легкой заложенностью, прозрачными выделениями из носа, указывающими на развитие отека слизистой носовых проходов. В дальнейшем происходит рост вирусов внутри пазух и их распространение в различных полостях лицевого отдела черепа. Накопление в них гноя, мокроты, слизи вызывает давление на стенки, раздражение, воспаление и отек. Это может произойти в пазухах решетчатых костей, клиновидных пазух лобного отдела, в гайморовой или околоносовых пазухах.
При развитии катарального синусита нос пациента закладывает, его дыхание затруднено, и человек старается дышать ртом, что очень вредно для организма. Во время развития гнойного процесса появляется неприятный запах изо рта и носа.
Гайморит носа поражает людей любой возрастной группы и пола. Наивысший процент заболевания приходится на осенне-зимний период. Ранней весной, когда наблюдается снижение общего иммунитета, часто происходят обострения хронических форм заболевания.
Заболевание бывает односторонним или двусторонним, и сопровождается поражением не только гайморов, но и других придаточных пазух носовой полости.
Механизм развития гайморита начинается с воспаления тонкой слизистой оболочки, застилающей гайморовы пазухи. Воспаление оказывает отрицательное воздействие на кровеносные сосуды и соединительную ткань, расположенную в них. Воспалительный процесс сопровождается скоплением гноя в околоносовых пазухах, расположенных в верхнечелюстной области. Он давит на стенки полостей, и это приводит к появлению опухолей в районе пазух на лице больного человека. Они болезненны на ощупь и при наклоне головы в них ощущается боль. Воспаление сопровождается отеком слизистой носа. Это проявление нарушает отток слизи, накапливающейся в пазухах, которая усиливает все симптомы.
Если допустить переход катаральной формы в хроническое заболевание, то начнут поражаться костные стенки гайморовых пазух и подслизистой основы, что приводит к затруднению дыхания, особенно в ночное время суток.
Классификация этого заболевания связана с местом поражения слизистых тканей и причин, которые его вызвали. Они бывают острые и хронические. Острые называют катаральными. Гайморит может быть аллергическим, полипозным, двусторонним, односторонним, гнойным. Хронические виды тоже могут быть любой из названных форм, протекающих с обострениями и приводящих к развитию осложнений.
Одонтогенный гайморит — так называют заболевание, начинающееся на фоне острого воспалительного процесса в гайморовых пазухах, возбудителями которого являются кишечная палочка, стафилококки, стрептококки и кариес.
Аллергический гайморит развивается под воздействием аллергена при снижении иммунитета весной и осенью.
Хронический гайморит развивается после острой формы, и беспокоит пациентов, часто переходя из ремиссии в стадию обострения. Он может развиваться на фоне различных дефектов носовой перегородки и кариеса.
Полипозный гайморит вызывается ростом полипов в носу. Это специфическая форма гайморита, лечить которую надо только хирургическим путем в стационаре.
Гнойный гайморит может быть и в острой, и хронической форме.
Двусторонний гайморит протекает редко, в основном он односторонний с воспалением гайморов с левой стороны.
Основной причиной развития гайморита является снижение местного иммунитета. Слизистые ткани, в которых находятся лимфатические сосуды, должны безболезненно бороться со всеми вирусами, попадающими на них. Если иммунная система дает сбой, риновирус располагается на тканях носовой полости и безнаказанно начинает свою разрушительную работу.
Поражение организма такими бактериями, как пневмококки, стрептококки, стафилококки часто бывает причиной развития воспалительного процесса в гайморовых пазухах. Этому заболеванию предшествуют ОРЗ, ОРВИ, купание в грязной воде, носовые кровотечения. Воспаление может возникнуть из-за аллергического ринита.
Гайморит может возникать как осложнение после перенесенного острого насморка, полученного во время гриппа, кори, скарлатины. Искривление носовой перегородки тоже может стать причиной развития гайморита у детей и взрослых.
Не каждое поражение организма вирусной инфекцией предрасполагает развитие катарального синусита. Для такого заболевания должны быть располагающие к этому факторы:
- детский или пожилой возраст пациента;
- нарушения в работе эндокринной системы;
- строение костей лицевого отдела черепа;
- состояние иммунной системы;
- наличие хронических заболеваний;
- бактериальная инфекция;
- аллергические реакции;
- паразиты;
- травмирование слизистых тканей гайморовой пазухи;
- сухой воздух;
- сквозняк;
- полипы и аденоиды.
Самыми распространенными симптомами воспаления гайморовой пазухи является потеря обоняния, тяжесть в голове, сильная боль в передней части головы, которая может пульсировать в области глаз и переносице. При назревании гноя поднимается краткосрочная температура до 38 градусов. Острая форма гайморита сопровождается лихорадочным состоянием, ухудшением памяти, снижением работоспособности и усилением утомляемости. Пациенты жалуются на слезотечение, у них развивается светобоязнь.
Одним из главных симптомов гайморита становятся густые, желто-зеленые выделения из носа.
Головная боль, усиливающаяся при наклоне или напряжении мышц лица, явно указывает на воспалительный процесс, происходящий в пазухах носа.
Такие симптомы гайморита при сильной заложенности носа, как боль в глазах, нарушения зрения, болезненные припухлости на лице должны заставить больного в срочном порядке обратиться к отоларингологу.
Верхнечелюстной гайморит сопровождается обильными выделениями из носа, которые имеют в своем составе примеси гноя и крови. На развитие патологического процесса могут указать признаки гайморита.
Каждая стадия катарального синусита сопровождается особенными выделениями, что указывает на степень развития болезни. Это помогает диагностировать заболевание. Отоларинголог при постановке диагноза пациенту по цвету выделений из носа может определить фазу заболевания. В настоящее время различают три основных оттенка выделений, указывающих на развитие гайморита. Они могут быть белого, желто-зеленного или кроваво-бурого цвета.
Появление белой слизи указывает на начальную стадию развития катарального синусита. Слизистые выделения белого цвета, густой консистенции, могут свидетельствовать о начале стадии выздоровления пациента. Густые выделения желто-зелёного цвета указывают на сильный воспалительный процесс гайморов. При такой форме всегда имеется температура. Эти симптомы свидетельствуют, что необходимо вмешательство специалистов.
Самая тяжёлая форма сопровождается выделениями кроваво-бурого цвета, идущими плотными сгустками при промывании носа. При этом пациент всегда страдает сильной головной болью, которая усиливается при наклоне. На лице, в области пораженных пазух образуются значительные припухлости. Сильно болят зубы верхней челюсти.
Такая форма требует срочного профессионально лечения. При подозрении на развитие гайморита, следует обратиться к отоларингологу для уточнения диагноза и лечения. Врач назначит для подтверждения диагноза рентгенографию пазух, диафаноскопию.
Лечение воспаления верхнечелюстных пазух консервативное. Оно направленно на обеспечение хорошего оттока слизи из гайморов. При повышении температуры назначают постельный режим, жаропонижающие и обезболивающие средства. При сильных симптомах и явной интоксикации назначают антибиотики, которые вводят внутримышечно. Для уменьшения отека и набухания слизистой оболочки в нос закапывают сосудосуживающие средства. Применяют эфирные масла туи, лиственницы, которые хорошо восстанавливают слизистые и очищают пазухи от слизи. Назначают синупрет, препарат для приема внутрь, который давно используют для лечения катарального синусита.
Используют физиотерапевтические методы лечения. Врач может порекомендовать лампу синего света, соллюкс, токи УВЧ.
В индивидуальных случаях прибегают к пункции пазухи. Это делают для того, чтобы промыть инфицированную полость антисептическим раствором и ввести в нее антибактериальное средство.
Из народных средств для лечения гайморита рекомендуется сок корня цикламена. Этот цветок имеет уникальное сочетание веществ, способствующих очищению пазух от гноя и регенерации тканей слизистых. Так как активное вещество ядовито, требуется осторожность в применении. В аптеке можно приобрести готовые препараты, в состав которых входит сок корня цикламена, и пользоваться им.
Лечить воспаление гайморовых пазух нужно обязательно, чтобы избежать не только развития хронического заболевания, но и появления побочных эффектов — различных осложнений в виде воспаления оболочек головного мозга. Это опасное для жизни осложнение может повлечь за собой инвалидность или даже смерть.
Без должного лечения хроническая форма заболевания сильно ухудшает качество жизни. Слизистые ткани не восстанавливаются до конца. Человек страдает отсутствием обоняния, нарушением дыхания. Его мучают головные боли. При обострении болезни ухудшаются защитные функции организма.

Статистика говорит о том, что доля хронического гайморита среди всех патологий носа достигает 50%. В России на 100 жителей приходится 12 случаев гайморита. В Европе этот показатель вдвое меньший – болеют 6 человек из 100. Двухкратную разницу легко объяснить: жители страны обычно безответственно относятся к своему здоровью, «запускают» насморк, надеясь, что он пройдет за неделю.
Возникновению хронического гайморита способствует ряд причин. Ключевые факторы риска, вызывающие хроническое течение заболевания:
- Перенесенная ранееострая форма гайморита , которую не лечили или недолечили;
- затяжные инфекции носоглоточного отдела – тонзиллит, ринит и др.;
- заболевание или недостаток, нарушающий отток слизи, например — искривленная перегородка носа;
- кисты, полипы в верхнечелюстной пазухе;
- болезни верхних зубов;
- вмешательства в области верхней челюсти;
- вредные привычки – табакокурение, злоупотребление спиртными напитками;
- склонность к аллергическим реакциям.
В период ремиссии (затихания) недуг дает о себе знать такими явлениями:
- Присутствует ощущение, что нос заложен;
- беспокоит насморк, который не поддается лечению, периодически выделяется гной;
- больной постоянно хочет сглотнуть слизь, стекающую по задней стенке носоглотки, иногда он ощущает характерный ком, который невозможно сглотнуть;
- беспокоят головные боли, которые локализуются в основном около глазниц, они усиливаются при интенсивном моргании и ослабевают, когда человек лежит;
- в лицевой части головы и в области щек ощущается давление и распирание;
- утром веки выглядят припухлыми (один из главных симптомов);
- развивается конъюнктивит – глазная болезнь, при которой воспаляется конъюнктива, или слизистая глаза;
- появляется гнусавость – нарушение звукопроизношения из-за плохой носовой проходимости.
Хронический гайморит протекает волнообразно: на смену ремиссии приходит обострение. Обострение сопровождается более выраженным проявлением симптомов:
- Температура повышается до 37,5 о С;
- больной ощущает озноб и общее недомогание;
- появляется чихание;
- боль становится более выразительной, особенно когда человек наклоняет голову, кашляет и чихает, она отдает в зубы и корень носа.
Виды хронического гайморита
Формы недуга различают по нескольким признакам:
- Катаральный – на слизистой оболочке развивается отек, при обострениях нос заложен, наблюдаются выделения, ощущается тяжесть в области глазниц, щек;
- хронический гнойный гайморит – в гайморовой пазухе собирается гной, который затем выделяется из носа;
- кистозный – в воспаленной пазухе образовываются кисты;
- смешанный – сочетает несколько признаков гайморита (например, одновременно образовываются полипы и гной).
- Односторонний – воспаляется пазуха только с правой или левой стороны;
- двусторонний – воспаляются пазухи с двух сторон.
- Риногенный – недуг дает о себе знать после насморка (ринита);
- гематогенный – в полость пазухи попадает инфекция;
- одонтогенный – болезнь вызывают нездоровые зубы;
- аллергический – на слизистую воздействует аллерген;
- травматический – заболевание появляется после травм рядом с гайморовыми пазухами.
- Анализ жалоб больного и анамнеза. Врач уточняет, испытывает ли пациент заложенность носа, есть ли выделения, присутствует ли в них гной и кровь, болел ли ранее острым гайморитом, лечил ли зубы;
- проведение общего осмотра. Врач ощупывает и поколачивает лицо пациента в области щек, лба, при хроническом гайморите больной может испытывать боль при проведении этих манипуляций;
- риноскопия. С помощью специального инструмента осматривается нос. Такое обследование позволяет рассмотреть признаки воспаления – отек, покраснение, гной, а также обнаружить некоторые причины патологии – полипы, анатомические особенности строения носовой перегородки, носовых раковин;
- эндоскопия — более подробное изучение носовой полости;
- рентгенография. Рентген не во всех случаях дает точный результат, но позволяет обнаружить новообразования, определить уровень жидкости, рассмотреть нарушения в строении носа. В отдельных случаях по рентгеновскому снимку удается отличить гнойную форме от катаральной. Альтернатива – ультразвуковое исследование;
- компьютерная томография околоносовых пазух проводится в период ремиссии и считается основным методом исследования при этом заболевании. На послойных снимках врач имеет возможность рассмотреть, насколько обширен воспалительный процесс, каковы особенности строения носа, перегородок, пазух;
- диагностическая пункция. Ее проводят при обострении. Больному вводят местное обезболивающее и тонкой иглой в самом тонком месте прокалывают стенку гайморовой пазухи, через прокол шприцем извлекают гной, а в освобожденную полость вводят лекарство;
- бактериологический посев. Жидкость из носовых пазух высевают на питательную среду, чтобы определить возбудителя воспалительного процесса, а также выбрать подходящий антибиотик для лечения;
- орофарингоскопия, или исследование полости рта позволяет выявить зубы, пораженные кариесом, оценить состояние пломб;
- диафаноскопия с использованием лампочки Геринга помогает в диагностики воспаления верхнечелюстной пазухи. Процесс обследования проводится в темной комнате. Больному в рот вводят лампочку и просят обхватить ее основание губами: если существует воспаление, свечение будет менее ярким, чем при обследовании здорового человека.
Консервативное лечение включает в себя широкий спектр мероприятий. Их проводят как в период обострения, так и при ремиссии.
- Назначаются назальные лекарства в форме спреев со стероидными гормонами в качестве активного компонента, снимающего воспаление. Они высокоэффективны, не попадают в кровь, не меняют гормональный фон и получили широкое распространение;
- промывание носа солевыми растворами;
- антибиотики-макролиды оказывают влияние на возбудителя, повышают иммунитет, но при этом не токсичны по отношению к больному;
- если хронический гайморит вызван аллергией, лечат это заболевание;
- показано стоматологическое лечение для устранения очага инфекции.
Если воспалительный процесс обострился, показана более интенсивная терапия.
- Назальные спреи курсом 5–7 дней;
- сосудосуживающие капли с антибиотиками и стероидными гормонами. Они устраняют отечность, помогают жидкости покинуть гайморовы пазухи;
- препараты муколитического действия для разжижении слизи и очищения гайморовых пазух;
- антибактериальная терапия проводится при гнойном воспалении;
- общеукрепляющие препараты.
Для снятия симптомов используются сосудосуживающие препараты. Они не устраняют инфекцию и плохо влияют на работу слизистой: нарушается механизм самоочищения, ослабляется местный иммунитет.
В Западных странах такие препараты применяются крайне редко. К тому же большое внимание уделяется профилактике осложнений насморка, в частности синуситов, потому что они развиваются в 90% случаев, если больной своевременно не получит соответствующего состоянию лечение.
Прокол пазух. Позволяет больного быстро избавить от боли, улучшить его общее состояние, вводить лекарственный препарат непосредственно в центр воспаления. Недостаток – необходимость многократного прокола. Иногда в качестве альтернативы после первого прокола устанавливают дренаж для промывания пораженной полости.
А также промывания лечебными солевыми препаратами, отваров и настоев трав, антисептиков.
При обострении методы физиотерапии направлены на стабилизацию состояния больного, при ремиссии – на купирование (пресечение) синдрома. Применяют:
Средства народной медицины многие больные находят для себя действенными. Их рекомендует и официальная медицина в качестве вспомогательной линии лечения. Перед тем как использовать какой-либо рецепт, нужно проконсультироваться с лечащим врачом.
Корень хрена моют, чистят, трут на мелкой терке. В треть стакана тертого хрена добавляют сок из трех лимонов. Эту кашицу принимают утром, за 20 минут до первого приема пищи, по половине чайной ложки. Лечение проводят весной и осенью.
Если консервативные методы не приносят желаемого результата, проводят хирургическое лечение. Показанием для хирургического вмешательства служат:
- Пролиферативные процессы в пазухе (разрастание тканей);
- невозможность проведения пункции;
- гнойные свищи, огнестрельные инородные тела, проваливание зубов в пазуху;
- инфицированные новообразования;
- внутричерепные и вторичные осложнения.
В этом случае под общей анестезией выполняется эндоскопическая операция, при которой восстанавливается аэрация воздуха, проводится коррекция анатомических недостатков.
Операции с удалением слизистой оболочки, до этого времени их предлагают некоторые клиники, чреваты тем, что пазуха больше не способна выполнять свои функции. К тому же операция не предотвратит будущие рецидивы.
В целом прогноз благоприятный, если больной получил соответствующее лечение, а также соблюдает профилактические меры.
Не исключен риск сепсиса («заражения крови»), когда с кровотоком возбудитель разносится по другим органам.
Вероятны следующие осложнения:
- Хронические формыфарингита,тонзиллита , ларингита (соответственно заболевания, поражающие слизистую глотки, небных миндалин, гортани);
- воспаляются носослезные каналы, глазное яблоко и его оболочки, развивается слепота;
- нарушается носовое дыхание и развивается хроническая нехватка кислорода (гипоксия);
- воспаляются мягкие ткани лица;
- инфекция распространяется на уши, опускается в бронхи и даже легкие,вызывая пневмонию ;
- воспаления костей черепа с образованием гноя, которые требуют хирургического лечения;
- поражается тройничный нерв.
Чтобы избежать развития хронического гайморита, врачи рекомендуют:
- Обязательно лечить насморк , острые формы гайморита;
- соблюдать гигиену ротовой полости, лечить кариес;
- обращаться к врачу за помощью при аллергии;
- укреплять иммунитет и не допускать простуд – закаливать организм, одеваться соответственно погоде, принимать поливитаминные средства, придерживаться здорового способа жизни и полноценно питаться;
- если возникли проблемы с носовым дыханием, необходимо устранить их причину.
При подозрении на гайморит необходимо обратиться к терапевту или отоларингологу.
Понравилась статья? Оцените материал!
У Вас есть вопрос или опыт по данной проблеме? Задайте вопрос или расскажите об этом в комментариях.
У меня хронический гайморит с детства. В 17 лет, из — за неотступающего обострения и приближающихся экзаменов решила сделать проколы. Но эффекта хватило не более, чем на полгода. А заживало все очень долго. Поэтому, я бы не советовала делать проколы тем, у кого нет острой необходимости. прошло уже почти 10 лет, а эта пытка все еще жива в моей памяти во всех красках.
Для лечения гайморита используются, как указано в статье «токи ультравысокой частоты». Следует уточнить, что на самом деле речь идет вовсе не о токах, а об излучении ультравысокой частоты. Ведь всем нам хорошо известные (и даже любимые) аппараты УВЧ производят не ток, т.к. не присоединяются к телу пациента, а действуют на некотором расстоянии, т.е. облучают нас целебным электромагнитным полем. Кроме УВЧ, еще более эффективны при гайморите специализированные аппараты с таким же видом воздействия: «ЛОР», «Ромашка» и им подобные.
Попросту говоря это воспаление верхнечелюстной пазухи, которая по имени, впервые описавшего его английского лор врача называется гайморовой. Она соединена с носовой полостью узенькими выводными отверстиями (соустьями) всего 1–3 мм в диаметре (чуть больше, чем диаметр стержня авторучки). Воспаление полости носа вызывает отёк, а отек быстро перекрывает эти самые соустья. В результате, гайморова пазуха вначале закрывается частично, а если вовремя не начать лечение, то оказывается и полностью заблокированной. В заблокированную гайморову пазуху устремляются лейкоциты, чтобы сражаться с воспалением. Из школьного курса биологии все, наверняка, помнят, что их задача — уничтожить инфекцию. Так начинается острый катаральный гайморит. Если в это время будет начато правильно лечение, шанс, что гайморит не станет гнойным, весьма велик.
Количество чужеродных бактерий может оказаться огромным, тогда в ответ организм вырабатывает такое же огромное количество лейкоцитов (диагностируется как лейкоцитоз). Повышенное СОЭ (скорость оседания эритроцитов) и значительно более высокий, чем обычно, уровень лейкоцитов в общем анализе крови покажут врачу состояние так называемой воспалённой крови.
Но бывает и так, что лейкоциты не в силах одолеть инфекцию, и погибают. Образуется гной — скопление погибших лейкоцитов. Тогда это уже гнойный гайморит — лечение должно быть немедленным и правильным.
Когда слизисто массы не могут выйти из гайморовых пазух, они начинают «бродить». Любой здравомыслящий человек поймет — пора в лор клинику. С гнойным воспалением, разгорающимся рядом с головным мозгом лучше не шутить! Нужно обращаться к врачу.
Вторичный риногенный менингит (воспаление оболочек мозга), пожалуй, самое опасное последствие болезни. Но и другие риногенные внутричерепные осложнения — тоже не лучшие жизненные приобретения.
Как только возникает подозрение на заболевание, надо срочно искать опытного врача.
Первый признак гайморита — это постоянно заложенный нос. Обычно заложенность сильнее ощущается на стороне воспаления. При двустороннем — с обеих сторон. Может появиться гнусавость.
Ещё один симптом — давление в переносье. Нередко — боли в районе щёк, а также внизу глазницы. Пациент может чувствовать давление в глазных яблоках и нижних веках. Утром боль обычно незаметна, но становится весьма ощутимой вечером. Из-за нечёткой локализации больному порой кажется, что причина просто в головной боли. Боли в верхнечелюстной пазухе в восприятии человека могут переноситься на зубы верхней челюсти.
Нередкий признак гайморита — отекают щеки и нижние веки. А иногда на стороне воспаления — и верхние.
Жёлтые и зелёные выделения с неприятным запахом — ещё один признак воспаления гайморовых пазух.
Градусник обычно показывает до 38°С и выше. Но и субфебрильная (37,1–37,5°С) температура при гайморите — признак не редкий. Такое чаще происходит при хроническом заболевании.
Утомляемость и потеря аппетита — тоже симптомы. У больных из-за общей слабости, обычно сниженная работоспособность и тревожит беспокойный сон.
Риску заболеть подвергаются люди с деформированной перегородкой носа. Гипертрофированные (увеличенные) нижние раковины носа тоже способствуют развитию гайморита, поскольку закрывают выход в соустье. Провоцировать заболевание могут и другие анатомические изменения носовой полости.
Различные образования, то, что сами лор врачи обычно называют «плюс ткань»: полипы в носовой полости и околоносовых пазух, кистозные образования и иные разрастания также повышают риск заболевания гайморитом.
Ослабленная местная иммунная защита вследствие перенесённой болезни, аллергия и заболевания аутоиммунного типа тоже могут способствовать развитию гайморита.
Провоцировать развитие этой болезни могут и факторы окружающей человека среды: загазованность, вредные условия на производстве, пыль и прочее.
Даже из ранее изложенного видно, что факторы заболевания различаются, соответственно, курс выздоровления подбирается индивидуально. Но первая задача врача всегда — «откупорить» закрытые отёком соустья гайморовых пазух, чтобы обеспечить возможность оттока слизи и гноя.
Для лечения гайморита без прокола проводят «мягкую» антибактериальную и пробиотическую терапию, то есть используют антибиотики, так сказать, средней силы действия. Из пробиотиков чаще всего в ход идут нормофлорин, линекс, бион-3 и другие. Назначают препараты для снятия отёка, а также сосудосуживающего действия. Используют смягчающие средства, чтобы восстановить слизистую носа. Это могут быть пиносол, эуфорбиум комозитум и т.п. Для восстановления слизистой гайморовой пазухи чаще всего применяют синупрет. Чтобы избавить организм от микробов и воспалённых масс околоносовые синусы промывают аквалором, долфином, аквамарисом (по выбору врача и, конечно, в зависимости от переносимости пациента) применяют октенисепт, диоксидин, мирамистин и другие антисептики.
«Кукушку» (промывание всех околоносовых пазух) назначают как процедуру для извлечения слизисто-гнойных масс, а также для антисептической и антибактериальной обработки носовой полости и носоглотки.
Итак, первоочередная задача решена — гной из гайморовых пазух удалён! Настает время вспомогательных процедур. Для этой цели эффективны сеансы инфракрасной лазерной и виброакустической терапии, а также кварцевание слизистой оболочки носовых ходов (УФО).
Когда болезнь запущена, одними медикаментами уже не обойдешься. Тогда делают прокол. Или, говоря медицинским языком, пункцию гайморовой пазухи. Цель все та же — извлечь слизисто-гнойные выделения и доставить в воспалённое место лекарство.
Пункция верхнечелюстной пазухи — процедура лечебно-диагностическая. Её осуществляют и в случаях, если трудно определить вид гайморита, или есть сомнения, в гайморовой ли пазухе причина болезни пациента.
При всей совершенной современной аппаратуре бывают ситуации, когда результаты исследований, жалобы пациента и данные анамнеза заболевания противоречат друг другу. Поможет врачу понять, в чём же дело, и расставит все точки над «i» только пункция.
Несмотря на страхи пациентов, прокол иглой Куликовского — методика наиболее эффективная, и именно поэтому она применяется чаще, чем нехирургические методики.
Поставив диагноз, лор врач детально информирует больного о болезни и возможностях лечения, но решать, делать прокол или нет, придётся пациенту.
Скажу сразу, не панацея. Но и недостатки у методики тоже есть. И увы, довольно существенные.
- ЯМИК-катетер невозможно стерилизовать в сухожаровом шкафу — он просто расплавится. В актоклаве — сложно, но можно. После автоклавирования свойства резины меняются, она становится не такой эластичной, сам баллон часто склеивается и это затрудняет последующие промывания. Ещё один способ стерилизации —сильный раствор антисептика. Но если перестараться с его концентрацией, оболочка воздушного шарика может истончиться, и шарик может порваться при процедуре. Взрыв шарика в носоглотке — это больно и неожиданно, а претензии предъявить врачу невозможно: стерилизует инструменты кабинетная или перевязочная медсестра.
- Одна процедура ЯМИК выполняется — на одну воспаленную сторону. При двустороннем воспалении придется делать полноценную вторую манипуляцию.
- ЯМИК-катетеризация не эффективна или, правильнее будет сказать, сложно выполнима для пациентов с искривлённой носовой перегородкой.
- Иногда ЯМИК-катетер из-за сильного соприкосновения со слизистой оболочкой полости носа надрывает слизистую носа и провоцирует сильное и плохо останавливаемое кровотечение. Проблема в преддверии носа решается довольно быстро, а вот если «раскровились» задние отделы полости носа, тут всё гораздо сложнее.
- Промывание пазух ЯМИК-катетером происходит за счет рывкообразного движения жидкости, которое создаёт поршень пластикового шприца (пропульсивным способом). Соответственно, о точном попадании лекарства в воспалённые гайморовы пазухи говорить не приходится.
- Есть вероятность обсеменения здоровых соседних пазух на стороне промывания гнойными массами, поскольку гной под давлением может попасть и туда. А промыть только воспалённую пазуху методика, увы, не позволяет.
- Да, прокола не будет. Но увеличение объема воздушного шарика в носоглотке достаточно болезненно, чтобы пациенты жалели, что не согласились на прокол. А иначе нельзя — нужно создать определённый уровень давления для промывания пазух.
- За одну минуту промыть пазухи ЯМИК-катетером невозможно (точнее, можно, конечно, но халтурно). На качественную процедуру уходит минут 10–15. Иначе нельзя, неэффективно. И все это время пациент стонет от боли. Несмотря на анестезию. Методика полного обезболивания, увы, не предусматривает.
- При искривлённой перегородке носа ЯМИК-катетер приходится порой вставлять пинцетом и с силой. Тоже больно. И катетер можно порвать.
- И еще одна немаловажная деталь: стоимость медпрепаратов и мединструментов. При этой процедуре пациенту придётся заплатить и за сам ЯМИК-катетер, и за анестезию, и за промывание. Если воспаление двустороннее, то и манипуляций будет две: два набора лекарственных препаратов, две анестезии, двустороннее сокращение слизистой и двустороннее промывание. Дорого. Вдвое дольше. И больно будет тоже два раза.
ЯМИК, конечно, не прокол, но и не панацея. Но пациент, начитавшийся медицинской рекламы, начинает понимать это только во время самой процедуры, когда уже надо терпеть, чтобы врач довёл дело до конца. А потом жалеет, что не прислушался к врачу.
Чтобы вылечить гайморит щадяще и результативно, лучше применить комплексную методику. Её общий смысл в соединении медикаментозного лечения с физиотерапевтическими процедурами и промыванием пазух методом перемещения жидкостей («кукушкой»). Прокол — уже в крайнем случае.
Общий ход выздоровления будет заключаться в следующем:
- снимаем отёк слизистой носа в целом;
- снимаем отёк слизистых оболочек гайморовых пазух в зоне соустий;
- проводим процедуру вакуумного промывания околоносовых пазух — «кукушка»;
- после того как мы отмыли слизистую носа, когда слизистая носа стала чистой, орошаем полость носа до носоглотки антисептиком — диоксидином;
- проводим сеанс инфракрасной лазерной терапии (лазер снимает отёк и воспаление слизистой оболочки носа);
- проводим ультрафиолетовое воздействие на полость носа (кварцевание полости носа). УФО убивает микробы в полости носа, стерилизует и подсушивает слизистые;
- проводим сеанс виброакустической терапии. (Виброакустика подобна ультразвуку. Аппарат работает на разных частотах. Датчики стоят на коже в проекции гайморовых пазух и воздействуют через кость непосредственно на пазуху, в результате улучшаются микроциркуляция тканей и капиллярное кровообращение, и воспаление в пазухе стихает.)
Каждый этот метод и каждая процедура патогенетически обоснованы. Один аппарат не может заменить другой. В комплексе методика даёт отличные результаты. Её хорошо переносят даже дети с трёх лет. Конечный индивидуализированный вариант излечения зависит от интенсивности воспалительного процесса, количества гноя, давности заболевания и других факторов.
Но, да простят меня коллеги из государственных лечебных учреждений, сделать это в обычной поликлинике, скорее всего, не удастся. По рассказам самих пациентов, разворачиваются события примерно так. Придёт пациент с острым заболеванием в поликлинику. А ему скажут: или прокол здесь, в поликлинике, или ложись в больницу, и пусть там тебя лечат, как хотят (скорее всего, тем же проколом), или пиши отказ от прокола и госпитализации! Так поступают, чтобы сильно не морочиться и перестраховаться. Если что-то пойдёт не так, будет разбирательство, и зададут вопрос, почему не предложили прокол, доктора ни в чём не упрекнёшь. Плюс — наплыв больных большой. Тактика проста: отправил пациента в больницу — и готово! Щадящего индивидуализированного комплексного подхода в поликлинике, скорее всего, не предложат. Сделать «кукушку» в госполиклинике больной тоже не допросится, не говоря уже о ЯМИКе. Их там просто нет.
А если уж случится такое, записывайтесь на приём. Вылечим!
Негативное воздействие инфекций приводит к развитию воспалительных заболеваний. Из всех числа синуситов около половины приходится на долю гайморитов.
Гайморит может иметь острое или хроническое течение, быть односторонним и двухсторонним. Можно отметить два вида острого гайморита: катаральный и гнойный. При поражении гайморовой пазухи с одной стороны проявления выражены соответственно.
Симптомы гайморита весьма разнообразны и зависят от формы заболевания, имеют местные и общие проявления. Менее выражены симптомы утром, к вечеру нарастают.
Одним из основных местных симптомов гайморита является заложенность носа, не проходящая после применения капель, постоянное затруднение носового дыхания или с небольшими облегчениями, гнусавость голоса. К местным проявлениям гайморита относят слизистые или гнойные выделения из носа с неприятным запахом желто-зеленого цвета, а также болезненность в области верхней челюсти, проекции гайморовой пазухи и между глазами, нередко появляется слезотечение. Возможна иррадиация боли в височную область. При одонтогенных гайморитах боль сочетается с болезненностью на уровне больного зуба. Ощущение распирания и полноты на стороне пораженной гайморовой пазухи, неприятный гнилостный запах из носа, вызывающий тошноту и потерю аппетита.
Визуально обращает внимание отечность мягких тканей вокруг глаз и век, проявления дерматита в области верхней губы и преддверия носа по причине постоянных выделений из соответствующей половины носа. В гнойных выделениях из носа можно увидеть прожилки крови. Обследование зубов иногда говорит о глубоком кариозном процессе, пародонтите на соответствующей половине.
К общим проявлениям гайморита относятся постоянные головные боли, особенно усиливающиеся при изменении положения головы, сморкании, чихании или кашле. По характеру боль интенсивная, сопровождается чувством распирания. Общая слабость и быстрая утомляемость, повышение температуры преимущественно при остром гайморите. Анализ крови свидетельствует о наличии воспалительного процесса.
Для острого гайморита характерны более выраженные симптомы, температура повышается до 38 ? и более. Обильные слизистые выделения в течение двух-трех недель.
Хронический гайморит является следствием часто рецидивирующих острых гайморитов, а также не долеченного острого гайморита. Его течение характеризуется рецидивами и периодами ремиссий. При хроническом течении температура тела повышается редко. В результате продолжительного течения заболевания стенки слизистой оболочки утолщаются, что способствует сужению соустья верхнечелюстных пазух. В теплое время года наступает кажущееся выздоровление. Холода приносят возвращение симптомов болезни.
16.11.2017 лечение 1,003 Просмотры
Гайморит — это воспаление гайморовых пазух носа. Может протекать в самых разнообразных формах, приобретать острое и хроническое течение. Ей в одинаковой степени подвергаются взрослые и дети. В этой статье подробно освещаются вопросы о том, что такое гайморит, особенности его симптомов и лечения, характерные принаки и причины развития.
На возникновение этого заболевания влияет множество неблагоприятных факторов. Основные же причины, вызывающие его — это инфекционные воспалительные процессы в носе, глотке, полости рта, верхних дыхательных путей. Немаловажную роль в возникновении гайморит играют корь, скарлатина, грипп.
Для возникновения воспаления гайморовых пазух необходимо наличие них бактериальной или вирусной инфекции. Она может значительно активизироваться в холодное время года, а также при ослаблении иммунной защиты организма.
Существуют такие предрасполагающие факторы, которые способствуют возникновению и прогрессированию у человека острого гайморита:
- аллергические патологии;
- хронические инфекционные заболевания;
- заражение паразитами;
- ослабление иммунитета;
- синусит;
- наличие таких бактерий, как стафилококки, микоплазмы и хламидии;
- плохо вылеченные риниты и острые респираторные заболевания;
- неправильное строение носовых перегородок, в том числе врожденное;
- заражение аденовирусной инфекцией;
- патологии полости рта — кариес, пульпит и др.;
- наличие свищей в пазуху носа после удаления зуба;
- кистозный процесс;
- инородные тела в верхнечелюстной пазухе.
Все эти причины возникновения гайморита могут проявляться комплексно.
В зависимости от этиологического фактора различают такие виды гайморита.
- Бактериальный. Он вызывается стрептококком — пиогенным, золотистым или пневмонийным, гемофильной, синегнойной или кишечной палочкой, моракселлой, клебсиеллой, хламидией, микоплазмой, протеем и прочими патогенными и условно патогенными микроорганизмами. Нередко такая болезнь вызывается и при попадания в гайморовые пазухи микробов, развивающихся при кариозном процессе.
- Вирусный гайморит вызывается попаданием в организм вирусов. Он может возникать и на фоне сезонной простуды и ослабления иммунной защиты.
- Смешанный тип гайморита вызывается одновременно и бактериальными, и вирусными возбудителями.
- Аллергический гайморит возникает у человека в результате воздействия специфических аллергенов. Характеризуется очень сильным отеком оболочек носа.
- Грибковый гайморит вызывается попаданием в организм человека дрожжеподобных микроорганизмов. Они оказывают губительное воздействие на эпителий, который, в свою очередь, отвечает за нормальные процессы выведения слизи из организма.
- Медикаментозный гайморит развивается из-за неправильного применения лекарственных препаратов, в том числе и антибиотиков.
- Травматический гайморит возникает в результате повреждения гайморовых пазух.
Различают такие виды гайморита.
- Катаральный. Он может быть односторонним, правосторонним, левосторонним. При этом наблюдается сильное воспаление слизистой. Она очень отечна, при этом выделяется большое количество слизи.
- Двусторонний катаральный гайморит. При этом поражаются все полости и пазухи носа. Заболевание характеризуется сильно выраженной клинической картиной. Могут наблюдаться симптомы острой общей интоксикации.
- Полипозный негнойный гайморит часто не поддается эффективному лечению. Его можно вылечить только с помощью хирургической операции.
- Аллергический гайморит появляется из-за воздействия разнообразных внешних факторов, главнейшие из которых — это попадание в организм аллергенов. Для лечения такого гайморита очень важно установить точное происхождение и тип аллергена.
- Гиперпластический гайморит проявляется патологическим разрастанием слизистой носа.
- Гнойный гайморит часто развивается у пациентов после перенесенной бактериальной или вирусной инфекции.
- При остром гайморите налицо появление резко выраженной характерной симптоматики заболевания.
- Одонтогенный гайморит возникает как результат имеющегося или недолеченного заболевания полости рта. Зубной гайморит может быть острым и хроническим.
- Хронический гайморит развивается у пациента как результат острого заболевания, часто нелеченного или недолеченного.
Главный признак острого гайморита — это появление выраженной боли в носу и возле него. Характерно постепенное нарастание неприятных ощущений к вечеру. Узнаем все о гайморите и его симптомах. Симптомы гайморита у взрослых такие:
- изменение голоса — он становится гнусавым;
- появление сильного насморка;
- повышение температуры тела — иногда выше 38 градусов;
- гнойные и слизистые выделения из носа;
- ощущение заложенности носовой полости;
- ухудшение памяти и внимания;
- ощущение давления в области переносицы;
- нарушение сна;
- усталость, потеря работоспособности, утомляемость (часто появляются у женщин);
- приступы кашля;
- головные боли, дискомфорт во лбу;
- снижение аппетита, тошнота;
- снижение или полная потеря обоняния;
- слезотечение;
- зубная боль;
- повышенное выделение пота.
Все признаки гайморита у взрослых указывают на развитие воспалительного процесса, который требует немедленного лечения. Анализ крови при гайморите показывает увеличение количества лейкоцитов, повышение СОЭ.
Признаки гайморита у детей такие же, что и у взрослых. В ряде случаев они могут быть очень острыми. Иногда гайморит у ребенка приводит к нарушению дыхания, в результате чего у него развивается кислородное голодание.
Наиболее эффективным при гайморите будет лекарство, которое обладает высоким специфическим действием против того или иного возбудителя заболевания. Важно, чтобы у пациента не было противопоказаний к применению таких препаратов.
Современное медикаментозное лечение проводится с помощью таких антибактериальных средств.
- Аминопенициллины. Они способны нейтрализовать устойчивость бактерий. Для большей эффективности к таким средствам добавляют клавуалоновую кислоту. Это такие препараты, как Амписид, Уназин, Сультасин, Сультамициллин, Амоксиклав, Экоклав, Аугментин, Флемоклав солютаб, Флемоксин.
- Макролиды. Это наиболее безопасные антибактериальные препараты при гайморите. Они блокируют размножение организмов, что очень важно при лечении устойчивого гайморита. Среди макролидов часто используются такие средства, как Эритромицин, Макропен, Ровенал, Роксилор, Кларитромицин, Клацид, Хемомицин, Азитромицин, Сумамед, Азитрал, Азитрокс, Мидекамицин, Спирамицин, Джозамицин, Макропен. Азитромицин при гайморите — это наиболее распространенное лечение.
- Препараты из группы цефалоспоринов имеют очень широкое фармакологическое действие. Это такие средства от гайморита, как Цефазолин, Цефалексин, Цефуроксим, Цефиксим, Цефепим и Цефтобипрол. Цефтриаксон при гайморите обладает гораздо более активным действием.
- Фторхинолоны являются синтетическими препаратами и обладают наиболее широким спектром действия. Однако они имеют существенный недостаток — сильную степень токсичности. Часто неправильное применение таких антибактериальных средств приводит к сильной аллергии и выраженным побочным действиям. Наиболее часто из антибиотиков такой группы применяют таблетки от гайморита Цифран, Офлоксацин Цедекс, Ципрофлоксацин, Левофлоксацин, Моксифлоксацин, Ципролет.
- Производные нитроимидазола — Метронидазол.
- Аминогликозиды — Гентамицин.
Обратите внимание! Амоксициллин при гайморите уже не помогает, так как бактерии выработали к нему резистентность. Эти дешевые антибиотики могут вызывать массу побочных эффектов.
Лучший антибиотик против гайморита можно подобрать на основании анализа отделяемого из носовой полости. Если пациент принимает антибиотики в уколах или перорально, то первые положительные эффекты от такого лечения должны наблюдаться у него в течение 2-х суток от начала лечения. Если даже самые эффективные лекарства от гайморита не помогают, значит, нужно сделать повторный анализ: возможно, что у возбудителя инфекции уже сформировалась резистентность.
Общие принципы применение антибиотиков при гайморите у взрослых такие.
- Продолжительность приема такого средства должно зависеть от общего состояния здоровья пациента и наличия у него положительной реакции на такое лечение.
- Препарат надо менять через 3 или 5 дней, если выраженного эффекта от него нет.
- Для улучшения состояния пациента надо принимать препараты для снятия отека и улучшения отхождения слизи из носовой полости.
- Если у пациента развивается хронический гайморит, то лекарство от него подбирается в зависимости от того, чем он лечился в предыдущих курсах.
- Надо учитывать, какой тип бактериальной инфекции привел к развитию гайморита.
- Все антибиотики при гайморите у взрослых и у детей назначает только врач. Самолечение в таких случаях может быть бесполезным. При детском гайморите антибиотики назначаются очень осторожно.
Антибактериальные препараты являются предметом выбора при наличии у пациента бактериальной инфекции. При грамотном лечении обычно через неделю наступает полное выздоровление. Но несмотря на положительные качества таких препаратов, все же они не безобидные и могут вызывать разные побочные эффекты.
Важно! Если появляются побочные эффекты, то надо сообщить об этом врачу. Он, как правило, внесет коррективы в дозировку лекарства или же сменит его. Обычно пациентов может беспокоить болезненность в области головы и живота, тошнота, рвота, головокружение, понос или запор. Редко возникает аллергическая сыпь.
Необходимо срочно вызвать экстренную помощь при наличии таких симптомов:
- сильный отек полости рта, горла, при котором становится трудно дышать;
- появляются сильные высыпания на коже или слизистых;
- был обморок;
- появляется много гноя в пазухах носа;
- наблюдается очень сильное кровотечение;
- появляется сильная или неукротимая рвота.
Чтобы снизить вероятность развития побочных эффектов, пациенту надо придерживаться таких рекомендаций:
- надо принимать лекарство точно так, как его назначал специалист;
- не лечиться дольше, чем 10 дней, потому что дальше у микробов вырабатывается толерантность;
- нельзя употреблять алкоголь в процессе лечения, в том числе и пиво;
- необходимо сообщать врачу о наличии аллергических реакций на антибиотики;
- не практиковать самолечение на основании сведений из медицинской литературы.
Все эти рекомендации помогут быстрее избавиться от гайморита. Определить гайморит может только врач, так что самостоятельное применение любых средство категорически противопоказано.
Идеальным является лечение гайморита без проколов. Однако это может быть только на начальных стадиях развития болезни.
В ряде случаев применяется ямик процедура при гайморите. Ямик катетер способствует удалению накопившейся слизи в полости носа, причем это делается без травматизации, и пациенту не нужно давать общую анестезию. Риск осложнений при такой операции — минимальный. Баллонная синусопластика применяется для лечения гайморита, вызванном искривлением носовой перегородки. Эта малотравматичная процедура хорошо переносится больными. Перед операцией делается рентген.
Прокол носа делается в исключительных случаях, когда консервативное лечение не помогает. Прокалывание требует соблюдения исключительной чистоты, потому что оно может привести к тяжелым осложнениям и обострению болезни. После такой операции необходима физиотерапия: такая реабилитация позволит не допустить осложнений. Восстановление может длиться около 3-х нед.
Для избавления от искривления носовой перегородки необходима только операция. Применяется современный пломбировочный материал в гайморовой пазухе, которые возмещает дефекты. В ряде случаев необходимо удаление инородного тела из гайморовой пазухи.
Вылечить без операции полностью эту болезнь вполне возможно. Для этого надо обращаться к врачу при появлении первых симптомов болезни.
Многие капли в нос при гайморите обладают сосудосуживающим действием. Во избежание привыкания и развития побочных эффектов не рекомендуется применять их больше, чем 5 дней.
Различают такие виды капель и других препаратов.
- Сосудосуживающие средства для носа. Они имеют различную продолжительность фармакологического действия. Наиболее часто применяются такие препараты, как Нафтизин, Назол, Тизин, Отривин, Синуфорте, Ксимелин, Лазолван, Називин, Леконил. Важно помнить о том, что применение Нафтизина может вызвать атрофию слизистой. Некоторые противоотечные препараты для носа имеют действие до 12 ч. Это позволяет снять отек на длительное время
- Антисептические препараты содержат ионы серебра. Наиболее часто применяется Протаргол. Спрей с антибиотиком дополнительно борется с возбудителями болезни.
- Противовирусные препараты повышают иммунитет, а поэтому способны значительно сократить срок терапии. Наиболее часто используются такие средства, как Гриппферон, Лазолван, Интерферон и его аналоги, Тимоген и др.
- Противогрибковые капли в нос применяются для избавления от грибковых возбудителей.
- Антигистаминные лекарства — Санорин, Аллергодил, Цетрин, Аналергин, Супрастин содержат противоаллергические компоненты.
- Гормональные средства — такие, как Фликсоназе, Назонекс также могут применяться для лечения аллергического ринита.
- Растительные средства являются наиболее популярными и к тому же безопасными препаратами. Они содержат натуральные экстракты и эфирные масла, которые увлажняют слизистую носа. Наиболее эффективные из них масляные капли — Пиносол, Фитотон. Их запрещено принимать при аллергическом гайморите. Синуфорте при гайморите используется в виде промываний.
- Гомеопатические препараты — Эуфорбиум композитум и другие разрешено употреблять взрослым и детям.
- Противокашлевые препараты — Геломиртол, муколитики.
- Препараты на основе морской соли — Долфин, Изофра, Аквалор.
- Антисептические растворы — Фурацилин, Меновазин. Такие антибактериальные средства для носа безопасны и не имеют побочных эффектов.
- Комбинированные препараты — Полидекса.
Из народных средств показано применение раствора поваренной или морской соли, а также соды в виде промываний. Их очень легко и удобно проводить в домашних условиях. Приготовить раствор очень просто: надо брать около столовой ложки на литр воды, чтобы не допустить ожога слизистой оболочки: водно солевой раствор для промывания носа должен быть слабым. Нос можно промывать и отваром ромашки. Врач может показать пациенту, как правильно промывать нос соленой водой в домашних условиях.
Эффективное лечение гайморита в домашних условиях у взрослых может проводиться и с помощью масла туи. Оно обладает очень мощным антисептическим действием. Регулярное применение такого лекарства способно укрепить защитные силы организма и защитить слизистую носа. Для лечения показаны ингаляции.
Эффективно лечение с помощью сока цикламена. Этот народный способ может лечить быстро гайморит в домашних условиях. Необходимо капать по одной капли сока цикламена в каждую ноздрю один или два раза в день. Цикламен от гайморита применяется только у взрослых. Такое же действие имеет закапывание в полость носа сока лука.
Обратите внимание! Закапывание сока цикламена — это очень неприятная процедура, и далеко не все пациенты способны выдержать ее, чтобы быстро вылечить гайморит. Дело в том, что она вызывает сильное отделение слизи. Категорически не допускается использовать сок цикламена при наличии аллергических реакций.
Доказана эффективность лечения народными средствами в домашних условиях при помощи дарсонваля. При использовании такого аппарата происходит местное воздействие на пораженные области слабыми электрическими токами. Такая схема лечения дома улучшает местное кровоснабжение и способствует избавлению от воспалительных процессов.
Оказывают хорошее воздействие и ингаляции при гайморите небулайзером, ингаляции с прополисом, паровые ингаляции. Компрессы, турунды в нос надо ставить очень осторожно, чтобы неспровоцировать поражение слизистой и распространение инфекционного процесса дальше по всему организму.
Лечение гайморита народными средствами должно рассматриваться как вспомогательное. Основная же терапия — это использование антибиотиков. Первая помощь при гайморите в домашних условиях необходима для устранения накопления гноя в пазухах и недопущения осложнений. Для этого применяют спринцовку. После этого необходимо вставить тампоны для извлечения слизи и гноя. В тяжелых случаях используется обезболивающее.
Гайморит — это очень серьезное заболевание, которое грозит человеку опасными последствиями. Главные последствия гайморита:
- сильно выраженный отек гайморовых пазух;
- нарушение дыхания через нос;
- накопление гноя в верхнечелюстной полости;
- развитие отита;
- заболевания почек, сердца и суставов;
- снижение зрения;
- воспаление конъюнктивального мешка.
Инфекция может выходить и за пределы легочной и бронхиальной систем. В этих случаях существует очень высокий риск развития у человека сепсиса. При подозрении на сепсис больному надо сразу же обращаться в лечебное учреждение за квалифицированной помощью.
А все ваши попытки похудеть не увенчались успехом?
Можно ли греть нос при гайморите? Осложнения могут появляться в случае, если пациент будет прогревать нос в острой стадии. Это приводит к развитию сепсиса. Прогревания носа синей лампой можно делать только тогда, когда он практически полностью очистился.
Гайморит при беременности опасен тем, что может вызывать заражение плода. Лечить его очень трудно, потому что большинство антибиотиков в период вынашивания запрещены.
Для того, чтобы предупредить гайморит, необходимо придерживаться таких рекомендаций.
- Одеваться надо в полном соответствии с сезоном.
- Следует укреплять иммунную систему, для этого предпочтителен прием специальных иммуномодулирующих препаратов.
- Нежно регулярно принимать витаминные комплексы.
- Необходимо совершать прогулки на свежем воздухе, причем отдавать предпочтение парковым и лесным зонам.
- Следует развивать носовое дыхание.
- В рацион надо включить мед, подсолнечное масло.
- При первых признаках ринита надо делать массажи и использовать капли.
- Надо лечить все патологии, на фоне которых может развиваться ринит.
- При появлении первых признаков аллергического заболевания надо применять капли против этого заболевания.
- Необходимо наладить нормальное питание, бросить курить.
- Если есть аномалия в строении носовой перегородки, то ее надо поскорее исправить. При этом делается хирургическая операция.
Гайморит является опасным заболеванием, которое требует внимания со стороны пациента. Не допускается самостоятельное лечение с помощью антибактериальных средств. Большое значение имеет обращение к врачу для выбора наиболее эффективного препарата. Это поможет предотвратить появление осложнений.
Вам не трудно, а автору приятно.
Страдаю таким заболеванием почти после каждого ОРЗ. Видимо у меня гайморит появляется, как осложнение. На свой страх и риск не каждый раз обращаюсь в больницу. Во время болезни стараюсь тщательно избавляться от слизи и принимаю сульфадиметоксин. Когда-то единожды его прописал мне ЛОР, так как я напрочь отказывалась промывать нос в больнице. Считаю эту меру крайней.
источник