Общий анализ крови был и остается самым распространенным и часто назначаемым методом диагностики. Его сдают многократно в течение жизни и при любом диагнозе. Этот анализ позволяет оценить работу всех систем и органов в организме.
Он включает в себя качественное и количественное описание форменных элементов, их соотношение к жидкой части крови (плазме). Постановка диагноза на основе только общего анализа крови затруднительна, но эта процедура позволяет определить направление для дальнейшего обследования.
Общий анализ крови – это базовый анализ, который назначается при любых жалобах
Кровь состоит из форменных элементов и плазмы. Количество этих элементов, их соотношение, концентрация и качественные показатели составляют основу анализа крови. При подобной диагностике оценивается количество эритроцитов, тромбоцитов, лейкоцитов, лимфоцитов, а также уровень гемоглобина и СОЭ (скорость оседания эритроцитов).
Стандартным является общий анализ крови с формулой, расшифровка которого подразумевает наличие лейкоцитарной формулы, то есть соотношения различных видов лейкоцитов (нейтрофилов, моноцитов, базофилов, эозинофилов). Это стандартные показатели, но их может не быть в кратком анализе, поэтому необходимые пункты отмечаются при назначении.
Положительными моментами такого обследования являются простота и доступность, быстрый результат (в течение 1-2 дней), небольшая цена (при наличии направления проводится бесплатно), а также высокая информативность.
Но стоит учитывать, что показатели крови во многом зависят от различных факторов: питания, экологии, пола, возраста и даже расы.
Случаев, когда рекомендуется подобное обследование, просто бесчисленное множество. По сути этот анализ назначается при любой жалобе пациента и при обращении к любому врачу:
- Профилактика. В качестве профилактики можно сдавать кровь раз в полгода или год. Даже в том случае, когда ничего не беспокоит, диагностика не будет лишней. Она помогает заподозрить заболевания на самых ранних стадиях, когда симптоматика еще не проявилась. Это значительно повышает эффективность лечения.
- Диагностика заболеваний. При диагностики любых заболеваний (сердца, почек, печени и других органов), а также при любых инфекциях рекомендуется сдавать кровь на анализ.
- Подозрение на заболевания крови. Анализ позволяет определить, есть ли нарушения в составе крови, отклонения в количестве и качестве форменных элементов, что может привести к подозрению на заболевание костного мозга.
- Беременность. Во время беременности женщина сдает кровь для обследования постоянно. Чем ближе к родам, тем чаще проводится обследование. На ранних сроках, особенно при токсикозе общий анализ крови тоже необходим. Особенно важно количество тромбоцитов (склонность к тромбозам или кровотечениям) и уровень гемоглобина (риск кислородного голодания плода).
Кровь на анализ нужно сдавать утром натощак!
Процедура забора крови знакома и понятна всем. Медсестра берет венозную (капиллярную) кровь, нумерует ее, оформляет, а затем материал доставляется в лабораторию, где в течение суток обследуется.
Все, что требуется от пациента – это прийти в лабораторию в назначенное время с талончиком и направлением. Перед тем, как дать направление, врач расскажет необходимые правила подготовки. Ими не следует пренебрегать.
Состав крови имеет свойство меняться и реагировать на все, происходящее с организмом. Чтобы результат был достоверным, нужно соблюсти некоторые правила. Многие считают, что единственным правилом является голод в течение 8-10 часов перед посещением лаборатории.
Но на результат анализа могут оказать влияние и другие факторы:
- Пища. Даже если пациент пришел в лабораторию с пустым желудком, то, что он ел накануне может сказаться на результате. Например, обилие белковой или жирной пищи, съеденной в течение дня перед анализом, могут привести к тому, что сыворотка крови окажется мутной и непригодной для обследования.
- Препараты. Прием лекарственных средств оказывает непосредственное влияние на состав и свертываемость крови. Обо всех принимаемых препаратах (включая оральные контрацептивы, витамины и БАДы) нужно сообщить врачу. Он посоветует, какие из них нужно отменить и на какой период.
- Физические нагрузки. Перед сдачей анализа не рекомендуется заниматься физическими упражнениями даже тем, кто к этому привык. Физические нагрузки могут вызывать гормональные сдвиги и влиять на результат.
- Эмоциональное состояние. Стрессы также оказывают воздействие на организм. Сильное эмоциональное напряжение негативно сказывается на работе всех систем и органов, результат анализа может быть плохим.
- Вредные привычки. Курение и алкоголь оказывают воздействие на метаболизм. От алкоголя вообще желательно отказаться за 3 дня до посещения лаборатории, а от курения – хотя бы в день забора крови.
- Время суток. Анализ назначают именно на утро не только потому, что так проще соблюсти голод. У организма есть определенные суточные ритмы. В течение дня показатели крови могут меняться в зависимости от факторов окружающей среды. Чтобы стандартизировать референсные значение, кровь рекомендуют сдавать только утром за исключением экстренных случаев.
Норма показателей общего анализа крови зависит от возраста и пола
Развернутый анализ крови включает в себя большое количество показателей. Каждый показатель имеет свои референсные значения, границы нормы. Повышение или понижение показателей, выход за границы этой нормы может быть признаком какой-либо патологии.
К основным показателям общего анализа крови относят следующие:
- Гемоглобин. Гемоглобин является частью эритроцитов, а именно белковой его частью, которая отвечает за транспортировку кислорода и углекислого газа. Благодаря содержанию железа в гемоглобине кровь и приобретает привычный красный цвет. У женщин гемоглобин обычно ниже, чем у мужчин и может еще сильнее понижаться после родов или в период менструации. У взрослого мужчины норма 130-160 г/л, у женщин – 120-140 г/л. У новорожденного уровень гемоглобина значительно выше (до 200 г/л), но постепенно снижается и приходит в норму.
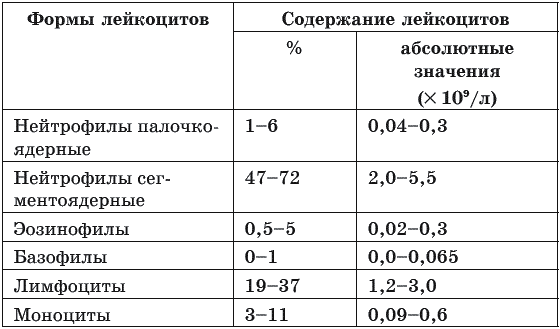
- Лейкоцитарная формула. Лейкоциты являются «защитниками» организма. Они активно вырабатываются в том случае, когда в организм попадает инфекция. Как известно, лейкоциты имеют несколько разновидностей, и лишь некоторые из них имеют способность к фагоцитозу (поглощению чужеродных микроорганизмов). Нейтрофилы обычно просто связывают возбудителей и подают сигнал иммунитету (их норма – 50-70% от всего количества белых кровяных телец). Эозинофилы вырабатываются при аллергии или паразитарной инфекции (не более 5%). Базофилы относятся к самым малочисленным клеткам, их количество варьируется от 0 до 5% от общего количества.
- Тромбоциты. От количества тромбоцитов зависит процесс свертываемости крови. В норме их количество должно быть 180-320*109/л. У детей до года эти рамки значительно шире (от 99 до 421*109/л).
- Эритроциты. Эритроциты являются самыми многочисленными элементами, входящими в состав крови. Они придают крови красный цвет и участвуют в процессе газообмена, поэтому любое отклонение в этом показателе приводит к различным осложнениям. У детей норма 3,9-5,9*1012/л, у взрослых мужчин – 4,3-5,7*1012/л, у женщин – 3,8-5,1*1012/л.
- СОЭ. Скорость оседания эритроцитов зависит от того, насколько быстро они склеиваются между собой. Норма СОЭ у женщин и мужчин составляет 2-20 мм/ч. Отклонение от нормы обычно является показателем воспалительного процесса.
- Лимфоциты. Лимфоциты являются частью иммунной системы и составляют от 19 до 37% от числа лейкоцитов.
Отклонение показателей ОАК от нормы указывает на наличие патологии в организме
Даже при знании референсных значений интерпретировать результат анализа самостоятельно довольно трудно. Учитывать нужно все показатели в совокупности. К тому же отклонение от нормы того или иного показателя может интерпретироваться по-разному в зависимости от пола, возраста, времени цикла (у женщин) и прочих факторов.
Очень часто при каких-либо нарушениях отклонение от нормы наблюдается сразу у нескольких показателей. Поставить точный диагноз на основе одного лишь анализа крови проблематично, поэтому врач выявляет те или иные нарушения и направляет на дальнейшее обследование.
С помощью показателей крови можно выявить следующие состояния и заболевания:
- Анемия. Анемия имеет множество видов и форм. Чаще всего она наблюдается при понижении уровня гемоглобина, когда все органы и ткани испытывают кислородное голодание. Обычно об анемии говорят, когда уровень гемоглобина падает ниже 90-100 г/л. Причины анемии могут быть физиологическими (большие нагрузки, обезвоживание) или же патологическими.
- Тромбоцитопения. Патологическое снижение уровня тромбоцитов (ниже 150*109/л) в крови может наблюдаться при аутоиммунных заболеваниях, опухолях спинного мозга, ВИЧ, гепатитах, герпесе. Больной может заметить самопроизвольное образование синяков на теле и длительные кровотечения.
- Лейкопения. Как правило, снижение уровня лейкоцитов в крови всегда временно и является лишь симптомом нарушения. К такому состоянию может привести прием некоторых препаратов, воздействие радиации, аутоиммунные заболевания, быстрое похудение, анемия.
- Лейкоцитоз. Причины повышения уровня лейкоцитов могут быть различными. Среди физиологических причин отмечают беременность и роды, большое количество белковой пищи, большие физические нагрузки, ПМС. Среди патологических причин можно выделить воспалительные процессы микробного и немикробного происхождения, лейкоз, онкологические заболевания, ожоги и длительные кровотечения.
- Тромбоцитоз. Высокий уровень тромбоцитов опасен тем, что может привести к образованию тромбов и закупорке сосудов и артерий. Количество тромбоцитов в крови резко возрастает при анемии с дефицитом железа, при некоторых инфекциях и обильных кровотечениях, циррозе, онкологии.
Подробнее о лейкоцитарной формуле можно узнать из видео:

Чаще всего пациентам назначается клинический (общий) анализ крови. В некоторых случаях врач направляет на общий анализ крови с лейкоцитарной формулой. Рассмотрим, что собой представляет данное исследование, какие значения показателей нормы в расшифровке анализа крови.
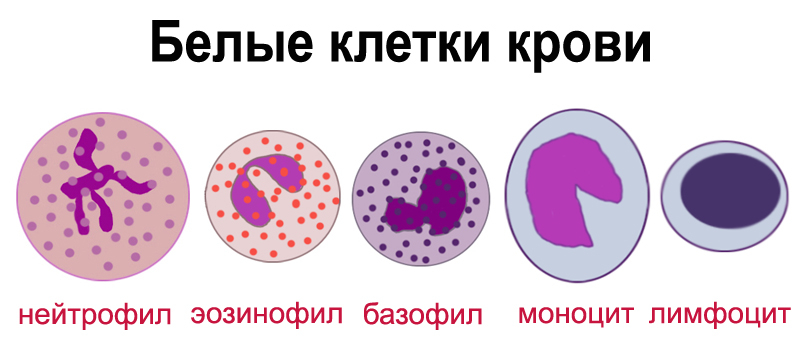
Лейкоцитарная формула – процентное определение относительного количества разных видов лейкоцитов. Всего определяют пять видов лейкоцитов – лимфоциты, нейтрофилы, моноциты, базофилы, эозинофилы.
Определение лейкоцитарной формулы применяется в диагностике воспалительных, инфекционных, гематологических заболеваний. Кроме того, его применяют для оценки тяжести протекания болезни, контроля эффективности проводимой терапии.
Нельзя говорить о специфичности изменений лейкоцитарной формулы. Изменения ее показателей часто имеют сходный характер при разных патологиях. В то же время при одном и том же заболевании у разных больных могут быть непохожие изменения показателей лейкоцитарной формулы.
При расшифровке анализа крови с формулой учитывают возрастные особенности, что особенно важно в диагностике заболеваний у детей.
Профессионально расшифровать анализ крови может только специалист. Никакая бесплатная расшифровка анализа крови онлайн не способна заменить грамотную интерпретацию результатов исследования врачом. Но каждый человек может сравнить значения основных характеристик крови своего анализа с нормой расшифровки анализа крови. Для этого приведем нормальные показатели анализа крови с лейкоцитарной формулой и определим, на что могут указывать их отклонения.
- Гемоглобин – особый белок, который находится в эритроцитах. Он отвечает за транспортировку кислорода ко всем органам и углекислого газа из них в легкие. Норма гемоглобина в крови у мужчин – 130-160 г/л, у женщин – 120-140 г/л, у детей до 6 лет – 100-140 г/л, до 12 лет – 120-150 г/л.
Уровень гемоглобина в крови повышается при обезвоживании, сахарном диабете, сердечной или легочной недостаточности, болезнях органов кроветворения. Снижение гемоглобина в крови указывает на развитие анемии, лейкозов. - Количество эритроцитов – красных клеток крови, которые переносят кислород и углекислый газ. Нормальное содержание эритроцитов у мужчин – 4,0-5,0×10 12 /л, у женщин – 3,6-4,6×10 12 /л, у детей до 6 лет – 5,0-15,5×10 12 /л, до 12 лет – 4,0-13,5×10 12 /л.
Содержание эритроцитов повышается при гайморите, бронхите, флегмоне, лейкозе, обострении ревматизма. Снижение количества эритроцитов может указывать на развитие инфекционных и вирусных заболеваний, гиповитаминозов, некоторых видов лейкозов. - Гематокрит – процентное соотношение объема эритроцитов в общем объеме плазмы крови. Норма гематокрита составляет у мужчин 42-50%, у женщин – 34-47%, у детей до 6 лет – 31-42%, до 12 лет – 33-43%.
Повышенный гематокрит наблюдается при обезвоживании организма, диабете, эритремии, дыхательной или сердечной недостаточности. Пониженный гематокрит может быть при анемии, почечной недостаточности. - Количество лейкоцитов – белых клеток крови, которые участвуют в иммунной защите организма. Норма лейкоцитов в крови у взрослых – 4,0-9,0×10 9 /л, у детей до 6 лет – 5,0-15,0×10 9 /л, до 12 лет – 4,5-13,5×10 9 /л.
Повышение уровня лейкоцитов наблюдается при гнойно-воспалительных процессах, остром ревматизме, лейкозах и других злокачественных заболеваниях. Понижение количества лейкоцитов бывает при инфекционных и вирусных болезнях, ревматических заболеваниях, некоторых видах лейкозов.
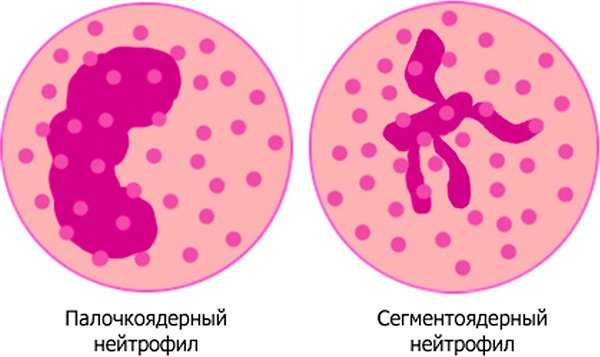
В анализе крови с лейкоцитарной формулой определяют содержание разных видов лейкоцитов в процентах относительно их общего количества. - Нейтрофилы – вид лейкоцитов, которые бывают двух форм: зрелые формы или сегментоядерные и незрелые формы или палочкоядерные. Это наиболее многочисленный вид лейкоцитов, основной функцией которых является защита организма от инфекции. Норма сегментоядерных нейтрофилов у взрослых 50-70%, у детей до 6 лет – 28-55%, до 12 лет – 43-60%. Норма палочкоядерных нейтрофилов у детей до 16 лет – 1-5%, у взрослых – 1-3%.
Количество нейтрофилов в крови увеличивается при таких заболеваниях, как пневмония, бронхит, синусит, ангина, воспалительные болезни внутренних органов, нарушения обмена веществ, злокачественные новообразования. Уменьшение содержания нейтрофилов бывает при инфекционных болезнях, заболеваниях крови, тиреотоксикозе.
В анализе крови с лейкоформулой существует такое определение, как сдвиг лейкоцитарной формулы.
Сдвиг лейкоцитарной формулы вправо указывает на снижение количества палочкоядерных нейтрофилов и увеличение количества сегментоядерных нейтрофилов. Такое состояние характерно для заболеваний печени и почек, мегалобластной анемии.
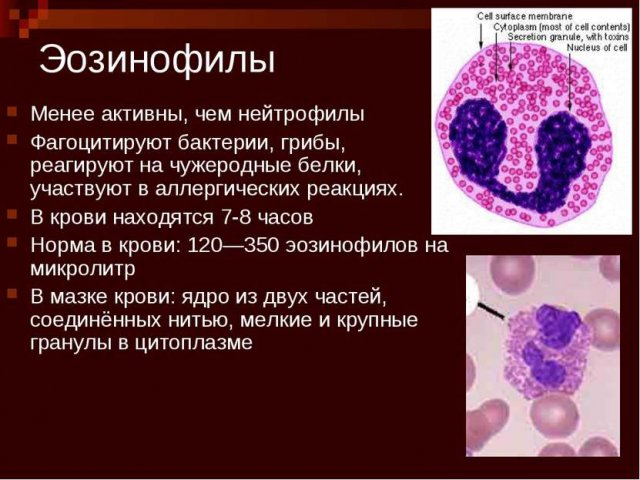
Сдвиг лейкоцитарной формулы влево означает повышение содержания в крови палочкоядерных нейтрофилов, появление метамиелоцитов, миелоцитов (незрелые лейкоциты). Такой сдвиг бывает при острых инфекциях, ацидозе. - Эозинофилы – лейкоциты, которые берут участие в борьбе со злокачественными клетками, очищении организма от токсинов и паразитарной инфекции. Норма эозинофилов в крови взрослых и детей составляет 1-5%.
Повышение данного показателя бывает при паразитарных и инфекционных заболеваниях, аллергических реакциях, болезнях кроветворной системы, опухолевых процессах. Снижение эозинофилов в крови наблюдается при интоксикациях, гнойных процессах. - Моноциты – наиболее крупные по размерам лейкоциты, которые распознают чужеродные вещества. Норма моноцитов у взрослых и детей после 2 лет– 3-9%, у детей до 2 лет – 4-10%.
Повышение моноцитов может быть симптомом вирусной, грибковой, паразитарной инфекции, ревматических заболеваний, болезней системы кроветворения. Понижение количества моноцитов бывает при апластической анемии, гнойных поражениях. - Базофилы – вид лейкоцитов, которые участвуют в формировании воспалительных реакций замедленного типа. В расшифровке анализа крови с лейкоформулой норма базофилов – 0,0-0,5%.
Повышение базофилов в крови свидетельствует об аллергии, гипотиреозе, хроническом миелолейкозе, ветряной оспе, гемолитической анемии. - Лимфоциты – вид лейкоцитов, которые участвуют в клеточном и гуморальном (посредством антител) иммунитете. Норма лимфоцитов в крови у взрослых – 20-40%, у детей до 6 лет – 33-60%, до 12 лет – 30-45%.
Содержание лимфоцитов в крови повышается при ОРВИ, вирусных инфекциях, болезнях системы крови. Понижены лимфоциты бывают при туберкулезе, системной красной волчанке, лимфогранулематозе, ВИЧ-инфекции.
источник
Лейкоциты составляют важную часть в организме, защищая его от вредных бактерий и веществ. Они заглатывают и обезоруживают чужеродные частицы. Следовательно, поведение этих клеток может показать наличие процесса воспаления, ведь состав крови показывает состояние здоровья человека. Поэтому, для диагностики, которая предоставляет результаты о количестве лейкоцитов в крови, назначают специальный анализ, применяющий в медицине под названием лейкоцитарная формула крови. Судя по его результатам можно узнать о роде заболевания, предположить его протекание и предугадать дальнейший исход. Что же может показать общий анализ крови на лейкоцитарную формулу?
Лейкоцитарная формула оповещает об изменении некоторых видов лейкоцитов. Нередко такое исследование назначают с общими анализами при плановых медицинских обследованиях, инфекционных заболеваниях, при лейкозе крови, при контроле за различными болезнями.
Лейкоциты в крови — это клетки иммунной системы, которые отвечают за защиту организма человека. Их целью является сформировать некую границу, за которую не должны попадать вредные вещества, токсины, инородные тела.
Существует несколько видов лейкоцитарных клеток, выполняющие определенную задачу. Базофилы, моноциты, нейтрофилы, эозинофилы, лимфоциты составляют группу защиты организма. Какие же функции выполняют эти клетки?
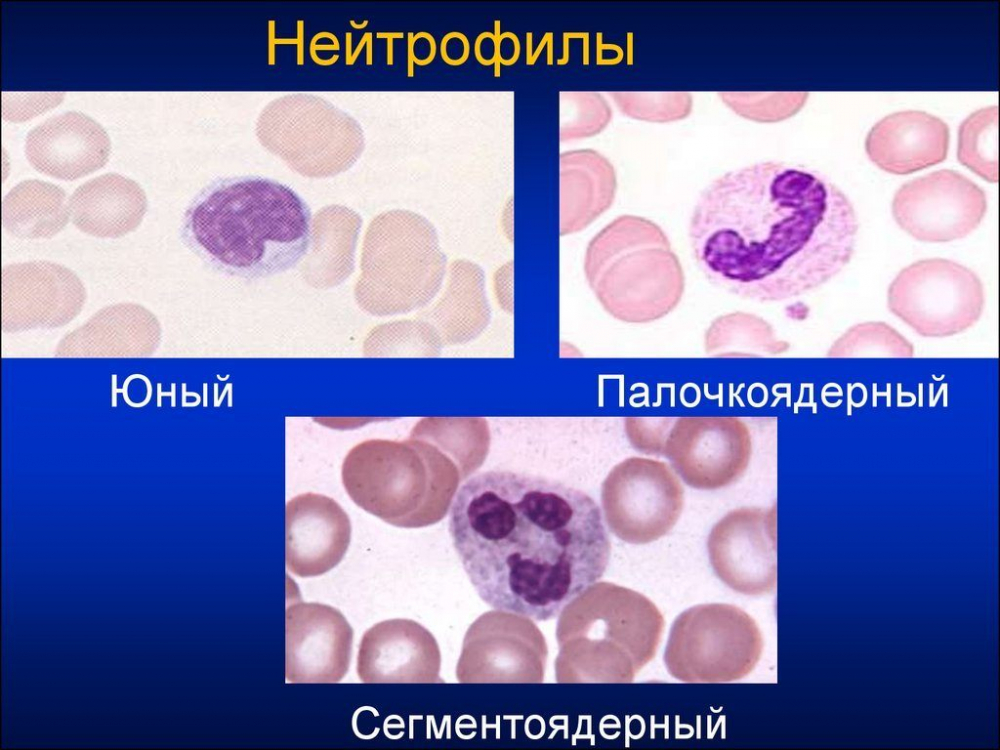
Нейтрофилы в крови — этот вид отвечает за обеспечение безопасности. Они распознают, охватывают и разрушают вирусы или бактерии. Их подразделяют на:
- миелоциты (зародки) и метамиелоциты (происходят от миелоцитов). В основном их нет в крови здорового человека, но в случае тяжелого заболевания они появляются.
- палочкодерные (молодые) — при инфекциях или болезнях, которые носят бактериальный характер, их количество возрастает, если сегментоядерные не в состоянии обезвредить инфекцию.
- сегметоядерные (зрелые) — находятся в наибольшем количестве, так как составляют защиту организма в нормальном состоянии.
Эозинофилы в крови — это защитный барьер от различных паразитов, и такие тела проявляются при аллергических, онкологических и аутоиммунных болезнях.
Лимфоциты. Создают противовирусный иммунитет, так как способны запоминать антигены, а также участвуют в синтезе антител.
Моноциты в крови по своим функциям схожи с нейтрофилами, однако отличаются тем, что способны не только захватывать и разрушать вредные бактерии, а также поглощают отмирающие клетки. Таким образом они делают чистку крови, давая способность регенерироваться тканям.
Базофилы. Они появляются тогда, когда происходят аллергические процессы, не позволяющие распространиться вредным микроорганизмам и токсинам по всей крови.
Лейкоцитарная формула крови показывает состояние больного человека, тяжесть его заболевания, причины и его исход. Кроме лейкоцитограммы, есть лейкоцитарные индексы, которые показывают уровень белковых тел в крови.
Таким примером служит лейкоцитарный индекс интоксикации, определяющий громоздкость процесса воспаления. А также другие виды индексов, например, иммуннореактивности, аллергизации. Они помогают оценить уровень сопротивляемости организма, возможности иммунной системы, состояние больного.
И наконец, для выяснения баланса этих тел в крови служит лейкоформула.
Прежде чем сделать анализ крови на лейкоцитарную формулу, нужно пройти не затруднительную подготовку. Необходимо всего лишь отказаться от еды за 3-4 часа, а также не подвергаться физическим и эмоциональным нагрузкам.
Материалом служит кровь из вены. Далее она помещается на специальную пластинку из стекла под микроскоп. Лаборант выуживает несколько сотен клеток, чтобы определить количество и уровень лейкоцитов. Следующим этапом является распределение крови по всей стеклянной поверхности, но не равномерно. Тяжелые тельца находятся по краям, а легкие в центре. К тяжелым относят: моноциты, базофилы и эозинофилы, а к легким лимфоциты.
Подсчитывая белые тела в крови используют 2 варианта:
- метод Шиллинга. Подсчет происходит условно в 4 участках мазка.
- метод Филипченко. Лаборант делит мазок на 3 части, и по прямой поперечной линии определяет количество.
Однако, есть клиники, оснащенные новым оборудованием и подсчет лейкоцитов делает специальный аппарат — анализатор. А если результат отклоняется резко от нормы, то вмешивается человек. Следует отметить, что ошибка погрешности количества есть в любом случае. Факторами являются ошибки взятия крови, приготовление мазка и другие.
Расшифровка анализа крови уже готова через несколько дней. Анализирует полученные значения лечащий врач.
За расшифровку лейкоцитарной формулы крови отвечает специально обученный специалист. Однако, можно также сравнить результат с нормами. Для этого нужно знать какие показатели являются предельно допустимыми для здорового человека в соответствии с его возрастом.
Существуют нормы лейкоцитарной формулы крови для взрослых:
- нейтрофилы — 55%;
- лимфоциты — 35%;
- моноциты — 5%;
- эозинофилы — 2,5%;
- базофилы — 0,5%.
Нормы лейкоцитарной формулы по возрасту:
- гемоглобин — белок, находящий в эритроцитах. Он нужен для транспортировки кислорода по всему организму, а также углекислого газа. Для мужчин: 130 — 160г/л, для женщин: 120 — 140г/л, для детей от 0 до 6: 100 — 140г/л, а до 12: 120 — 150г/л.
При отклонении показателей в лейкоцитарной формуле, например, в убывающую сторону обнаруживается возможное развитие разных видов анемии или лейкозов. Если увеличенное, то указывает на наличие сахарного диабета, обезвоживания или заболеваний органов кроветворной системы.
- эритроциты. Норма для мужчин составляет 4,0-5,0×1012/л, для женщин: 3,6 — 4,6 × л, у детей от 0 — 6 лет: 5 — 15,5×л, у детей от 0 — 6 лет: 5,0-15,5×л, до 12 лет – 4,0 — 13,5×л.
Повышение эритроцитов в крови возможно при лекарственных аллергиях, гайморите, бронхите, лейкозе. Если показатели меньше нормы, то это указывает на начальную стадию процессов воспаление, развитие вирусных или инфекционных заболеваниях.
- нейтрофилы. Нормальное количество содержания сегментоядерных нейтрофилов для взрослых от 50 до 70%, для детей от 0 до 6: 28 — 55%, до 12 лет: 43 — 60%. Что касается палочкоядерных, то у взрослых 1 — 3%, а у детей до 16 1-5%. Отклонение от нормы показывает, что в организме не все в порядке. Так, если количество превышается, то в основном это во время бронхита, синусита, воспалениях органов. Уменьшает этот показатель заболевания, которые носят инфекционный характер или болезни крови.
В расшифровке анализа на лейкоцитарную формулу присутствует такой термин как сдвиг лейкоформулы. Он характеризует содержание палочкоядерных и сегментоядерных в ба. Если сдвиг вправо, то палочкоядерных нейтрофилов меньше чем большей или меньшей мере, которое отражается на состоянии человекегментоядерных. Тогда состояние человека связано с нарушенной работой печени, почек или наличие мегалобластной анемии. Если же сдвиг влево, то повышаются палочкоядерные и появляются метамиелоциты, миелоциты. Тогда всплывают такие заболевания: ацидоз или инфекции острого характера. Также при физическом напряжении.

- эозинофилы. Для новорожденных и младенцев до 2 недель нормой является 1 — 5%, для грудничков 1 — 6%, от 1 до 2 лет этот показатель 1 — 7%, с 2 до 5 это 1 — 6%, а дальше норма остается неизменной 1 — 5%. Высокий уровень эозинофилов случается при аллергической сенсибилизации, при заболеваниях инфекционного характера, опухолевых или болезней кроветворной системы. Снижение происходит при стрессовом состоянии, гнойных инфекциях, травмах и ожогах, интоксикации.
- моноциты отвечают за распознавание инородных тел. Для новорожденных норма 3 — 12%, затем для 2 недельного малыша показатель повышается от 5 до 15%, у грудничков 4 — 10%, у детей до 2 лет 3 — 10%, а дальше показатель не изменяется. Повышение моноцитов в крови происходит при грибковых и вирусных инфекциях, ревматических заболеваниях, болезней системы кроветворения. А также возможно в период выздоровления. Понижение наблюдается в период родов, шоковых состояний, при приеме глюкокортикоидов. Также при апластической анемии или волосатоклеточного лейкоза.
- базофилы. Нормой является 0 — 0,5% для всех. Повышение базофилов наблюдается при таких болезнях: ветряная оспа, микседема, хроническая миелолейкоза. При других болезнях: болезнь Ходжкина, язвенный колит, хроническая анемия, нефроз. Понижение базофилов происходит при беременности, овуляции, воспалении легких, гипертиреозе, а также при патологиях в костном мозге.
- лимфоциты. На протяжении всей жизни этот показатель изменяется. Для новорожденных 15 — 35%, для младенцев до 2 недель 22 — 55%, у грудничков 45 — 70%, у детей до 2 лет 37 — 60%, до 5 лет 33 — 55%, до 8 лет 30 — 50%, до 15 лет этот показатель 30 — 45%, а дальше без изменений 20 — 40%. Повышение лимфоцитов говорит об ОРВИ, вирусных инфекциях, болезнях крови, отравлениях. Понижение лимфоцитов наблюдается при инфекциях острого характера и заболеваниях, милиарном туберкулезе, апластической анемии, почечной недостаточности, ВИЧ — инфекциях.
Лейкоцитарная формула крови у детей содержит некоторые отличия в зависимости от возраста.
Для новорожденного ребенка соотношение формы крови стойкое. Однако, количество увеличивается к 6-му дню до 49 — 60%, а нейтрофилы уменьшаются до 35 — 48%.
В первые месяцы жизни у ребенка формируется лейкоформула, которая будет сохраняться в течении целого года. Показатели для грудничков имеют некоторые отличия в лабильности, они могут с легкостью нарушаться при негодовании или беспокойстве ребенка, при болезнях, климатических изменениях. До 6 лет число нейтрофилов и лимфоцитов возрастает. Ближе к 15 годам лейкограмма становится схожей со взрослой.
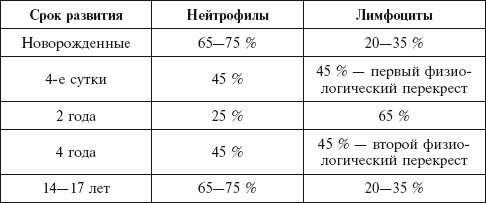
И так, выяснилось, что лейкоцитарная формула крови у детей закономерно изменятся в связи с его возрастом. Число нейтрофилов в крови у новорожденного находится в диапазоне от 51 до 71%, в первые дни жизни постепенно возрастает, а затем резко начинает снижаться. В это время уровень лимфоцитов малыша колеблется от 15 до 35%, до конца второй недели доходит до 55%. Когда младенцу 6-7 дней, то кривые лимфоцитов и нейрофилов сходятся. Такое пересечение называется первым перекрестком.
Что касается базофильных, то их почти нет у новорожденных. Количество моноцитов в крови находится в диапазоне от 6,5 до 11%, а в конце первой недели от 8,4 до 14,1 %. Плазматических клеток достаточно мало от 6,4 до 11,2%. У малышей до недели наблюдается наглядный сдвиг влево по Шиллингу, который уравновешивается до конца недели.
За месяц жизни у малыша вычерчивается лейкограмма, которая будет на протяжении первого года. В ней преимущество имеют лимфоциты, всегда есть наличие сдвига нейтрофилов в левую сторону, сбалансированный моноцитоз и наличие плазматических клеток. Дифференцированный подсчет лейкоцитов у грудных детей колеблется в широких диапазонах.
Когда ребенок уже ходит в школу, то их количество снижается, а нейтрофилы увеличиваются. Также немного уменьшается число моноцитов, а плазматические клетки перестают присутствовать. В 15 лет лейкограмма становится ближе к взрослым. Точная оценка соотношений различных форм лейкоцитов в крови имеет огромное значение при болезнях.
Лейкоформула у детей и взрослых дает ответы на многие вопросы при заболеваниях инфекционного харатера. Но как различить вирусная или бактериальная?
При взятии мазка, кровь намазывается на стеклышко. После этого врач-лаборант берет микроскоп, кладет его и смотрит, наблюдая за поведением лейкоцитов. Когда он его увидел, то по внешнему виду определяет какой это вид и записывает количество каждого типа. Делает он это до тех пор, пока не получается 100.
Взаимоотношение разных клеток крови показывает вид инфекции. Если преобладает большой процент лимфоцитов, то это вирусная инфекция, если нейтрофилов, то бактериальная.
Основной борец с инфекциями и бактериями это сегментоядерный нейтрофил. Это самая популярная клетка в крови. Другими словами, она зрелая и готова справится со всеми чужеродными телами в организме. Если их много, то организм защищен от всех бактерий.
Однако, чтобы сегментоядерный нейтрофил стал зрелым, он должен пройти ряд превращений. Сначала он рождается в виде другого нейтрофила — палочкоядерного. И когда организм человека атаковала какая-либо болячка, то посылается информация в костный мозг для того, чтобы началась выработка молодых палочкоядерных. И если их много, то это значит, что присутствует острая бактериальная инфекция.
Для воспитания и подстраховки себя и в первую очередь своего малыша в наше время возможно пройти много обследований и диагностик. Особенно на содержание лейкоцитов в крови малыша. Ведь это очень важная информация о здоровье вашего ребенка.
Существует ряд необходимых случаев для сдачи анализа крови:
- нужно обязательно обследоваться у врача один раз в год
- при осложнениях в заболеваниях
- при утомленности.
Анализ СОЭ позволяет оценить определенную скорость оседания и разделения крови на плазму и эритроциты. Данный способ очень эффективен и надежен так как в 21 веке технологии не стоят на месте и медицина нуждается в качественной диагностики любого вида заболевания или проблемы эпидемий и т. д. Популярность этого анализа возросла, так как он технически прост и доступен, а результаты достоверны. Но если с показателями все нормально, можно ли считать, что человек не болен? И если наоборот?
Хорошие результаты скорости оседания эритроцитов не означают, что организм человека не поражен бактериями или инфекциями. Ссылаясь на данные, то у большинства больных СОЭ менее 20 мм/час. А местами, даже при повышенной СОЭ 100 мм/час не удается узнать о признаках болезни.

Поэтому, повышение СОЭ в крови в большинстве случаев происходит при:
- инфекциях, так как процессы инфекционного характера повышают СОЭ
- злокачественных заболеваниях (солитарные опухоли и др.)
- ревматологических
- патология почек.
Для этого метода используют аппарат Панченкова, который состоит из пипеток по 100 мм и штатива. Анализ совершается на основе крови из вены или из капилляра, в которую помещают субстанцию, не дающее ей завертываться. При этом мазок помещают в тоненькую пробирку и смотрят за ней около часа. Пробирка состоит из стекла или пластмасс. За это время происходит разделение на отдельно эритроциты и плазму. Вычисляют СОЭ по размерам от грани вверху плазмы до эритроцитов. Нормальный показатель это медленное оседание эритроцитов, за которым есть остаток чистой плазмы.
Существует другой метод «остановленной струи», при котором проходит перемешивание пробы для дезагрегирования эритроцитов. Этот процесс должен проходить эффективно, а иначе микросгустки могут изменить результат. Измерения находятся в диапазоне от 2 до 120мм/час. Результаты имеют высокую точность.
При высоком уровне белков, происходит склеивание эритроцитов. Поэтому они опускаются очень быстро, а СОЭ в крови повышает свой уровень. Как результат, острое или хроническое заболевание может приводить к повышению СОЭ. У женщин наблюдается СОЭ выше, чем у мужчин, так как их меньше.
Норма СОЭ для подростков до 15 лет: 2-20мм/час, от 15 до 50: 2-15 мм/час, а после 50: 2-20мм/час. Для женщин допустимые значения до 50 колеблются от 2 до 20 мм/час, а после 50 от 2 до 30мм/час.
Это нужно для проведения диагностики болезней с острым или хроническим характером, онкологических инфекций. Однако этот вид анализа проводят в комплексе с другими, так как не дает точного ответа на род происхождения заболевания, её развития и исход.
Назначается для мониторинга инфекционных, онкологических и аутоиммунных заболеваниях. А также в сочетании с лейкоцитарной формулой крови или общим анализом крови.
Клинический анализ крови может дать многие ответы при сложных диагностиках и заболеваниях, а также описать состояние человека. Однако расшифровкой следует заниматься опытному специалисту, который сможет дать точное описание и подправить процесс лечения.
источник
Здоровье человека требует заботы и внимательного отношения к себе. Все люди должны регулярно обследоваться у врача и сдавать анализ крови, по результатам которого лечащий врач сможет поставить верный диагноз и назначить эффективное лечение.
Прежде чем выписать пациента или закрыть ему больничный лист, терапевт обязательно назначает клинический анализ крови (ОАК), чтобы узнать, выздоровел ли больной, нужно ли продолжать лечение. Одним из важнейших показателей состояния здоровья человека на ОАК является лейкоцитарная формула, норма которой может изменяться с возрастом.
Общеклинический анализ крови включает в себя перечень из показателей, которые многое расскажут о состоянии здоровья человека и помогут поставить верный диагноз. Лаборант подсчитывает количество тромбоцитов, эритроцитов и лейкоцитов, определяет количество гемоглобина и уровень гематокрита, вычисляет скорость оседания эритроцитов (СОЭ). Результатом клинического исследования является подробная гемограмма. Особенно важную роль в диагностике играет количество лейкоцитов. Эти данные позволят врачу предположить болезнь и характер ее течения, прогнозировать возможные осложнения и исход.
Речь идет о показателях пяти основных видов лейкоцитов, выраженных в процентном соотношении. Лейкоциты (белые клетки) способны защищать здоровье человека от вредных микроорганизмов и бороться с инфекциями, ядовитыми веществами, стрессом и другими негативными факторами.
Чтобы подсчитать эту формулу, лаборанты обрабатывают мазок крови различными способами: высушивают, окрашивают и подсчитывают под микроскопом. Для получения результата на мазке должно быть 100—200 кровяных клеток. Сначала считают общее количество лейкоцитов, потом клетки каждого вида по отдельности и выводят среднее значение. Для определения морфологического строения лейкоцитов и структуры их плазмы применяется метод окрашивания по Романовскому-Гимзе.
Все белые кровяные клетки различаются между собой по форме, происхождению и выполняемым функциям. Например, клетки, способные поглощать и переваривать чужеродные микроорганизмы, носят название фагоциты.
Морфологические признаки лейкоцитов (т. е. их форма) различаются в зависимости от наличия в их цитоплазме особенных гранул.
Выделяют две большие группы лейкоцитов:
- Зернистые (гранулоциты) — белые клетки крови, в плазме которых есть сегментированные ядра, придающие ей зернистость. Среди зернистых лейкоцитов различаются эозинофилы, нейтрофилы и базофилы.
- Незернистые (агранулоциты) — белые клетки крови, у которых есть только простое ядро, не разделенное на сегменты. Зернистость плазмы отсутствует. Среди незернистых лейкоцитов выделяют лимфоциты и моноциты.
Для получения результатов лейкограммы врач лабораторной диагностики подсчитывает количество каждого вида лейкоцитов по отдельности.
Лейкограмма на ОАК включает в себя процентные значения по следующим видам лейкоцитов:
- Эозинофилы — лейкоциты, состоящие из двудольчатого ядра и зернистой плазмы (с гранулами). На ОАК они определяются таким методом: при окрашивании эозином эти клетки приобретают красный цвет. Другие красители на них не влияют.
- Нейтрофилы — на ОАК окрашиваются как основными красителями, так и эозином. Они способны поглощать мелкие чужеродные клетки, т. е. являются фагоцитами. Их функция — разрушать бактерии и вирусы.
- Базофилы — окрашиваются основным (базовым) красителем и не реагируют на эозин. Защищают организм от ядов, аллергических и воспалительных реакций, регулируют свертываемость крови. Их важнейшая задача — усилить поток лейкоцитов к очагу воспаления или инфекции, бросить все силы на защиту организма.
- Лимфоциты — клетки, которые обнаруживают, распознают и разрушают чужеродные микроорганизмы. Одна из важнейших функций лимфоцитов — создавать антитела для защиты организма от инфекций и обеспечивать иммунитет человека. Они полностью регулируют работу иммунной системы. Нормальное количество лимфоцитов должно составлять 25–40 % от числа всех лейкоцитов.
- Моноциты — клетки, основная задача которых заключается в том, чтобы поглощать чужеродные вредоносные бактерии в большом объеме. В организме здорового человека содержится 3–11 % моноцитов. Увеличение количества этих клеток называется моноцитозом, уменьшение — моноцитопенией. Уровень моноцитов повышается при всех инфекциях, туберкулезе, саркоидозе, системной красной волчанке, язвенном колите, онкологических болезнях крови, ревматизме, отравлении фосфором, сифилисе, бруцеллезе.
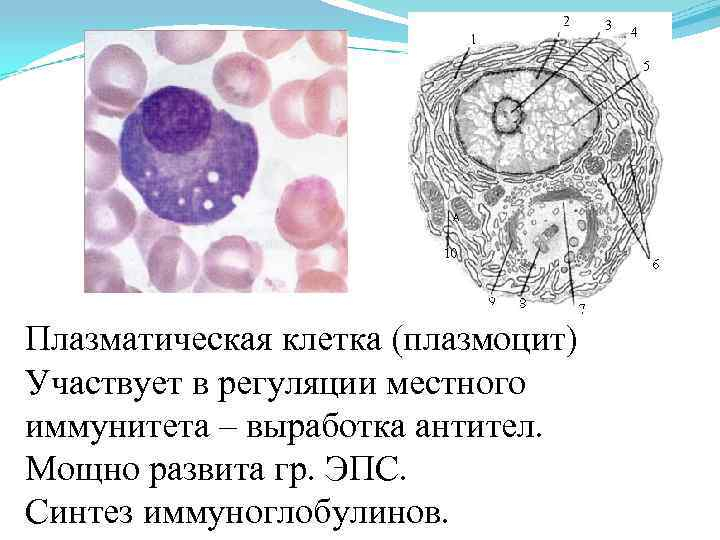
- Плазмоциты — плазматические клетки, которые вырабатывают антитела для защиты иммунитета человека.
Таблица содержит показатели каждого вида лейкоцитов и их общего уровня у здоровых людей всех возрастов.
| Возраст | Лейкоциты *109 /л | Лейкоцитарная формула | Плазматические клетки | |||||
| Нейтрофилы | Лимфоциты | Моноциты | Эозинофилы | Базофилы | ||||
| палочко ядерные | ||||||||
| 1 сут. | 20 (10–30) | 5–12 | 50–70 | 16–32 | 4–10 | 1–4 | 0–1 | |
| 5 сут. | 12 (9–15) | 1–5 | 35–55 | 30–50 | 6–14 | 1–4 | 0–1 | 0,25–0,5 |
| 10 сут. | 11 (8,5–14) | 1–4 | 27–47 | 40–60 | 6–14 | 1–5 | 0–1 | 0,25–0,5 |
| 1 мес. | 10 (8–12) | 1–5 | 17–30 | 45–60 | 5–12 | 1–5 | 0–1 | 0,25–0,5 |
| 1 год | 9 (7–11) | 1–5 | 20–35 | 45–65 | 4–10 | 1–4 | 0–1 | 0,25–0,5 |
| 4–5 лет | 8 (6–10) | 1–4 | 35–55 | 35–55 | 4–6 | 1–4 | 0–1 | 0,25–0,5 |
| 10 лет | 7,5 (6–10) | 1–4 | 40–60 | 30–45 | 4–6 | 1–4 | 0–1 | 0,25–0,5 |
| 15 лет | 7 (5–9) | 1–4 | 40–60 | 30–45 | 3–7 | 1–4 | 0–1 | 0,25–0,5 |
| Старше 16 лет | 6,5 (4–9) | 1–5 | 45–65 | 25–40 | 2–8 | 1–5 | 0–1 | 0,25–0,5 |
Для мужчин нормальное количество эритроцитов составляет 4,0–5,0·1012/л, для женщин — 3,7–4,5·1012/л. Уровень гемоглобина для мужчин находится в пределах 132–167 г/л, а для женщин — 120–145 г/л. Повышение уровня любых лейкоцитов называется лейкоцитозом.
В детских поликлиниках при ОАК почти всегда подсчитывается лейкоцитарная формула крови: расшифровка у детей всегда учитывает особенности их возраста и физиологии. В детском организме происходит естественный процесс роста и развития, в ходе которого меняется соотношение разных клеток, — перекрест лейкограммы. Его причина заключается в том, что иммунная система ребенка только формируется, из-за чего возникают естественные физиологические изменения.
Первый перекрест происходит в конце первой недели жизни ребенка, когда количество нейтрофилов и лимфоцитов становится одинаковым, после чего уровень лимфоцитов растет, а нейтрофилов — снижается. На всех ОАК обязательно подсчитывается лейкограмма: норма может меняться с возрастом у ребенка.
Второй перекрест появляется в возрасте 5–6 лет. К 10–15 годам нормальные показатели крови у ребенка приближаются к норме у взрослых.
Во время беременности лейкограмма может отличаться от нормы, поэтому женщине нужно обязательно проконсультироваться у гинеколога.
Если на ОАК количество тех или иных лейкоцитов повышено или понижено — значит произошел сдвиг лейкограммы. Этим термином называют изменения в процентном соотношении значений, когда одни показатели увеличиваются за счет уменьшения других. Это всегда говорит о неблагополучном состоянии здоровья. Сдвиги бывают двух типов: влево и вправо. Сдвиг лейкоцитарной формулы влево — это возникновение несозревших клеток в общем кровотоке: палочкоядерных нейтрофилов и юных миелоцитов. Сдвиг лейкограммы вправо — это увеличение сегментоядерных нейтрофилов.
Нейтрофилы помогают организму противостоять инфекциям. В норме кровь должна включать в себя два их вида — палочкоядерные и сегментоядерные.
Это незрелые молодые нейтрофилы. В идеале их не должно быть, как и других несозревших клеток. У мужчин и женщин количество примерно одинаково, но во время беременности может увеличиваться.
Об этом сдвиге говорят в том случае, если число палочкоядерных нейтрофилов превышает 5%.
Это зрелые кровяные клетки, основная функция которых состоит в защите иммунитета. Нормальное количество нейтрофилов в крови составляет 45–70 % всех лейкоцитов. Любой сдвиг является признаком болезни.
Все виды нейтрофильных сдвигов указывают на возможные заболевания:
- инфекционные, вызванные вирусами, бактериями, простейшими и риккетсиями: грипп, корь, ветрянка, гепатиты, краснуха, бруцеллез, малярия, брюшной тиф, сыпной тиф, паратифы;
- болезни крови (гипопластическая, апластическая, мегалобластная, железодефицитная анемии, гиперспленизм);
- онкологические заболевания;
- врожденные и лекарственные нейтропении — снижение числа нейтрофилов;
- ишемический некроз тканей миокарда или почек;
- сахарный диабет;
- уремия;
- воспалительные процессы;
- тиреотоксикоз;
- аллергические реакции;
- состояние после операции или химиотерапии;
- физическое или психологическое перенапряжение;
- отравление свинцом, ртутью и другими ядовитыми веществами.
Базофилы, регулирующие свертываемость крови, предохраняют организм от кровотечения. Их количество невелико. Увеличение числа базофилов — тревожный признак
Высокий уровень базофилов наблюдается при:
- инфекциях, особенно в период обострения;
- пневмонии;
- беременности и овуляции;
- гипертиреозе и тиреотоксикозе;
- синдроме Иценко-Кушинга;
- язвенном колите;
- гемолитических анемиях;
- болезни Ходжкина;
- онкологических заболеваниях крови и различных патологиях костного мозга;
- нефрозе;
- аллергиях.
Эозинофилы — главные защитники организма от аллергии и паразитов. Уменьшение или увеличение количества эозинофилов может свидетельствовать о множестве болезней.
Эозинофильные сдвиги на ОАК наблюдаются при следующих патологиях:
- аллергия — бронхиальная астма, аллергические ринит и дерматит, поллиноз, лекарственная непереносимость;
- паразитическая инвазия — аскаридоз, гельминтоз, лямблиоз, токсокароз, эхинококкоз, трихинеллез, описторхоз, филяриоз, анкилостомоз, стронгилоидоз и шистосомоз;
- онкологические заболевания — различные виды гемобластозов: все острые лейкозы, лимфомы, хронический миелобластный лейкоз, лимфогранулематоз и эритремия, сюда же относятся другие метастазирующие и некротизирующие опухоли;
- инфаркт миокарда (особенно в первые 24 часа);
- синдром Вискотта-Олдрича;
- ревматоидный артрит;
- узелковый периартериит;
- острые стадии инфекционных болезней, в том числе гнойные инфекции;
- воспалительные процессы в начальной стадии;
- отравления химическими веществами;
- стресс, травмы, ожоги, операции;
- экзема;
- герпетиформный дерматит;
- болезни легких (саркоидоз, болезнь Лефлера эозинофильный плеврит, легочная эозинофильная пневмония, легочный эозинофильный инфильтрат).
Когда иммунитет человека борется с инфекцией, лейкоциты быстрее попадают из костного мозга в кровь. Из-за увеличившейся скорости движения клеток в кровь могут попасть незрелые лейкоциты: миелобласты, промиелоциты, миелоциты, метамиелоциты. Они представляют собой различные стадии развития белых клеток крови.
В крови здорового человека нет несозревших лейкоцитов, потому что они не способны нормально функционировать. Их появление на ОАК даже в минимальных количествах говорит о крайне тяжелых заболеваниях, в первую очередь о раке крови всех типов. Но с одним исключением: наличие до 4 % метамиелоцитов является нормой для новорожденных детей в возрасте до 2 недель.
Иногда на ОАК подсчитывают еще и лейкоцитарный индекс интоксикации (индекс сдвига). Эта величина показывает стадию зрелости нейтрофилов и общую степень сдвига лейкограммы. Лейкоцитарный индекс — это отношение всех форм незрелых лейкоцитов (или каждой по отдельности) к сегментоядерным нейтрофилам. Значение индекса сдвига должно составлять 0,06. Зная эти показатели, врач может узнать, насколько организм пациента способен сопротивляться инфекциям.
Расчет лейкоцитарного индекса интоксикации производится по формуле:
- ИС — индекс сдвига;
- М — миелоциты;
- ММ — метамиелоциты;
- П — палочкоядерные нейтрофилы;
- С — сегментоядерные нейтрофилы.
Другие важные компоненты клинического исследования — это процентные показатели уровня лимфоцитов, моноцитов и плазматических клеток (плазмоцитов).
Лимфоциты выполняют основную функцию иммунной системы и регулируют ее работу. Эти клетки можно назвать главными защитниками здоровья человека.
Повышать или снижать уровень лимфоцитов могут следующие заболевания:
- лимфогранулематоз, лимфосаркома;
- острый и хронический лимфолейкоз, болезнь тяжелых цепей — болезнь Франклина;
- рак в терминальной стадии;
- апластическая анемия;
- ВИЧ;
- гепатит;
- системная красная волчанка;
- милиарный туберкулез;
- почечная недостаточность;
- влияние химиотерапии и рентгена;
- отравление тяжелыми металлами и ядами.
Моноциты уничтожают вредоносные микроорганизмы и очищают кровь. Эти клетки борются с инфекциями и другими внутренними нарушениями здоровья.
Моноцитарный сдвиг свидетельствует об одной из нескольких болезней:
- все виды лейкозов, лимфогранулематоз;
- туберкулез, сифилис, саркоидоз, язвенный колит, бруцеллез;
- апластическая анемия;
- гнойные инфекции;
- системная красная волчанка;
- ревматоидный артрит, узелковый периартериит;
- операция, роды, отравления, шок.
Плазмоциты необходимы для выработки защитных антител. Их появление в ОАК (плазмоцитоз) говорит о раке крови — плазмоцитоме, множественной миеломе или кожной В-клеточной лимфоме.
Расшифровать лейкограмму может только квалифицированный специалист. Человек без медицинского образования может лишь сравнить свои показатели с нормой.
В этом видео простыми и понятными словами рассказывается о составе и функциях крови.
Доктор рассказывает о нормальных показателях гемограммы.
Лекция доктора Комаровского о клиническом анализе крови и ее важнейших показателях.
источник
Общий анализ крови (Complete Blood Count, CBC).
Это самое распространенное исследование крови, которое включает определение концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов в единице объема, величины гематокрита и эритроцитарных индексов (MCV, MCH, MCHC).
Показания к назначению анализа:
- скрининговые и диспансерные обследования;
- мониторинг проводимой терапии;
- дифференциальная диагностика заболеваний крови.
Что такое гемоглобин (Hb, Hemoglobin)?
Гемоглобин – это дыхательный пигмент крови, который содержится в эритроцитах и участвует в транспортировке кислорода и углекислоты, регуляции кислотно-основного состояния.
Состоит гемоглобин из двух частей белковой и железосодержащей. У мужчин содержание гемоглобина несколько выше, чем у женщин. У детей до года имеется физиологическое снижение показателей гемоглобина.Физиологические формы гемоглобина:
- оксигемоглобин (HbО2) — соединение гемоглобина с кислородом — образуется, преимущественно, в артериальной крови и придает ей алый цвет;
- восстановленный гемоглобин или дезоксигемоглобин (HbH) — гемоглобин, отдавший кислород тканям;
- карбоксигемоглобин (HbCO2) — соединение гемоглобина с углекислым газом — образуется, преимущественно, в венозной крови, которая вследствие этого приобретает темно-вишневый цвет.
Когда концентрация гемоглобина может увеличиваться?
При заболеваниях и состояниях:
ведущих к сгущению крови (ожоги, упорная рвота, кишечная непроходимость, дегидротация или длительное обезвоживание);
сопровождающихся увеличением количества эритроцитов – первичные и вторичные эритроцитозы (горная болезнь, хроническое обструктивное заболевание легких, поражение кровеносных сосудов легких, злостное курение табака, наследственные гемоглобинопатии с повышенным сродством гемоглобина к кислороду и дефиците 2,3-дифосфоглицерата в эритроцитах, врожденные «синие» пороки сердца, поликистоз почек, гидронефроз, стеноз почечных артерий в результате локальной ишемии почек, аденокарцинома почек, гемангиобластома мозжечка, синдром Гиппеля-Линдау, гематома, миома матки, миксома предсердий, опухолевые заболевания желез внутренней секреции и др.);
физиологические состояния (у жителей высокогорья, летчиков, альпинистов, после повышенной физической нагрузки, длительного стресса).
Когда концентрация гемоглобина может уменьшаться?
При анемии различной этиологии (постгеморрагическая острая при острой кровопотере; железодифицитная при хронических кровопотерях, после резекции или с тяжелым поражением тонкого кишечника; наследственные, связанные с нарушением синтеза порфиринов; гемолитические анемии связанные с усиленным разрушением эритроцитов; апластичекие анемии связанные с токсическим воздействием некоторых медикаментов, химических веществ, идиопатическая, причины которой неясны; мегалобластические анемии связанные с дефицитом витамина В12 и фолиевой кислоты; анемия в следствии отравления свинцом).
При гипергидратации (увеличение объема циркулирующей плазмы вследствии детоксикационной терапии, ликвидации отеков и т.д.).
Что такое эритроцит (Red Blood Cells, RBC)?
Эритроциты – это высокоспециализированные безъядерные клетки крови, имеющие форму двояковогнутых дисков. Благодаря такой форме поверхность эритроцитов больше, чем если б он имел форму шара. Такая особая форма эритроцитов способствует выполнению ими основной функции — переносу кислорода из легких к тканям и углекислоты от тканей к легким, а также благодаря такой форме эритроциты обладают большей способностью к обратимой деформации при прохождении через узкие изогнутые капилляры. Образуются эритроциты из ретикулоцитов по выходе их из костного мозга. За один день обновляется около 1% эритроцитов. Средний срок жизни эритроцитов — 120 дней.
Когда уровень эритроцитов может увеличиваться (эритроцитоз)?
Эритремия, или болезнь Вакеза — один из вариантов хронических лейкозов (первичный эритроцитоз).
абсолютные — вызванные гипоксическими состояниями (хронические заболевания легких, врожденные пороки сердца, повышенная физическая нагрузка, пребывание на больших высотах); связанные с повышенной продукцией эритропоэтина, который стимулирует эритропоэз (рак паренхимы почки, гидронефроз и поликистоз почек, рак паренхимы печени, доброкачественный семейный эритроцитоз); связанные с избытком адренокортикостероидов или андрогенов (феохромоцитома, болезнь/синдром Иценко-Кушинга, гиперальдостеронизм, гемангиобластома мозжечка);
относительные — при сгущении крови, когда уменьшается объем плазмы при сохранении количества эритроцитов (дегидратация, избыточная потливость, рвота, понос, ожоги, нарастающие отеки и асцит; эмоциональные стрессы; алкоголизм; курение; системная гипертензия).
Когда уровень эритроцитов может уменьшаться (эритроцитопения)?
При анемиях различной этиологии: в результате дефицита железа, белка, витаминов, апластических процессов, гемолиза, при гемобластозах, метастазировании злокачественных новообразований.
Что такое эритроцитарные индексы (MCV, MCH, MCHC)?
Индексы, которые позволяют количественно оценивать основные морфологические характеристики эритроцитов.
MCV – средний объем эритроцита (Mean Cell Volume).
Это более точный параметр, чем визуальная оценка размера эритроцитов. Однако он не является достоверным при наличии в исследуемой крови большого числа аномальных эритроцитов (например, серповидных клеток).
На основании значения MCV различают анемии:
- микроцитарные MCV 100 fl (В12- и фолиеводефицитные анемии).
MCH — среднее содержание гемоглобина в эритроците (Mean Cell Hemoglobin).
Этот показатель определяет среднее содержание гемоглобина в отдельном эритроците. Он аналогичен цветовому показателю, но более точно отражает синтез Hb и его уровень в эритроците.На основании этого индекса анемии можно разделить на нормо-, гипо- и гиперхромные:
- нормохромия характерна для здоровых людей, но может встречаться и при гемолитических и апластических анемиях, а также анемиях, связанных с острой кровопотерей;
- гипохромия обусловлена уменьшением объема эритроцитов (микроцитоз) или снижением уровня гемоглобина в эритроците нормального объема. Это значит, что гипохромия может сочетаться как с уменьшением объема эритроцитов, так и наблюдаться при нормо- и макроцитозе. Встречается при железодефицитных анемиях, анемиях при хронических заболеваниях, талассемии, при некоторых гемоглобинопатиях, свинцовом отравлении, нарушении синтеза порфиринов;
- гиперхромия не зависит от степени насыщения эритроцитов, гемоглобином, а обусловлена только объемом красных кровяных клеток. Наблюдается при мегалобластных, многих хронических гемолитических анемиях, гипопластической анемии после острой кровопотери, гипотиреозе, заболеваниях печени, при приеме цитостатиков, контрацептивов, противосудорожных препаратов.
MCHC (Mean Cell Hemoglobin Concentration).
Средняя концентрация гемоглобина в эритроците — отражает насыщение эритроцита гемоглобином и характеризует отношение количества гемоглобина к объему клетки. Таким образом, в отличие от МСН, не зависит от объема эритроцита.
Повышение МСНС наблюдается при гиперхромных анемиях (врожденный сфероцитоз и другие сфероцитарные анемии).
Понижение МСНС может быть при железодефицитных, сидеробластических анемиях, талассемия.
Что такое гематокрит (Ht, hematocrit)?
Это объемная фракция эритроцитов в цельной крови (соотношение объемов эритроцитов и плазмы), которая зависит от количества и объема эритроцитов.
Величина гематокрита широко используется для оценки степени выраженности анемии, при которой он может снижаться до 25-15 %. Но этот показатель нельзя оценивать вскоре после потери крови или гемотрансфузии, т.к. можно получить ложно повышенные или ложно пониженные результаты.
Гематокрит может несколько снижаться при взятии крови в положении лежа и повышаться при длительном сжатии вены жгутом при заборе крови.
Когда показатель гематокрита может повышаться?
Эритремия (первичные эритроцитозы).
Вторичные эритроцитозы (врожденные пороки сердца, дыхательная недостаточность, гемоглобинопатии, новообразования почек, сопровождающиеся усиленным образованием эритропоэтина, поликистоз почек).
Уменьшение объема циркулирующей плазмы (сгущение крови) при ожоговой болезни, перитоните, дегидратация организма (выраженной диарее, неукротимой рвоте, повышенной потливости, диабете).
Когда показатель гематокрита может понижаться?
- Анемии.
- Увеличение объема циркулирующей крови (вторая половина беременности, гиперпротеинемии).
- Гипергидратация.
Что такое лейкоцит ( White Blood Cells, WBC)?
Лейкоциты, или белые кровяные тельца, представляют собой бесцветные клетки разной величины (от 6 до 20 микрон), округлой или неправильной формы. Эти клетки имеют ядро и способны самостоятельно передвигаться подобно одноклеточному организму — амебе. Количество этих клеток в крови значительно меньше, чем эритроцитов. Лейкоциты — главный защитный фактор в борьбе организма человека с различными болезнями. Эти клетки «вооружены» специальными ферментами, способными «переваривать» микроорганизмы, связывать и расщеплять чужеродные белковые вещества и продукты распада, образующиеся в организме в процессе жизнедеятельности. Кроме того, некоторые формы лейкоцитов вырабатывают антитела — белковые частицы, поражающие любые чужеродные микроорганизмы, попавшие в кровь, на слизистые оболочки и другие органы и ткани организма человека. Образование лейкоцитов (лейкопоэз) проходит в костном мозге и лимфатических узлах.
Существует 5 видов лейкоцитов:
Когда количество лейкоцитов может повышаться (лейкоцитоз)?
- Острые инфекции, особенно если их возбудителями являются кокки (стафилококк, стрептококк, пневмококк, гонококк). Хотя целый ряд острых инфекций (тиф, паратиф, сальмонеллез и др.) может в отдельных случаях привести к лейкопении (снижению числа лейкоцитов).
- Нагноения и воспалительные процессы различной локализации: плевры (плеврит, эмпиема), брюшной полости (панкреатит, аппендицит, перитонит), подкожной клетчатки (панариций, абсцесс, флегмона) и др.
- Ревматическая атака.
- Интоксикации, в том числе эндогенные (диабетический ацидоз, эклампсия, уремия, подагра).
- Злокачественные новообразования.
- Травмы, ожоги.
- Острые кровотечения (особенно если кровотечение внутреннее: в брюшную полость, плевральное пространство, сустав или в непосредственной близости от твердой мозговой оболочки).
- Оперативные вмешательства.
- Инфаркты внутренних органов (миокарда, легких, почек, селезенки).
- Миело- и лимфолейкоз.
- Результат действия адреналина и стероидных гормонов.
- Реактивный (физиологический) лейкоцитоз: воздействие физиологических факторов (боль, холодная или горячая ванна, физическая нагрузка, эмоциональное напряжение, воздействие солнечного света и УФ-лучей); менструация; период родов.
Когда количество лейкоцитов может понижаться (лейкопения)?
- Некоторые вирусные и бактериальные инфекции (грипп, брюшной тиф, туляремия, корь, малярия, краснуха, эпидемический паротит, инфекционный мононуклеоз, милиарный туберкулез, СПИД).
- Сепсис.
- Гипо- и аплазия костного мозга.
- Повреждение костного мозга химическими средствами, лекарствами.
- Воздействие ионизирующего излучения.
- Спленомегалия, гиперспленизм, состояние после спленэктомии.
- Острые лейкозы.
- Миелофиброз.
- Миелодиспластические синдромы.
- Плазмоцитома.
- Метастазы новообразований в костный мозг.
- Болезнь Аддисона – Бирмера.
- Анафилактический шок.
- Системная красная волчанка, ревматоидный артрит и другие коллагенозы.
- Прием сульфаниламидов, левомицетина, анальгетиков, нестероидных. противовоспалительных средств, тиреостатиков, цитостатиков.
Что такое тромбоцит (Platelet count , PLT)?
Тромбоциты, или кровяные пластинки, наиболее мелкие среди клеточных элементов крови, размер которых составляет 1,5–2,5 микрона. Тромбоциты выполняют ангиотрофическую, адгезивно-агрегационную функции, участвуют в процессах свертывания и фибринолиза, обеспечивают ретракцию кровяного сгустка. Они способны переносить на своей мембране циркулирующие иммунные комплексы, факторы свертывания (фибриноген), антикоагулянты, биологически активные вещества (серотонин), а также поддерживать спазм сосудов. В гранулах тромбоцитов содержатся факторы свертывания крови, фермент пероксидаза, серотонин, ионы кальция Са2+, АДФ (аденозиндифосфат), фактор Виллебранда, тромбоцитарный фибриноген, фактор роста тромбоцитов.
Когда количество тромбоцитов увеличивается (тромбоцитоз)?
Первичные (в результате пролиферации мегакариоцитов):
- эссенциальная тромбоцитемия;
- эритремия;
- миелолейкозы.
Вторичные (возникающие на фоне какого-либо заболевания):
- воспалительные процессы (системные воспалительные заболевания, остеомиелит, туберкулез);
- злокачественные новообразования желудка, почки (гипернефрома), лимфогранулематоз;
- лейкозы (мегакарицитарный лейкоз, полицитемия, хронический миелолейкоз и др.). При лейкозах тромбоцитопения является ранним признаком, а при прогрессировании заболевания развивается тромбоцитопения;
- цирроз печени;
- состояние после массивной (более 0,5 л) кровопотери (в том числе и после больших хирургических операций), гемолиз;
- состояние после удаления селезенки (тромбоцитоз обычно сохраняется в течение 2 месяцев после операции);
- при сепсисе, когда количество тромбоцитов может достигать 1000 * 109/л.;
- физические нагрузки.
Когда количество тромбоцитов уменьшается (тромбоцитопения)?
Тромбоцитопения всегда тревожный симптом, так как создает угрозу повышенной кровоточивости и увеличивает длительность кровотечения.
Врожденные тромбоцитопении:
- синдром Вискотта-Олдрича;
- синдром Чедиака-Хигаси;
- синдром Фанкони;
- аномалия Мея-Хегглина;
- синдром Бернара-Сулье (гигантских тромбоцитов).
Приобретенные тромбоцитопении:
- аутоиммунная (идиопатическая) тромбоцитопеническая пурпура (снижение количества тромбоцитов обусловлено их повышенным разрушением под влиянием особых антител, механизм образования которых еще не установлен);
- лекарственная (при приеме ряда медикаментов, вызникает токсическое или иммунное поражение костного мозга: цитостатики (винбластин, винкристин, меркаптопурин и др.); левомицетин; сульфаниламидные препараты (бисептол, сульфодиметоксин), аспирин, бутадион, реопирин, анальгин и др).;
- при системных заболеваниях соединительной ткани: системная красная волчанка, склеродермия, дерматомиозит;
- при вирусных и бактериальных инфекциях (корь, краснуха, ветряная оспа, грипп, риккетсиоз, малярия, токсоплазмоз);
- состояния, связанные с повышенной активностью селезенки при циррозах печени, хронических и реже острых вирусных гепатитах;
- апластическая анемия и миелофтиз (замещение костного мозга опухолевыми клетками или фиброзной тканью);
- мегалобластные анемии, метастазы опухолей в костный мозг; аутоиммунная гемолитическая анемия и тромбоцитопения (синдром Evans); острые и хронические лейкозы;
- нарушения функции щитовидной железы (тиреотоксикоз, гипотиреоз);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели);
- массивные гемотрансфузии, экстракорпоральное кровообращение;
- в период новорожденности (недоношенность, гемолитическая болезнь новорожденных, неонатальная аутоиммунная тромбоцитопеническая пурпура);
- застойная сердечная недостаточность, тромбоз печеночных вен;
- во время менструации (на 25-50%).
Что такое скорость оседания эритроцитов (СОЭ, Erythrocyte Sedimentation Rate, ESR)?
Это показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на 2 слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося слоя плазмы в мм за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта под действием силы тяжести эритроциты оседают на дно. Скорость, с которой происходит оседание эритроцитов, в основном определяется степенью их агрегациии, т. е. их способностью слипаться вместе. Агрегация эритроцитов главным образом зависит от их электрических свойств и белкового состава плазмы крови. В норме эритроциты несут отрицательный заряд (дзета-потенциал) и отталкиваются друг от друга. Степень агрегации (а значит и СОЭ) повышается при увеличении концентрации в плазме так называемых белков острой фазы — маркеров воспалительного процесса. В первую очередь — фибриногена, C-реактивного белка, церулоплазмина, иммуноглобулинов и других. Напротив, СОЭ снижается при увеличении концентрации альбуминов. На дзета-потенциал эритроцитов влияют и другие факторы: рН плазмы (ацидоз снижает СОЭ, алкалоз повышает), ионный заряд плазмы, липиды, вязкость крови, наличие антиэритроцитарных антител. Число, форма и размер эритроцитов также влияют на оседание. Снижение содержания эритроцитов (анемия) в крови приводит к ускорению СОЭ и, напротив, повышение содержания эритроцитов в крови замедляет скорость седиментации (оседания).
При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 ч после повышения температуры и увеличения числа лейкоцитов.
Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время.
Показания к назначению исследования:
- воспалительные заболевания;
- инфекционные заболевания;
- опухоли;
- скрининговое исследование при профилактических осмотрах.
Когда СОЭ ускоряется?
- Воспалительные заболевания различной этиологии.
- Острые и хронические инфекции (пневмония, остеомиелит, туберкулез, сифилис).
- Парапротеинемии (множественная миелома, болезнь Вальденстрема).
- Опухолевые заболевания (карцинома, саркома, острый лейкоз, лимфогранулематоз, лимфома).
- Аутоиммунные заболевания (коллагенозы).
- Заболевания почек (хронический нефрит, нефротический синдром).
- Инфаркт миокарда.
- Гипопротеинемии.
- Анемии, состояние после кровопотери.
- Интоксикации.
- Травмы, переломы костей.
- Состояние после шока, операционных вмешательств.
- Гиперфибриногенемия.
- У женщин во время беременности, менструации, в послеродовом периоде.
- Пожилой возраст.
- Прием лекарственных препаратов (эстрогенов, глюкокортикоидов).
Когда СОЭ замедляется?
- Эритремии и реактивные эритроцитозы.
- Выраженные явления недостаточности кровообращения.
- Эпилепсия.
- Голодание, снижение мышечной массы.
- Прием кортикостероидов, салицилатов, кальция и препаратов ртути.
- Беременность (особенно 1 и 2 семестр).
- Вегетарианская диета.
- Миодистрофии.
Что такое лейкоцитарная формула (Differential White Cell Count)?
Лейкоцитарная формула – это процентное соотношение различных видов лейкоцитов.
По морфологическим признакам (вид ядра, наличие и характер цитоплазматических включений) выделяют 5 основных видов лейкоцитов:
Кроме того, лейкоциты различаются по степени зрелости. Большая часть клеток-предшественников зрелых форм лейкоцитов (юные, миелоциты, промиелоциты, пролимфоциты, промоноциты, бластные формы клеток) в периферической крови появляются только в случае патологии.
Исследование лейкоцитарной формулы имеет большое значение в диагностике большинства гематологических, инфекционных, воспалительных заболеваний, а также для оценки тяжести состояния и эффективности проводимой терапии.
Лейкоцитарная формула имеет возрастные особенности (у детей, особенно в период новорождённости, соотношение клеток резко отличается от взрослых).
Около 60% общего числа гранулоцитов находится в костном мозге, составляя костномозговой резерв, 40% — в других тканях и лишь менее 1% — в периферической крови.
Различные виды лейкоцитов выполняют разные функции, поэтому определение соотношения разных видов лейкоцитов, содержания молодых форм, выявление патологических клеточных форм несет ценную диагностическую информацию.
Возможны варианты изменения (сдвига) лейкоцитарной формулы:
сдвиг лейкоцитарной формулы влево – увеличение количества незрелых (палочкоядерных) нейтрофилов в периферической крови, появление метамиелоцитов (юных), миелоцитов;
сдвиг лейкоцитарной формулы вправо – уменьшение нормального количества палочкоядерных нейтрофилов и увеличение числа сегментоядерных нейтрофилов с гиперсегментированными ядрами (мегалобластная анемия, болезни почек и печени, состояние после переливания крови).
Что такое нейтрофилы ( Neutrophils)?
Нейтрофилы наиболее многочисленная разновидность белых клеток крови, они составляют 45-70% всех лейкоцитов. В зависимости от степени зрелости и формы ядра в периферической крови выделяют палочкоядерные (более молодые) и сегментоядерные (зрелые) нейтрофилы. Более молодые клетки нейтрофильного ряда – юные (метамиелоциты), миелоциты, промиелоциты – появляются в периферической крови в случае патологии и являются свидетельством стимуляции образования клеток этого вида. Длительность циркуляции нейтрофилов в крови составляет в среднем примерно 6,5 часов, затем они мигрируют в ткани.
Участвуют в уничтожении проникших в организм инфекционных агентов, тесно взаимодействуя с макрофагами (моноцитами), Т- и В-лимфоцитами. Нейтрофилы секретируют вещества, обладающие бактерицидными эффектами, способствуют регенерации тканей, удаляя из них повреждённые клетки и секретируя стимулирующие регенерацию вещества. Основная их функция – защита от инфекций путем хемотаксиса (направленного движения к стимулирующим агентам) и фагоцитоза (поглощения и переваривания) чужеродных микроорганизмов.
Увеличение числа нейтрофилов (нейтрофилез, нейтрофилия, нейтроцитоз), как правило, сочетается с увеличением общего числа лейкоцитов в крови. Резкое снижение количества нейтрофилов может привести к угрожающим жизни инфекционным осложнениям. Агранулоцитоз – резкое уменьшение числа гранулоцитов в периферической крови вплоть до полного их исчезновения, ведущее к снижению сопротивляемости организма к инфекции и развитию бактериальных осложнений.
Когда может быть увеличение общего числа нейтрофилов (нейтрофилез, нейтрофилия)?
Острые бактериальные инфекции (абсцессы, остеомиелит, аппендицит, острый отит, пневмония, острый пиелонефрит, сальпингит, менингиты, ангина, острый холецистит, тромбофлебит, сепсис, перитонит, эмпиема плевры, скарлатина, холера и др.).
- Инфекции грибковые, спирохетные, некоторые вирусные, паразитарные, риккетсиозные.
- Воспаление или некроз тканей (инфаркт миокарда, обширные ожоги, гангрена, быстро развивающаяся злокачественная опухоль с распадом, узелковый периартериит, острый ревматизм, ревматоидный артрит, панкреатит, дерматит, перитонит).
- Состояние после оперативного вмешательства.
- Миелопролиферативные заболевания (хронический миелолейкоз, эритремия).
- Острые геморрагии.
- Синдром Кушинга.
- Приём кортикостероидов, препаратов наперстянки, гепарина, ацетилхолина.
- Эндогенные интоксикации (уремия, эклампсия, диабетический ацидоз, подагра).
- Экзогенные интоксикации (свинец, змеиный яд, вакцины).
- Выделение адреналина при стрессовых ситуациях, физическом напряжении и эмоциональных нагрузках (может привести к удвоению количества нейтрофилов в периферической крови), воздействие жары, холода, боли, при беременности.
Когда происходит увеличение количества незрелых нейтрофилов (сдвиг влево)?
В данной ситуации в крови увеличивается количество палочкоядерных нейтрофилов, возможно появление метамиелоцитов (юных), миелоцитов.
- острых инфекционных заболеваниях;
- метостазах злокачественных новообразований различной локализации;
- начальной стадии хронического миелолейкоза;
- туберкулёзе;
- инфаркте миокарда;
- интоксикации;
- шоковом состоянии;
- физическом перенапряжении;
- ацидозе и коматозном состоянии.
Когда происходит снижение числа нейтрофилов (нейтропения)?
- Бактериальные инфекции (тиф, паратиф, туляремия, бруцеллез, подострый бактериальный эндокардит, милиарный туберкулез).
- Вирусные инфекции (инфекционный гепатит, грипп, корь, краснуха, ветряная оспа).
- Малярия.
- Хронические воспалительные заболевания (особенно у пожилых и ослабленных людей).
- Почечная недостаточность.
- Тяжелые формы сепсиса с развитием септического шока.
- Гемобластозы (в результате гиперплазии опухолевых клеток и редукции нормального гемопоэза).
- Острый лейкоз, апластическая анемия.
- Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, хронический лимфолейкоз).
- Изоиммунный агранулоцитоз (у новорожденных, посттрансфузионный).
- Анафилактический шок.
- Спленомегалия.
- Наследственные формы нейтропении (циклическая нейтропения, семейная доброкачественная хроническая нейтропения, постоянная наследственная нейтропения Костманна).
- Ионизирующая радиация.
- Токсические агенты (бензол, анилин и др.).
- Недостаточность витамина В12 и фолиевой кислоты.
- Приём некоторых медикаментов (производные пиразолона, нестероидные противовоспалительные препараты, антибиотики, особенно левомицетин, сульфаниламидные препараты, препараты золота).
- Прием противоопухолевых препаратов (цитостатики и иммунодепрессанты).
- Алиментарно-токсические факторы (употребление в пищу испорченных перезимовавших злаков и др.).
Что такое эозинофилы (Eosinophils)?
Эозинофилы составляют 0,5-5% от всех лейкоцитов крови. Они участвуют в реакциях организма на паразитарные (гельминтные и протозойные), аллергические, инфекционные и онкологические заболевания, при включении в патогенез заболевания аллергического компонента, который сопровождается гиперпродукцией IgЕ. После созревания в костном мозге эозинофилы несколько часов (около 3-4 часов) находятся в циркулирующей крови, а затем мигрируют в ткани, где продолжительность их жизни составляет 8-12 дней. Для человека характерно накопление эозинофилов в тканях, контактирующих с внешней средой – в лёгких, желудочно-кишечном тракте, коже, урогенитальном тракте. Их количество в этих тканях в 100-300 раз превышает содержание в крови. При аллергических заболеваниях эозинофилы накапливаются в тканях, участвующих в аллергических реакциях, и нейтрализуют образующиеся в ходе этих реакций биологически активные вещества, тормозят секрецию гистамина тучными клетками и базофилами, обладают фагоцитарной и бактерицидной активностью. Для эозинофилов характерен суточный ритм колебания в крови, самые высокие показатели отмечаются ночью, самые низкие – днем. Снижение числа эозинофилов в крови (эозинопения) часто наблюдается в начале воспаления. Увеличение числа эозинофилов в крови (эозинофилия) соответствует началу выздоровления. Однако ряд инфекционных заболеваний с высоким уровнем IgE характеризуются высоким числом эозинофилов в крови после окончания воспалительного процесса, что указывает на незаконченность иммунной реакции с её аллергическим компонентом. Снижение числа эозинофилов в активной фазе заболевания или в послеоперационном периоде часто свидетельствует о тяжелом состоянии пациента.
Когда число эозинофилов увеличивается (эозинофилия)?
- Аллергические заболевания (бронхиальная астма, ангионевротический отек, эозинофильный гранулематозный васкулит, сенная лихорадка, аллергический дерматит, аллергический ринит).
- Аллергические реакции на продукты питания, лекарственные препараты.
- Паразитарные инвазии – глистные и протозойные (аскаридоз, токсокароз, трихинеллез, эхинококкоз, филяриоз, описторхоз, лямблиоз и др.).
- Фибропластический париетальный эндокардит.
- Гемобластозы (острые лейкозы, хронический миелолейкоз, эритремия, лимфомы, лимфогранулематоз) и другие опухоли, особенно с метастазами или некрозами.
- Синдром Вискотта-Олдрича.
- Болезни соединительной ткани (ревматоидный артрит, узелковый периартериит).
- Заболевания легких.
- Некоторые детские инфекции (скарлатина, ветряная оспа).
- Когда число эозинофилов уменьшается или они отсутствуют (эозинопения и анэозинофилия)?
- Начальный период инфекционно-токсического (воспалительного) процесса.
- Повышение адренокортикоидной активности.
- Гнойно-септические процессы.
Что такое базофилы (Basophils)?
Самая малочисленная популяция лейкоцитов. На долю базофилов приходится в среднем 0,5% от всего числа лейкоцитов крови. У базофилов крови и тканей (к последним относятся и тучные клетки) выполняют множество функций: поддерживают кровоток в мелких сосудах, способствуют росту новых капилляров, обеспечивают миграцию других лейкоцитов в ткани. Участвуют в аллергических и клеточных воспалительных реакциях замедленного типа в коже и других тканях, вызывая гиперемию, формирование экссудата, повышенную проницаемость капилляров. Базофилы при дегрануляции (разрушении гранул) инициируют развитие анафилактической реакции гиперчувствительности немедленного типа. Содержат биологически активные вещества (гистамин; лейкотриены, вызывающие спазм гладкой мускулатуры; «фактор, активирующий тромбоциты» и др.). Продолжительность жизни базофилов 8-12 суток, время циркуляции в периферической крови (как и у всех гранулоцитов) – несколько часов.
Когда происходит увеличение количества базофилов (базофилия)?
- Аллергические реакции на пищу, лекарства, введение чужеродного белка.
- Хронический миелолейкоз, миелофиброз, эритремия, лимфогранулематоз.
- Гипофункция щитовидной железы (гипотиреоз).
- Нефрит.
- Хронический язвенный колит.
- Гемолитические анемии.
- Дефицит железа, после лечения железодефицитных анемий.
- В12-дефицитная анемия.
- Состояния после спленэктомии.
- При лечении эстрогенами, антитиреоидными препаратами.
- Во время овуляции, беременности, в начале менструаций.
- Рак легких.
- Истинная полицитемия.
- Сахарный диабет.
- Острый гепатит с желтухой.
- Язвенный колит.
- Болезнь Ходжкина.
Что такое лимфоциты (Lymphocytes)?
Лимфоциты составляют 20-40% от всего числа лейкоцитов. Лимфоциты образуются в костном мозге, активно функционируют в лимфоидной ткани. Главная функция лимфоцитов состоит в узнавании чужеродного антигена и участии в адекватном иммунологическом ответе организма. Лимфоциты представляют собой уникальную по разнообразию популяцию клеток, происходящих из различных предшественников и объединяемых единой морфологией. По происхождению лимфоциты подразделяются на две основные субпопуляции: Т-лимфоциты и В-лимфоциты. Выделяется также группа лимфоцитов называемых «ни Т- ни В-», или «0-лимфоциты» (null lymphocytes). Клетки, входящие в состав указанной группы, по морфологической структуре идентичны лимфоцитам, но отличаются по происхождению и функциональным особенностям – клетки иммунологической памяти, клетки-киллеры, хелперы, супрессоры.
Разные субпопуляции лимфоцитов выполняют различные функции:
обеспечение эффективного клеточного иммунитета (в том числе отторжение трансплантата, уничтожение опухолевых клеток);
формирование гуморального ответа (синтез антител к чужеродным белкам — иммуноглобулинов разных классов);
регуляция иммунного ответа и координации работы всей иммунной системы в целом (выделение белковых регуляторов – цитокинов);
обеспечение иммунологической памяти (способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с чужеродным агентом).
Надо иметь в виду, что лейкоцитарная формула отражает относительное (процентное) содержание лейкоцитов различных видов, и увеличение или снижение процентного содержания лимфоцитов может не отражать истинный (абсолютный) лимфоцитоз или лимфопению, а быть следствием снижения или повышения абсолютного числа лейкоцитов других видов (обычно нейтрофилов).
Когда количество лимфоцитов может увеличиваться (лимфоцитоз)?
- Вирусная инфекция (инфекционный мононуклеоз, острый вирусный гепатит, цитомегаловирусная инфекция, коклюш, ОРВИ, токсоплазмоз, герпес, краснуха, ВИЧ-инфекция).
- Острый и хронический лимфолейкозы, макроглобулинемия Вальденстрема, лимфомы в период лейкемизации.
- Туберкулез.
- Сифилис.
- Бруцеллез.
- Отравления тетрахлорэтаном, свинцом, мышьяком, дисульфидом углерода.
- При приеме некоторых лекарственных препаратов (леводопа, фенитоин, вальпроевая кислота, наркотические анальгетики и др.).
Когда количество лимфоцитов может уменьшаться (лимфопения)?
- Острые инфекции и заболевания.
- Начальная стадия инфекционно-токсического процесса.
- Тяжелые вирусные заболевания.
- Милиарный туберкулез.
- Системная красная волчанка.
- Апластическая анемия.
- Терминальная стадия онкологических заболеваний.
- Вторичные иммунные дефициты.
- Почечная недостаточность.
- Недостаточность кровообращения.
- Рентгенотерапия. Прием препаратов с цитостатическим действием (хлорамбуцил, аспарагиназа), глюкокортикоидов, введение антилимфоцитарной сыворот
.Что такое моноциты (Monocytes)?
Моноциты – самые крупные клетки среди лейкоцитов (система фагоцитирующих макрофагов), составляют 2-10% от числа всех лейкоцитов. Моноциты участвуют в формировании и регуляции иммунного ответа. В тканях моноциты дифференцируются в органо- и тканеспецифические макрофаги. Моноциты/макрофаги способны к амебовидному движению, проявляют выраженную фагоцитарную и бактерицидную активность. Макрофаги – моноциты способны поглотить до 100 микробов, в то время как нейтрофилы – лишь 20-30. В очаге воспаления макрофаги фагоцитируют микробы, денатурированный белок, комплексы антиген-антитело, а также погибшие лейкоциты, поврежденные клетки воспаленной ткани, очищая очаг воспаления и подготавливая его для регенерации. Секретируют более 100 биологически активных веществ. Стимулируют фактор, вызывающий некроз опухоли (кахексин), обладающий цитотоксическим и цитостатическим эффектами на опухолевые клетки. Секретируемые интерлейкин I и кахексин воздействуют на терморегуляторные центры гипоталамуса, повышая температуру тела. Макрофаги участвуют в регуляции кроветворения, иммунном ответе, гемостазе, метаболизме липидов и железа. Моноциты образуются в костном мозге из монобластов. После выхода из костного мозга циркулируют в крови от 36 до 104 часов, а затем мигрируют в ткани. В тканях моноциты дифференцируются в органо- и тканеспецифичные макрофаги. В тканях содержится в 25 раз больше моноцитов, чем в крови.
Когда число моноцитов увеличивается (моноцитоз)?
- Вирусные инфекции (инфекционный мононуклеоз).
- Грибковые, протозойные инфекции (малярия, лейшманиоз).
- Период выздоровления после острых инфекций.
- Гранулематозы (туберкулез, сифилис, бруцеллез, саркоидоз, неспецифический язвенный колит).
- Коллагенозы (системная красная волчанка, ревматоидный артрит, узелковый периартериит).
- Болезни крови (острый монобластный и миеломонобластный лейкозы, хронические моноцитарный и миеломоноцитарный миелолейкоз, лимфогранулематоз).
- Подострый септический эндокардит.
- Энтерит.
- Вялотекущий сепсис.
- Отравления фосфором, тетрахлорэтаном.
Когда число моноцитов уменьшается (моноцитопения)?
- Апластическая анемия.
- Роды.
- Оперативные вмешательства.
- Шоковые состояния.
- Волосато-клеточный лейкоз.
- Пиогенные инфекции.
- Прием глюкокортикоидов.
Что такое ретикулоциты (Reticulocytes)?
Ретикулоциты – молодые формы эритроцитов (предшественники зрелых эритроцитов), содержащие зернисто-нитчатую субстанцию, выявляемую при специальной (суправитальной) окраске. Ретикулоциты выявляются как в костном мозге, так и в периферической крови. Время созревания ретикулоцитов составляет 4-5 дня, из них в течение 3 дней они созревают в периферической крови, после чего становятся зрелыми эритроцитами. У новорожденных ретикулоциты обнаруживаются в большем количестве, чем у взрослых.
Число ретикулоцитов в крови отражает регенеративные свойства костного мозга. Их подсчет имеет значение для оценки степени активности эритропоэза (продукции эритроцитов): при ускорении эритропоэза доля ретикулоцитов возрастает, а при замедлении снижается. В случае усиленного разрушения эритроцитов доля ретикулоцитов может превышать 50%. Резкое снижение количества эритроцитов в периферической крови может привести к искусственному завышению числа ретикулоцитов, так как последний рассчитывается в % от всех эритроцитов. Поэтому для оценки тяжести анемий используют «ретикулярный индекс»: % ретикулоцитов х гематокрит / 45 х 1,85, где 45 – нормальный гематокрит, 1,85- количество суток, необходимых для поступления новых ретикулоцитов в кровь. Если индекс 2-3, то происходит увеличение образования эритроцитов.
Показания к назначению анализа:
- диагностика неэффективного гемопоэза или снижения продукции эритроцитов;
- дифференциальная диагностика анемий;
- оценка реакции на терапию препаратами железа, фолиевой кислоты, витамина В12, эритропоэтином;
- мониторинг эффекта трансплантации костного мозга;
- мониторинг терапии эритросупрессорами.
Когда число ретикулоцитов увеличивается (ретикулоцитоз)?
- Постгеморрагичекая анемия (ретикулоцитарный криз, увеличение в 3-6 раз).
- Гемолитическая анемия (до 300%).
- Острый недостаток кислорода.
- Лечение В12-дефицитной анемии (ретикулоцитарный криз на 5 — 9 день терапии витамином В12).
- Терапия железодефицитных анемий препаратами железа (8 — 12 день лечения).
- Талассемия.
- Малярия.
- Полицитемия.
- Метастазы опухолей в костный мозг.
Когда число ретикулоцитов уменьшается?
- Апластическая анемия.
- Гипопластическая анемия.
- Нелеченная В12-дефицитная анемия.
- Метастазы новообразований в кости.
- Аутоиммунные заболевания системы кроветворения.
- Микседема.
- Заболевания почек.
- Алкоголизм.
источник