Общий анализ крови является, пожалуй, самым распространенным обследованием в больнице. С какой бы патологией пациент не обратился к врачу, первым делом доктор назначает данное исследование.
Результаты общего анализа крови являются очень информативными. Из этого исследования можно почерпнуть информацию о состоянии больного в целом, определить, есть ли в организме воспалительный или опухолевый процесс.
После изучения общего анализа крови грамотный врач может, если не поставить окончательный диагноз, так хотя бы заподозрить его. Для того, чтобы исследования было информативным для специалиста, к нему нужно тщательно подготовиться. Прием алкоголя или медикаментов накануне могут исказить результаты анализа, помешать выявлению причины заболевания.
- сдавать кровь нужно обязательно утром, натощак. Есть разрешается накануне вечером, чтобы прошло около 10-12 часов после последнего приема пищи;
- ужин перед исследованием должен быть легким, не рекомендуется кушать жирные или острые блюда, копчености, консервы;
- категорически запрещается употреблять алкоголь за день до манипуляции;
- утром перед анализом не рекомендуется курить, пить чай или кофе. Пациентам можно пить только негазированную воду;
- нельзя сдавать кровь после лечебной гимнастики, массажа, иглоукалывания, занятия спортом, физиотерапии, некоторых обследований (рентген, УЗИ, МРТ, радионуклидные методики);
- перед забором материала нужно постараться не нервничать, если пациент долго добирался до больницы, надо дать ему время отдохнуть;
- если возможно, не принимать лекарственные препараты накануне и в день исследования;
- в случае, когда прием медикаментов жизненно важен для больного (например, инсулин или антигипертензивные препараты), он должен предупредить об этом врача-лаборанта;
- сдавать анализы в динамике желательно в одной и той же лаборатории.
Для этой манипуляции забор крови осуществляется из пальца или вены. В лаборатории должны обязательно соблюдаться правила асептики (уборка помещения с дез. средствами, кварцевание). Лаборант обязан брать кровь в стерильных перчатках, предварительно обработав их 70% этиловым спиртом. При взятии материала из пальца, лаборант обычно прокалывает одноразовым скарификатором концевую фалангу 4го (безымянного) пальца. У грудничков для этой цели используют мочку уха или большой палец ноги.
Забор крови из вены (обычно локтевой) выполняется либо стерильным шприцом или специальной системой вакуумного взятия крови – вакутайнером. Вакутайнер состоит из иглы, цилиндра и особых пробирок, которые различаются по цветам, в зависимости от нужного исследования (для общего анализа крови используют фиолетовую пробирку, она содержит специальный антикоагулянт — ЭДТА). Вакутайнер, по сравнению с обычным шприцом, обладает большими преимуществами.
- Во-первых , такая методика взятия материала более безопасна для лаборанта, так как отсутствует контакт с кровью.
- Во-вторых , при вакуумном заборе кровяные тельца меньше повреждаются и не соприкасаются с воздухом.
Женщины – 119-141 г/л
Женщины – 3,68-4,59*10 12 /л
Женщины – 36-42%
Женщины – 2,12-15,7 мм/ч
Гемоглобин является главным дыхательным белком в организме, так как отвечает за перенос кислорода. Он состоит из двух основных компонентов: небелкового (гема) и белкового (глобина). Основной частью гема является железо. Когда эритроцит попадает в легкое, гемовое железо соединяется с кислородом, образуя оксигемоглобин. Затем кровь движется ко всем клеткам и тканям организма. Оксигемоглобин отдает клетке кислород, забирая углекислый газ. Соединение гемоглобина с углекислотой носит название карбаминогемоглобин.
Однако гемоглобин может соединяться не только с кислородом и углекислым газом. Существуют особые яды, которые прикрепляясь к дыхательному белку, образуют стойкие соединения. Измененный гемоглобин не способен переносить кислород, что приводит к кислородному голоданию организма. К таким соединениям относятся:
- метгемоглобин (оксид азота, анилин, производные бензола);
- карбоксигемоглобин (угарный газ);
- сульфметгемоглобин (сульфопроизводные).
| Норма у детей | Взрослые | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Увеличение показателя (гиперхромемия) | Снижение показателя (олигохромемия) |
|
|
Эритроциты – это красные кровяные тельца. Они имеют форму двояковогнутого диска, что позволяет им увеличивать свою поверхность. Общая площадь поверхности всех красных клеток человека составляет около 3000 м 2 . Нормальные размеры эритроцитов – 6,8-7,55 мкм.
Основной функцией эритроцитов является перенос кислорода за счет содержащегося в них гемоглобина. Уменьшение количества красных клеток называется анемия. Однако кислородное голодание может развиться у больного не только при снижении числа клеток, но и изменении их физических свойств.
Помимо дыхательной функции красные тельца участвуют в регуляции кислотно-основного равновесия, системы свертывания крови, могут адсорбировать на своей поверхности токсины. Содержание эритроцитов у взрослых и детей:
| Дети | Взрослые | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Повышение гематокрита свыше нормы говорит о: | Снижение гематокрита бывает при: |
|
|
Это незрелые, молодые формы красных клеток, которые проникают в норме в небольшом количестве в кровь. Главным отличием ретикулоцита от эритроцита является наличие ядра.
Повышение их количества (ретикулоцитоз) говорит о:
- усиленном кроветворении (при потере крови);
- эритролейкозе;
- гемолитической анемии;
- недостатке кислорода;
- ретикулярном кризе (бывает при лечении В12-дефицитной анемии).
Снижение ретикулоцитов в крови возникает при:
- анемиях (гипо- и апластические, В12-дефицитной);
- лучевой болезни;
- терапии глюкокортикостероидами и цитостатиками.
Это относительная величина, которая отображает насыщение красных кровяных телец гемоглобином. Вычисляется ЦП по отношению концентрации гемоглобина к числу эритроцитов в 1 мкл крови. В норме цветовой показатель колеблется в пределах 0,85-1,05 (нормохромия). Изменения ЦП:
- увеличение свыше 1,06 (гиперхромия) говорит о повышенном содержании гемоглобина в клетках (витамин-В12-дефицитная анемия, полипоз желудка, цирроз печени);
- уменьшение ниже 0,84 (гипохромия) свидетельствует об анемии при беременности или отравлении свинцом.
Но на сегодняшний день показатель MCHC — среднее содержание гемоглобина в эритроците для пациента и врача-терапевта не информативен, кроме только дифференциальной диагностики редких видов анемий. Само понятие цветовой показатель упразднено. Вместо этого пользуются двумя величинами:
- MCV — средний объем эритроцита, в норме от 76 до 96 фемтолитра. Это имеет практическое значение, помогающее сориентироваться с размерами эритроцита. Если меньше 76 — микроцитарный, если больше 96 — макроцитарный. Это полезно для диагностики вида анемии Микроцитоз — это чаще при железодефиците, макро — при дефиците B12.
- MCH — среднее содержание гемоглобина в эритроците, это второй показатель, заменивший цветовой показатель. Норма от 27 до 32 пикаграмм (если гемоглобин считают в граммах на литр). Если меньше 27 — гипохромия, если больше 32 — гиперхромия.
Тромбоциты не являются клетками в известном смысле этого слова. Это скорей кровяные пластинки, которые не имеют ядра и органелл, но обладают способностью к движению. Основной функцией этих клеток является участие в свертывании крови. Когда нарушается целостность сосуда, тромбоциты первыми устремляются к месту повреждения, закрывая его собой. Только после этого активируется система свертывания крови.
Снижение уровня тромбоцитов называется тромбоцитопения, а повышение их – тромбоцитоз (см. причины тромбоцитопении). Почему изменяется уровень тромбоцитов?
| Причины повышения | Причины снижения |
|
|
Степени уменьшения количества тромбоцитов:
- умеренная – до 100*10 9 /л – возникает при беременности, заболеваниях печени, приеме некоторых медикаментов (мочегонные, викасол, гепарин, анальгин);
- выраженная – до 30*10 9 /л – встречается у больных с системной красной волчанкой, гемолитической болезнью новорожденных, ДВС-синдромом, сердечной недостаточностью;
- резко выраженная – менее 29,9*10 9 /л – жизнеугрожающее состояние, возникающее при острой лучевой болезни, лейкемии.
Скорость оседания эритроцитов показывает, как быстро кровь разделяется на два слоя – верхний (плазма) и нижний (форменные элементы). Этот показатель зависит от количества эритроцитов, глобулинов и фибриногена. То есть, чем больше у человека красных клеток, тем медленней они оседают (см. подробнее о причинах повышения СОЭ). Увеличение количества глобулинов и фибриногена наоборот ускоряет оседание эритроцитов.
| Повышение СОЭ | Снижение СОЭ |
|
|
Лейкоциты или белые кровяные тельца являются главными защитниками организма. Они обеспечивают работу иммунной системы, образуя клеточный и гуморальный иммунитет.
Лейкоцитарная формула представляет собой процентное отношение всех видов лейкоцитов. Белые клетки крови делятся на две основные категории: гранулоциты и агранулоциты (такое разделение связано с наличием особых гранул внутри клетки). К гранулоцитам относятся нейтрофилы, базофилы и эозинофилы. Нейтрофилы в зависимости от степени зрелости делятся на сегментоядерные (молодые) и палочкоядерные (взрослые). Агранулоциты включают в себя лимфоциты и моноциты.
Возрастные изменения количества лейкоцитов:
| Возраст | Общее количество лейкоцитов | Лейкоцитарная формула | ||||
| Нейтрофилы | Лимфоциты | Моноциты | Эозинофилы | Базофилы | ||
| До первого года жизни | 10,23-12,56*10 9 /л | 26-31% | 58,5-60,25% | 11,7-12,6% | 3,5% | 0,55% |
| 1-5 лет | 10,05-11,2*10 9 /л | 36,5-45,5% | 40,2-47,3% | 10,4-10,9% | 3,0% | 0,55% |
| 6-8 лет | 10,10*10 9 /л | 44,59% | 45,3% | 9,9-10,3% | 2,5% | 0,35-0,65% |
| 9-12 лет | 7,97-8,69*10 9 /л | 51,25-52,26% | 36,75% | 8,88-9,1% | 2,0% | 0,55% |
| 13-18 лет | 5,58-8,63*10 9 /л | 55,3-68,9% | 28,9-35,6%19,25-37,5 | 8,1-8,3% | 1,5% | 0,8-0,57% |
| Взрослые | 4,05-9,15*10 9 /л | 48,5-79,5% | 19,25-37,5% | 3,85-10,2% | 1,1-2,15% | 0,59-1% |
| Лейкоциты в общем | Нейтрофилы | Лимфоциты | Эозинофилы | Базофилы |
| Увеличение свыше 10*10 9 /л (лейкоцитоз) наблюдается при: |
- физическом перенапряжении;
- после приема пищи;
- после приема ванн;
- во время беременности;
- любых воспалительных процессах в организме;
- острой и хронической лейкемии;
- обширных ожогах;
- инфаркте миокарда, легких, селезенки;
- инфекционном мононуклеозе;
- уремии;
- после удаления селезенки;
- диабетической гиперосмолярной коме;
- обильных кровопотерях.
- острый воспалительный процесс;
- потеря крови;
- хронический миелолейкоз;
- лейкемоидная реакция (при сепсисе, туберкулезе);
- хронический лимфолейкоз;
- вирусные инфекции;
- туберкулез;
- после удаления селезенки;
- тиреотоксикоз.
- бронхиальная астма;
- аллергии;
- гельминтозы;
- скарлатина;
- хронический миелолейкоз;
- лимфогранулематоз;
- прием таких медикаментов как ПАСК, сульфаниламиды.
- при воздействии радиоактивного облучения (лучевая болезнь);
- отравление химикатами (бензол);
- лечение сульфаниламидами, НПВС, цитостатиками;
- цирроз печени;
- некоторые инфекционные болезни (малярия, корь, брюшной тиф, краснуха, бруцеллез, вирусный гепатит);
- тиреотоксикоз;
- гипо- и апластические анемии.
- агранулоцитоз;
- гипо- и апластические анемии;
- при воздействии радиоактивного облучения (лучевая болезнь);
- отравление химикатами (бензол);
- лечение сульфаниламидами, НПВС, цитостатиками;
- хронических инфекциях.
- пороки развития лимфоидной системы;
- при воздействии радиоактивного облучения (лучевая болезнь);
- отравление химикатами (бензол);
- лечение сульфаниламидами, НПВС, цитостатиками;
- СПИД и ВИЧ;
- системная красная волчанка;
- болезнь Кушинга.
- пороки развития лимфоидной системы;
- при воздействии радиоактивного облучения (лучевая болезнь);
- отравление химикатами (бензол);
- лечение НПВС, цитостатиками;
- умеренный – от 9,5 до 69,9*10 9 /л;
- выраженный – от 70 до 99,9*10 9 /л;
- резко выраженный – более 100-10 9 /л.
источник
Рассматриваемый метод обследования относится к числу самых популярных. Благодаря общему анализу крови возможно установить причину возникновения тех или иных симптомов, определить вид болезни крови, внутренних органов, подобрать адекватное лечение. Для правильной интерпретации этого анализа нужно знать норму параметров крови.
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора,могут использовать кровь из вены.
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
Алгоритм взятия капиллярной крови следующий:
- Палец, из которого планируют взятие крови, обрабатывают спиртом. Для лучшего забора крови полезно предварительно растереть палец, чтобы обеспечить к нему лучший приток крови.
- Скарификатором производят прокалывание кожного покрова на пальце.
- Сбор крови осуществляется посредством мелкой пипетки. Образец помещают в стерильный сосуд-трубочку.
Каждый в своей жизни проходил через такую безболезненную процедуру, как сдача крови из пальца. Но для большинства полученный результат остается лишь набором цифр, записанном на бумаге. Разъяснения указанного анализа даст возможность каждому пациенту сориентироваться в отклонениях, что выявлены в крови, причинах что их обусловили.
Данный компонент крови представляет собою белок, при помощи которого кислород поступает во все внутренние органы/системы. Количество указаного компонента исчисляется в граммах, что в 1 литре крови.
- Нормы содержания гемоглобина в крови у детей и взрослых.
Этот показатель будет зависеть от возраста пациента, его пола:
- В 1-й день после рождения: от 180 до 240.
- На первом месяце жизни: 115-175.
- В первые полгода: не выше 140, не ниже 110.
- До 1 года: от 110 до135.
- От 1 до 6 лет: не выше 140, не ниже 110.
- В возрастном промежутке 7-12 лет: не выше 145.
- В интервале 13-15 лет: 115-150.
- С 16 лет (мужчины): от 130 до 160.
- После 16 лет (женщины): от 120 до 140.
- Причины повышенного и пониженного уровня гемоглобина у детей и взрослых.
Повышенный уровень гемоглобина наблюдается при:
- Диагностировании порока сердца.
- Болезнях почек.
- Сердечной/легочной недостаточности.
- Наличии у пациента патологий, связанных с кроветворением.
Пониженый уровень гемоглобина может являться результатом:
- Дефицита витаминов/железа.
- Значительной потери крови.
- Рака крови.
- Анемии.
- Жесткой диеты, что привела к истощению.
Внутри рассматриваемых компонентов содержится гемоглобин. Основное назначение эритроцитов — перенос кислорода к внутренним органам. Зачастую в таблице вместо единицы измерения эритроцитов можно видеть аббревиатуру RBC.
- Норма содержания эритроцитов в крови у детей и взрослых.
Приведенный показатель необходимо множить на 1012. Полученный результат будет равен числу эритроцитов, что присутствуют в 1 л. крови:
- У новорожденных в 1-й день жизни: не менее 4,3, не более 7,6.
- У грудничков до месяца этот показатель снижается: 3,8-5,6.
- 1-6 месяцев: от 3,5 до 4,8.
- До 1 года: не выше 4,9, не ниже 3,6.
- От 1 до 6 лет: от 3,5 до 4,5.
- В возрастном интервале 7-12 лет нижняя граница допустимой нормы увеличивается до 4,7.
- В подростковом периоде (до 15-летнего рубежа): 3,6-5,1.
- С16-летнего возраста (мужчины): не выше 5,1, не ниже 4.
- С 16 лет (женщины): от 3,7 до 4,7.
- Причины повышенного и пониженного уровня эритроцитов у детей и взрослых.
Факторы, что провоцируют повышение/понижение численности эритроцитов в крови аналогичны тем, что вызывают повышение/понижение гемоглобина.
Указанный параметр напрямую зависит от размеров эритроцитов: при выявлении большого количества различных по размеру эритроцитов во взятом образце крови можно говорить о высокой ширине распределения эритроцитов.
- Норма ширины распределения эритроцитов в крови у детей и взрослых.
Данный показатель является идентичным для детей, взрослых, и может варьироваться от 11,5 до 14,5%.
- Причины повышенного и пониженного уровня ширины распределения эритроцитов у детей и взрослых.
Отклонение от нормы рассматриваемого показателя может возникнуть на фоне неправильного питания, анемии, обезвоживания организма.
Этот параметр крови способствует получению информации о размерах эритроцитов. Измеряется в фемтолитрах/микрометрах в кубе. Рассчитывают данный объем по несложной формуле, для которой нужно знать процент гематокрита, количество эритроцитов.
- Ширина распределения эритроцитов – норма у детей и взрослых.
Независимо от возраста, пола пациента,в норме рассматриваемый параметр крови (MCV) должен быть не выше 95 фл, не ниже 80 фл.
- Причины повышенных и пониженных показателей ширины распределения эритроцитов.
Понижение нормы зачастуют возникает вследствие недостатка железа.
Увеличение показателя MCV свидетельствует о дефиците некоторых микроэлементов.
Полученный показатель (MCH) отображает количество гемоглобина, что содержится внутри 1-го эритроцита. Рассчитывается по определенной формуле, для которой нужно знать количество гемоглобина+эритроцитов. Измеряют указаный параметр в пикограммах. Норма MCH одинакова для мужчин, женщин, детей: 24-33 пг.
Понижение нормы зачастую возникает вследствие железодефицитной анемии.
Увеличение показателя MCH является результатом дефицита фолиевой кислоты/витамина В12.
Рассматриваемый параметр (MCHC) получают путем математических исчислений, в которых используют гемоглобин+гематокрит. Единицей измерения являются %. Норма содержания гемоглобина в эритроците варьируется в пределах 30-38%.
Факторов, что могут вызвать снижение показателя в отношении указанной нормы несколько:
Вероятность повышения рассматриваемого показателя мизерная.
Этот показатель (СОЭ) получают путем отстаивания взятого образца крови. Определяется количеством, формой эритроцитов, измеряется в мм/ч. На рассматриваемый процесс также оказывает влияние количество белков в плазме.
- Норма скорости оседания эритроцитов в крови у детей и взрослых.
Этот параметр не претерпевает особых изменений с возрастом, однако различия присутствуют:
- 1-й день жизни: 2-4.
- У малышей до месяца: от 4 до 8.
- В период до 6 мес. норма СОЭ составляет 4-10.
- От 1 до 12 лет: не выше 12, не ниже 4.
- От 13 до 15 лет нижняя граница нормы увеличивается до 15.
- С 16 лет (мужчины): 1-10.
- С 16 лет (женщины): 2-15.
- Причины повышенной и пониженной скорости оседания эритроцитов у детей и взрослых.
Отклонение от нормы в сторону повышения есть следствием таких явлений:
- Инфицирование организма.
- Беременность.
- Рак.
- Анемия.
Снижение СОЭ — результат заболеваний крови.
Этоживые клетки организма, что продуцируются в лимфоузлах, костном мозге, выполняют контролирующую функцию. Разновидностей рассматриваемых компонентов крови несколько: нейтрофилы, моноциты, эозинофилы, лимфоциты, базофилы.
- Норма лейкоцитов в крови у детей и взрослых.
Полученный результат будет соответствовать процентному соотношению лейкоцитов, что в норме присутствуют в 1 л крови:
- В 1-й день жизни: от 8,5 до 24,5.
- У малышей до 1 мес.: от 6,6 до 13,8.
- В первые полгода норма не должна превышать 12,5, не может быть меньшей 5,5.
- В возрастном интервале от 1 мес. до 1 года: от 6 до 12% на литр крови.
- От 1 до 6 лет: не выше 12, не ниже 5.
- В возрасте 7-12 лет: от 4,4 до 10.
- В подростковом периоде (после 15-летнего рубежа): не выше 9,5, не ниже 4,4.
- С 16 лет (мужчины/женщины): от 4 до 9.
- Причины повышенного и пониженного уровня лейкоцитов у детей и взрослых.
Повышение нормы может возникать вследствие воздействия нескольких факторов:
- Воспалительные явления в организме. Сюда относят послеоперационный период, ЛОР-заболевания, болезни нижних дыхательных путей, повреждение кожных покровов врезультате травмирования/ожога. При онкозаболеваниях общее тестирование крови также будет показывать завышенный уровень лейкоцитов.
- Беременность.
- Менструация.
- Вакцинация.
Уровень лейкоцитов может быть снижен под влиянием таких явлений:
- Дефицит витамина В12.
- Болезни крови.
- Определенная группа инфекционных болезней: малярия, вирусный гепатит, брюшной тиф.
- Влияние радиации.
- Системная красная волчанка.
- Прием некоторых препаратов.
- Состояния, при которых возникает иммунодефицит.
Это мелкие безъядерные клетки, внутри которых содержатся микроэлементы, что обеспечивают свертываемость крови.
- Норма тромбоцитов в крови у детей и взрослых.
Приведенный показатель необходимо множить на 109.. Полученный результат будет соответствовать количеству клеток, что в норме присутствуют в 1 л крови:
- 1-й день после рождения: 180-490.
- У детишек от 1 мес. до 1 года: не выше 400, не ниже 180.
- От 1 до 6 лет: 160-390.
- В возрастном интервале 7-12 лет: не выше 380, не ниже 160.
- В подростковом периоде (до 15 лет включительно): от 160 до 360.
- С 16 лет (мужчины/женщины): от 180 до 320.
- Причины повышенного и пониженного уровня тромбоцитов у детей и взрослых.
Повышение нормы может возникать под влиянием нескольких явлений:
- Воспалительные реакции (в т.ч. послеоперационный период).
- Онкозаболевания.
- Значительные кровопотери.
- Болезни крови.
Низкий уровень тромбоцитов наблюдается на фоне следующих патологий:
- Дефекты в работе костного мозга.
- Цирроз печени.
- Переливание крови.
- Нарушения, связанные с функционированием иммунной системы.
- Болезни крови.
Посредством данного параметра сопоставляют объем эритроцитов с объемом крови. Единицей измерения гематокрита являются проценты.
- Гематокрит в крови и его норма у детей и взрослых.
С возрастом указанный параметр претерпевает определенных изменений:
- В 1-й день после рождения:40-66 %.
- У детишек до месяца: от 34 до 55%.
- У грудничков в возрастном интервале 1-6 мес: 32-43%.
- От1 до 9 лет: 34-41%.
- С 9 до 15 лет: 34-45 %.
- С 16 лет (женщины): не выше 45%, не ниже 35%.
- С 16 лет (мужчины): 39-49%.
- Пониженный и повышенный гематокрит у детей и взрослых.
Повышение рассматриваемого параметра крови происходит при:
- Сердечной/легочной недостаточности.
- Обезвоживании.
- Некоторых болезнях крови.
Снижение гематокрита может свидетельствовать о следующих явлениях:
- III-IV тримеестр беременности.
- Анемия.
- Почечная недостаточность.
Указанный параметр крови представлен несколькими группами клеток: базофилами, нейтрофилами, эозинофилами. Эти тельца-гранулы – незаменимые учасники в борьбе с инфекциями, микробами.
- Норма гранулоцитов в крови у детей и взрослых.
Существует два варианта представления данного параметра крови:
- Абсолютный показатель. В таблицах результатов анализов крови будет обозначаться как GRA#. В этом контексте норма гранулоцитов может варьироваться от 1,2 до 6,8 *109 клеток на 1 литр.
- Процентное соотношение гранулоцитов к лейкоцитам. Имеет обозначение GRA %. Норма не должна быть больше 72%, меньше 47%.
- Причины повышения и понижения гранулоцитов в крови у детей и взрослых.
При воспалительных явлениях в организме происходит повышение гранулоцитов в крови.
Снижение численности рассматриваемых элементов в крови может возникнуть по нескольким причинам:
- Сбои в работе костного мозга, что связаны с продуцированием клеток крови.
- У пациента диагностируется системная красная волчанка.
- Прием некоторых медицинских препаратов.
Важные составляющие иммуной системы. В их обязанности входит распознание опасных для организма микроорганизмов, борьба с воспалительными очагами. Их количество ограничено.
- Норма моноцитов в крови у детей и взрослых.
Приведенный показатель (MON%) отображает процент содержания моноцитов в общем количестве лейкоцитов:
- Малыши до 1 года включительно:2-12%.
- От 1 до 15 лет: не выше 10%, не ниже 2%.
- С 16 лет (женщины/мужчины): от 2 до 9%.
- Причины повышения и понижения моноцитов в крови у детей и взрослых.
Повышение нормы может быть обусловлено несколькими факторами:
- Заболевания крови.
- Недуги системного характера.
- Инфицирование организма вследствие воздействия грибков, вирусов, паразитов.
- Отравление химикатами.
Понижение моноцитов происходит на фоне следующих явлений:
- Роды.
- Послеоперационная реабилитация.
- Прием противоопухолевых препаратов.
- Воспалительно-гнойные явления.
Указанные клетки помогают организму справиться с инфекциями, ликвидировать собственные вымершие микрочастицы. По своему строению подразделяют на две группы: зрелые, незрелые.
- Норма нейтрофилов в крови у детей и взрослых.
Рассматриваемый показатель отображает процент содержания палочкоядерных, сегментноядерных нейтровилов в общем количестве лейкоцитов. Рассмотрим норму палочкоядерных в крови у детей, взрослых:
- В 1-й день после рождения:1-17 %.
- У детишек от1 мес. до 1 года: от 0,5 до 4%.
- Возрастная группа 1-12 лет: 0,5-5%.
- С 13 до 15 лет: не выше 6%, не ниже 0,5.
- С 16 лет (женщины/мужчины): 1-6%.
Показатели нормы сегментоядерных в крови следующие:
- У новорожденных в 1-3 день жизни: не выше 75-80%, не ниже 45%.
- Умалышей от1 мес. до 1 года: от 15 до 45%.
- Возрастная группа 1-6 лет: 25-60%.
- С 7 до 12 лет: не выше 66%, не ниже 34%.
- В подростковом периоде (до 15 лет включительно.): 40-65%.
- 16 лет (женщины/мужчины): 47-72%.
- Причины повышения и понижения нейтрофилов у детей и взрослых.
Увеличение численности нейтрофилов может быть спровоцировано такими явлениями:
- Инфицирование организма.
- Онкозаболевания.
- Вакцинация.
- Воспалительные явления.
Снижение нейтрофилов в крови могут возникать вследствие:
- Лечения, направленого на ликвидацию онкозаболеваний: химиотерапия, прием медикаментов. Прием иных препаратов, что угнетают защитные возможности организма.
- Погрешностей в работе костного мозга.
- Облучения.
- «Детских» инфекционных заболеваний (краснуха, корь и т.д.).
- Переизбытка гормонов, что продуцируются щитовидной железой.
Очередные представители лейкоцитов. Именно эти клетки активно борются с раковыми клетками, благоприятствуют очищению организма от токсинов, паразитов.
- Норма эозинофилов в крови у детей и взрослых.
Приведенный показатель отображает процент содержания эозинофилов в общем количестве лейкоцитов:
- В 1-й день жизни малыша: 0,5-6%.
- В возрастном промежутке 1 мес.-12 лет: не выше 7%, не ниже 0,5%.
- Возрастная группа13-15 лет: не выше 6%, не ниже 0,5%.
- С 16 лет (женщины/мужчины): от 0 до 5%.
- Причины повышения и понижения эозинофилов у детей и взрослых.
Увеличение количества данных клеток может возникать на фоне:
- Патологий кроветворной системы.
- Онкозаболеваний.
- Аллергических состояний.
- Паразитарных инвазий.
Снижение эозинофилов может быть спровоцировано:
- Родами.
- Инфицированием организма (в т.ч. послеоперационный период).
- Отравлением химикатами.
При тестировании кровиуказанные клетки могут быть не выявлены: самые немногочисленные элементы имунной системы. Состоят из микрочастиц, что провоцируют возникновение воспалительных явлений в тканях.
- Норма базофилов в крови у детей и взрослых.
Отображает процент содержания эозинофилов в общем количестве лейкоцитов. Для детей любого возраста, пациентов мужского/женского пола количество эозинофилов должно составлять 0-1%.
- Причины повышения и понижения базофилов у детей и взрослых.
Повышение рассматриваемого компонента крови происходит при:
- Аллергических состояниях.
- Недостатке гормонов: погрешности в работе щитовидной железы, прием гормональных средств.
- Ветрянной оспе.
- Патологиях лимфосистемы.
Снижение базофилов может быть вызвано:
- Беременностью/овуляцией.
- Увеличением численности гормонов.
- Стрессом.
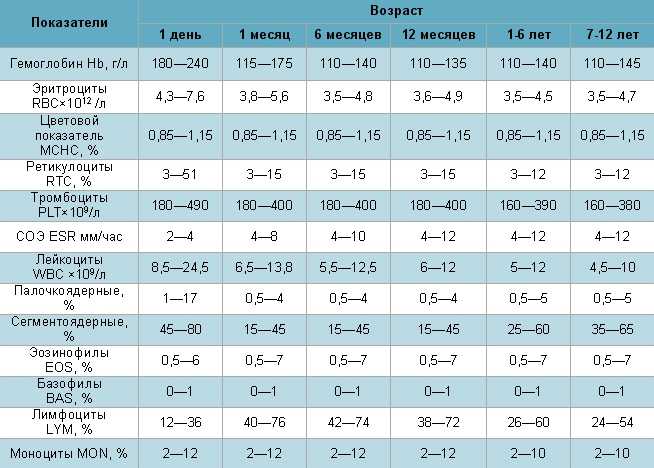
Таблица 1: Нормы клинического анализа крови детей разных возрастов
Таблица 2: Нормы общего анализа крови взрослых (мужчин и женщин) 
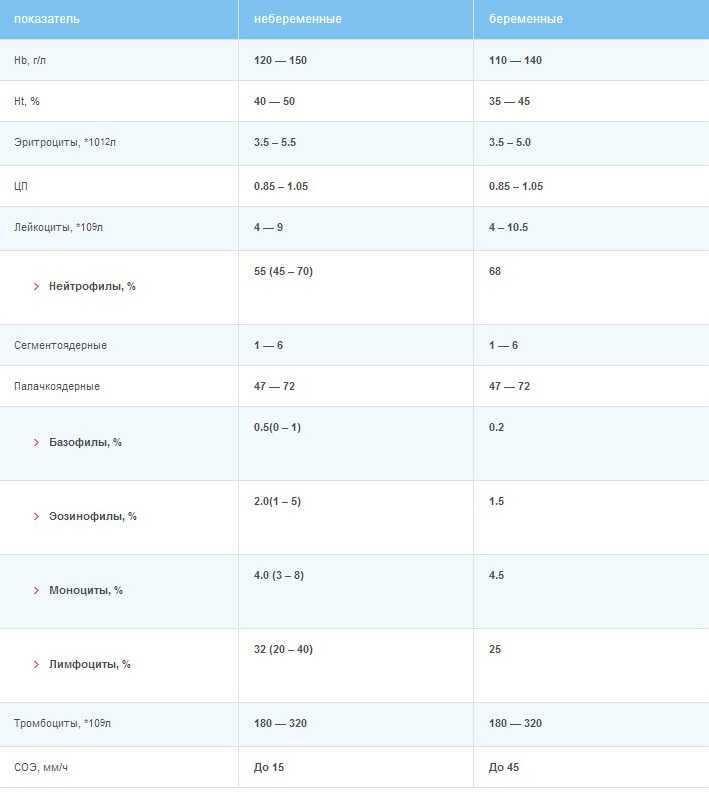

источник
Часто случается ситуация, когда результат общего анализа крови ребёнка на руках, а родители попросту не понимают значений. Безусловно, для точного объяснения показателей крови необходима консультация специалиста. Но для того, чтобы родители не волновались и имели понятие о значении и уровне показателей крови в анализе, написана данная статья. Расшифровка анализа крови у детей важна для характеристики патологических процессов, которые протекают в организме.
Общий анализ крови — процедура, которую проходили все и не один раз в своей жизни. Данный метод диагностики заключается во взятие крови из пальца обследуемого. Далее биологический материал (кровь) подлежит более точному изучения под микроскопом.
Расшифровка анализа крови у детей, таблица возрастных норм – все эти данные можно наблюдать в современных результатах анализа. Некоторые лаборатории выделяют стрелочками показатели, которые выходят за пределы нормы. Но консультация специалиста после проведения анализа всегда необходима.
Существуют определённые показания к назначению общего анализа крови:
- профилактический осмотр;
- в случаях, если ребёнок находится на диспансерном учёте;
- мониторинг терапии, которая проводится ребёнку;
- помощь специалисту в постановке точного диагноза.
Общий анализ крови у детей проводится утром.
Кушать перед взятием крови запрещено. А также последний приём пищи должен быть с интервалом не менее 8 часов. С утра можно пить только воду. Но у грудничков сложно выдержать такой перерыв. Поэтому забор крови производится между кормлениями. Перед планируемой сдачей крови рекомендуется прекратить приём лекарственных веществ, но решается это строго со своим специалистом. Физические нагрузки и активные игры желательно прекратить за сутки до обследования, так как это может повлиять на результат.
Непосредственно перед входом в процедурный кабинет, нужно убедиться, что у ребёнка тёплые руки. Так как забор крови затруднён из-за холодных рук. Также важным моментом является эмоциональное спокойствие мамы и ребёнка. Перед процедурой ребёнка необходимо успокоить и подготовить. Так как в противном случае появятся трудности при взятии крови.
Как было уже упомянуто выше, общий анализ крови производится путём забора биологического материала из пальца. В данном случае нужна капиллярная кровь. Если имеется необходимость в проведении биохимического анализа крови или коагулограммы, то кровь берётся из вены (венозная). Медицинский работник протирает подушечку пальца ваткой, смоченной спиртом или антисептиком.
Чаще всего используют безымянный палец, потому что кожа на нём нежнее, в связи с этим прокол сделать легче, и он будет безболезненным. Также безымянный палец меньше участвует в какой-либо деятельности. В случае, если забор крови из безымянного пальца невозможен, то проводят его из среднего или указательного пальца. Этот момент важен, потому что данные пальцы имеют наименьший риск заноса инфекции в кисть, по сравнению с большим пальцем и мизинцем.
После выбора нужного пальца, медицинский работник приступает к проколу. У более старших детей данную манипуляцию он проводит с помощью специальной иглы. А у малышей использует скарификатор, такой прибор имеет очень тонкую иглу, которая без труда прокалывает нежную кожу и не приносит боли ребёнку.
Первую каплю крови лаборант убирает ватой, смоченной раствором антисептика. А поступившую следом кровь забирает капилляром и переносит в стерильную пробирку. После завершения процедуры, медицинский работник на место прокола накладывает чистую вату, смоченную антисептиком, и зажимает ручку в кулак. В таком положении следует держать руку для более быстрой остановки крови.
Первым делом, когда специалист берёт в руки результаты анализа, обращается внимание на основные показатели крови, которые будут описаны чуть ниже. Изменения этих данных свидетельствуют о неблагополучии у ребёнка.
Эритроциты (RBC) — красная клетка крови, состоящая из белков (гемоглобина). У новорождённых в первые сутки наблюдается эритроцитоз (уровень эритроцитов составляет от 4,0 до 6,5•10^12 клеток/л), большую часть эритроцитов при этом составляют ретикулоциты (молодые эритроциты). В связи с этим кожный покров новорождённых имеет красный цвет. Далее с каждым днём уровень эритроцитов снижается и к месяцу жизни малыша уже составляет 3,0 — 5,5•10^12 клеток/л. В возрасте 12 лет эритроциты достигают концентрации 3,5 — 5,5 •10^12 клеток/л и уже не отличаются от взрослой нормы.
Гемоглобин (HGB) — белок, находящийся в красной кровяной клетке (эритроците). Главная функция гемоглобина — дыхание клеток и тканей, а также транспортировка газов. Уровень гемоглобина свидетельствует о насыщении крови кислородом. Для мужчин нормальная его концентрация соответствует значению — 130 — 160 г/л, у женщин — 120 — 140 г/л.
А у детей меняется уровень с возрастом. Так, например, новорождённые дети имеют гемоглобин выше 150 г/л, в связи с увеличенной концентрацией эритроцитов. В возрасте до 6 лет гемоглобин может падать до 110 г/л и это не является патологией. Старше 6 лет у детей гемоглобин должен быть выше 120 г/л.
Лейкоциты (WBC) – клеточные составляющие белой крови, задача которых заключается в защите организма от инфекционных заболеваний. Лейкоциты участвуют в распознавании и удалении патогенных веществ. Уровень концентрации лейкоцитов также меняется с возрастом ребёнка.
У новорождённых отмечается нормальное значение показателя от 8,0 до 24,0•10^9 клеток/л. К месяцу жизни уровень падает до 6,5 — 13,0•10^9 клеток/л. В год верхняя граница снижается до 12•10^9 клеток/л, а в возрасте 8 лет концентрация лейкоцитов достигает нормального уровня взрослого человека (4,2 — 9,4•10^9 клеток/л). Лейкоциты делятся на разные типы. В зависимости от того, какие разновидности клеток преобладают в процентном соотношении, строится картина об этиологии заболевания. Различные соотношения лейкоцитов составляют лейкоцитарную формулу.
У взрослого здорового человека должны преобладать нейтрофилы над лимфоцитами. А у детей приоритеты могут меняться и это не является патологией. До первых 5 дней жизни ребёнка в крови наблюдается повышенный уровень нейтрофилов, а лимфоциты при этом находятся в меньшей концентрации. В возрасте 5 — 7 дней наблюдается равное значение этих показателей. Затем до 5 лет уровень нейтрофилов падает, а лимфоцитов растёт. И в возрасте 4 — 6 лет также показатели становятся равными.
Тромбоциты (PLT) представляют собой кровяные безъядерные пластинки. Нормальное содержание тромбоцитов практически не зависит от возраста ребенка и составляет от 200 до 400•10^9 клеток/л. Жизненный цикл тромбоцита колеблется от 1 до 14 дней, в среднем составляет 7 дней. Функция такие клеток заключается в питании сосудов, а также в предотвращении кровопотери при ранении сосудов. Гемостаз (свёртывание крови) — главный процесс, в котором участвуют тромбоциты.
Скорость оседания эритроцитов (ESR) — время, за которое наблюдается оседание эритроцитов под действием силы гравитации. В норме плотность форменных элементов выше плазмы, поэтому можно наблюдать такую реакцию. Эритроциты слипаются друг с другом, образуя более плотную массу. В норме данный показатель составляет 1 — 14 мм/час. По скорости оседания эритроцитов можно судить о патологическом процессе.
В общем анализе существуют и другие показатели, которые также важны в оценке состояния ребёнка и постановки диагноза.
Гематокрит (Ht, HCT) — показатель, который в процентном эквиваленте отражает долю эритроцитов в общем объёме крови. У новорождённых данный показатель больше, так как и концентрация эритроцитов больше, составляет 44 — 62%. С возрастом гематокрит снижается. В детском возрасте существует единая норма 35 — 45%. У взрослых существуют некоторые различия в зависимости от пола. Женщины имеют нормальные значения от 36 до 47%, а мужчины — 40 — 54%.
Для диагностики анемии существуют эритроцитарные индексы MCV, MCH, MCHC. Такие показатели позволяют оценить нужные характеристики эритроцита. MCV — средний объём эритроцита. Это количественный показатель, который изменяется в фемтолитрах.
Возрастные периоды в детском возрасте меняют нормы показателя. В 1 месяц жизни у ребёнка средний объём эритроцита составляет 85 — 115 фл. Дети старше 6 месяцев имеют нормальное значение от 70 до 85 фл, а старше 6 лет — 75 — 85 фл.
Такие изменения имеют важное клиническое значение. Так, например, микроцитоз (низкий показатель) наблюдается при железодефицитной анемии, витамин В6-зависимой анемии, талассемии. При лейкозе анемия может иметь как нормоцитарный характер, так и макроцитарной. Макроцитоз (высокий показатель) также может выявляться при В12- и фолиево-дефицитных анемиях, гормональных нарушениях (гипотиреоз), заболеваниях печени, курении, алкоголизме.
MCH — наглядно показывает содержание гемоглобина внутри эритроцита в среднем. Данный показатель можно посчитать самостоятельно, зная значения гемоглобина и эритроцитов. Похожим показателем является MCHC — указывает концентрацию гемоглобина в эритроцитах в среднем значении. Рассчитывается по отношению гемоглобина к гематокриту. Такие показатели важны в диагностики анемии.
Доктор по результатам показателей в общем анализе крови может определить патологический процесс, а также предположить диагноз.
Эритроцитоз (увеличение концентрации красных клеток) может быть как первичной патологией, так и вторичной. Первичный процесс — состояние, которое возникает при патологии самой системы крови. Повышение числа эритроцитов наблюдается при лейкозах, болезни Ваксза. Вторичный эритроцитоз возникает на фоне патологии других органов и систем, а также при некоторых патологических состояниях.
Повышение концентрации эритроцитов возможно при многих заболеваниях жизненно важных органов, новообразованиях, гормональных нарушениях (синдром Кушинга). Лечение некоторыми препаратами (стероидами, диуретиками) также способствует повышению уровня эритроцитов. Гипоксические состояния снижают концентрацию кислорода в крови, а следовательно, эритроцитов и гемоглобина.
Некоторые патологические реакции могут вызвать сгущение крови, которое также увеличивает количество эритроцитов. Изменениям реологических свойств крови способствуют термические поражения кожного покрова, нарушение стула, рвота. Обратная ситуация (при снижении количества эритроцитов) наблюдается при практически всех видах анемий. Логично полагать, что кровопотеря также способствует снижению концентрации эритроцитов вместе с гемоглобином.
Одним из физиологических процессов, которые происходят у беременных, является незначительное уменьшение количества красных кровяных клеток. Если разбирать первостепенную причину снижения концентрации эритроцитов, то в данной ситуации наблюдается уменьшение продукции самих клеток в костном мозге. Или это может быть ускорение разрушения эритроцитов и снижение длительности жизни клеток.
Причины изменения концентрации гемоглобина в крови, напрямую связаны с уровнем числа эритроцитов. Чаще повышение гемоглобина наблюдается при дегидратации, то есть обезвоживании организма, вредных привычках (курении). А снижение также, как и у эритроцитов, регистрируется при анемиях.
Концентрация лейкоцитов менее 4•10^9 клеток/л считается лейкопенией. Лейкопения чаще наблюдается при различных вирусных инфекциях. Системные аутоиммунные заболевания также способствуют снижению количества лейкоцитов. Препараты, которые принимает больной в период обострения болезней, усиливают лейкопению.
Заболевания крови, а именно мегалобластная анемия, определённые стадии лейкоза, также ведут к уменьшению лейкоцитов, тем самым лишая ребёнка защиты от инфекций. Увеличение селезёнки снижает количества лейкоцитов в общем анализе крови. Общее истощение организма также ведёт к данному результату.
Повышение количества лейкоцитов (лейкоцитов) можно разбирать в двух разных ситуациях. Лейкоцитоз может быть физиологическим, то есть не требует лечения и является нормальным, и патологическим. К физиологическим изменениям можно отнести лейкоцитоз во время приёма пищи, поэтому важно сдавать анализ натощак. Также лейкоциты могут повышаться во время болевого синдрома, стресса, холода.
Патологические состояния — те ситуации, при которых наблюдается повышение лейкоцитов более 15•10^9 требуют внимания и соответствующей медицинской помощи. Чаще у детей такой лейкоцитоз регистрируется при воспалительных процессах, острых бактериальных и герпес-инфекциях. Экстренные ситуации, такие как шок, кровотечение, травма, провоцируют увеличение концентрации белых кровяных телец. Некоторые злокачественные опухоли приводят к лейкоцитозу.
Процесс повышения нейтрофилов называется нейтрофилезом или нейтрофилией. Такие изменения наблюдаются при бактериальных инфекциях, воспалительных процессах. А также возможно повышение нейтрофилов после оперативных вмешательств. Обратная ситуация (нейтропения) выявляется при некоторых соматических и инфекционных заболеваниях. Но важно понимать, что нейтропения может существовать как самостоятельное заболевание.
Такое состояние имеет свои клинические проявления:
- постоянно повторяющиеся бактериальные инфекции, которые вызывают отиты, паропроктиты, лимфадениты, паронихии;
- поражение слизистых оболочек (стоматиты, гингивиты);
- лихорадка без видимого очага инфекции.
Чтобы поставить диагноз, необходимо знать колебания от нормы. Для детей старше года актуальным является снижение абсолютного числа нейтрофилов (сегментоядерных и палочкоядерных нейтрофилов) до 1500 клеток/мкл. До года клинически значимой является нейтропения со снижением элементов до 1000 клеток/мкл и ниже. Также выделяют степени тяжести заболевания. Умеренная нейтропения определяется при количестве нейтрофилов — 0,5 — 1•10^9, тяжёлая — 0,2 — 0,5•10^9, очень тяжёлая регистрируется, если нейтрофилы снижаются менее 0,2•10^9 клеток/мкл.
Нормальные значения клеток, которые участвуют в противогельминтном иммунитете, составляют 0,5 — 5%. В первую очередь, если наблюдается эозинофилия, необходимо исключить наличие паразитов. Помимо этого, повышение эозинофилов наблюдается при различных аллергических состояниях, заболеваниях кожного покрова. Инфекции, которые наиболее характерны для детского возраста, такие как скарлатина, ветряная оспа, инфекционный мононуклеоз, способны вызывать эозинофилию.
Базофилы являются самой малочисленной группой лейкоцитов и составляет 0,5 — 1 %. Базофилия (повышение числа клеток) регистрируется при аллергических и аутоиммунных процессах. Ветряная оспа нередко протекает с повышением количества базофильной группы лейкоцитов. Заболеваниями, при которых также наблюдается данное состояния, являются хроническая гемолитическая анемия, воспалительные заболевания почек, миелолейкоз, неспецифический язвенный колит, лимфома.
Лимфоциты — клетки, которые помогают защищать организм от различных инфекций. Количество в норме составляет от 20 до 40 %, но следует не забывать о физиологических подъемах и падениях в определённом детском возрасте. Лимфоцитоз (увеличение числа клеток) наблюдается при большинстве инфекционных заболеваниях, отравлении тяжёлыми металлами. Системные заболевания крови (лимфомы, лимфолейеоз) также приводят к лимфоцитозу.
Также на количество клеток могут влиять некоторые лекарственные препараты (наркотические анальгетики, препараты вальпроевой кислоты). Более тяжёлое состояние наблюдается при лимфопении (уменьшение концентрации лимфоцитов). В данной ситуации развивается иммунодефицитное состояние.
Заболевания, которые могут привести к лимфопении:
- туберкулёз;
- острые инфекции;
- лимфогранулематоз;
- состояния, при котором произошла потеря лимфы;
- системная красная волчанка;
- последние стадии онкологического процесса;
- почечная недостаточность;
- первичные или вторичные иммунодефициты;
- приём некоторых препаратов (цитостатики, глюкокортикостероиды).
Моноциты являются самыми крупными клетками в составе всех лейкоцитов и составляют 2 — 10%. Данные клетки также участвуют в формировании иммунитета. Поэтому поводом для повышения моноцитов будут служить различные вирусные инфекции. А также такие заболевания, как туберкулёз, сифилис, неспецифический язвенный колит, болезни крови, злокачественные новообразования.
Моноцитопения (снижение уровня моноцитов в крови) наблюдается при поражении костного мозга, лейкозе, приёме лекарственных препаратов (цитостатики, глюкокортикостероиды). А также снижение моноцитов регистрируется в родах, во время оперативного вмешательства.
Тромбоцитопения (снижение уровня тромбоцитов) регистрируется при уменьшении концентрации тромбоцитов менее 150•10^9 клеток/л. У детей чаще всего регистрируется тромбоцитопения во время аутоимунной тромбоцитопенической пурпуры.
В период болезни происходит активное разрушение тромбоцитов. Клинически заболевание проявляет себя множественными кровоподтеками и синяками на кожном покрове, а также кровоточивостью. Также снижение тромбоцитов наблюдается при уменьшении образования клеток в костном мозге при анемиях или метастазах в сам орган.
Нередко у детей после перенесённой кишечной бактериальной инфекции может развиться тяжёлое состояние — гемолитико-уремический синдром, который включает в себя острую почечную недостаточность, гемолитическую анемию и тромбоцитопению. Нарушение функции щитовидной железы также способствует снижению тромбоцитов в анализе крови. Лекарственные препараты, такие как Аспирин, Бисептол, Анальгин, Винкристин, Левомицетин, влияют на количество кровяных пластинок.
Скорость оседания эритроцитов не должна превышать 14 мм/ч. О чем же говорит ускорение СОЭ? В первую очередь, нужно предполагать развитие воспалительного процесса или инфекции. Также могут увеличивать скорость системные заболевания соединительной ткани, анемии, гемобластозы, заболевания печени.
Скорость оседания эритроцитов увеличивается тогда, когда в кровь выбрасываются продукты распада белков или клеток. При этом такая масса вместе с форменными элементами будет намного тяжелее плазмы, а следовательно, оседать быстрее. СОЭ может увеличиваться и в связи с физиологическими процессами. Например, во время беременности, менструации.
Родителей часто интересует по крови какая инфекция у ребёнка, вирусная или бактериальная? Действительно, по крови можно предположить этиологию той или иной инфекции. При лейкоцитозе более 15•10^9 клеток/л, нейтрофилёзе более 10•10^9 клеток/л наиболее вероятна бактериальная инфекция.
Но этих данных недостаточно, дополняет диагностическую картину С-реактивный белок, который должен быть более 70 мг/л и прокальцитонин более 2 нг/мг. Но последние показатели берутся по необходимости из вены. Что касается вирусной инфекции, то тут ситуация другая. Высокая вероятность вирусной этиологии наблюдается, если соотношение абсолютного числа лимфоцитов к абсолютному числу лейкоцитов будет больше или равно числовому значению 0,35.
Нормы по каждому показателю крови у лаборатории свои. Безусловно, они не сильно варьируют. Но нужно всегда оценивать те нормы, которые описывает лаборатория. В современных результатах рядом с каждым показателем крови ребёнка указаны границы нормы.
Но важно понимать, что нормы не подстроены под возраст конкретного пациента. Поэтому необходимо помнить, что, например в возрасте до 5 лет лимфоциты и нейтрофилы меняются местами в процентном соотношении друг к другу. Подробнее данный физиологический феномен описан выше.
Особый возраст, который значительно отличается по нормам показателей крови, — это период новорождённости. Нужно помнить, что большинство клеток находятся выше нормы (лейкоциты, эритроциты, тромбоциты, гемоглобин). Такая насыщенная кровь, характеризуется компенсаторной реакцией на гипоксию перед родами и в процессе рождения. А также такая кровь содержит большое количество молодых клеток — предшественников, которые затем, в случае ненадобности, погибают.
Как было рекомендовано выше, перед забором крови нельзя есть. Приём пищи может повлиять на количество лейкоцитов, они будут повышены. Также лейкоцитоз может наблюдаться после физических нагрузок, эмоционального перенапряжения. Поэтому данные провоцирующие факторы лучше исключить. А при невозможности, отложить сдачу крови, если данная ситуация позволяет.
Лекарственные препараты способны оказывать воздействие на результат многих показателей крови, поэтому после консультации с врачом, желательно прекратить приём на период проведения анализа. Девочки во время менструации должны проинформировать доктора об этом, потому что результат анализы крови будет искажён и создаст ложную картину о состоянии здоровья.
Бывают такие ситуации, когда нужно сдать общий анализ крови, но при этом времени ждать талончик из поликлиники нет. Безусловно, в этом случае можно сдать кровь в лаборатории платно. В каждом городе на сегодняшний день открылось не мало платных клиник и лабораторий.
Как правило, очередей там нет и записываться не нужно. Просто нужно подойти утром в режим работы клиники и сдать анализ. Но консультации после получения результатов никто не даст, поэтому желательно для расшифровки обратиться к специалисту. Средняя цена общего анализа крови на территории Российской Федерации равна 500 рублей.
Общий анализ крови, казалось бы, простая процедура, но вместе с этим она несёт большое количество информации для доктора. Для получения точных данных важно соблюдать все правила подготовки к данной манипуляции. Родителям, получившим результаты анализов крови, расшифровка которых им непонятно, рекомендуется обратиться за квалифицированной медицинской помощью.
источник