Щитовидная железа человека синтезирует гормон тироксин, известный также под названием Т4. Он играет важную роль в различных функциях организма, включая рост и обмен веществ. Некоторая часть этого гормона находится в крови в свободном, не связанном белками состоянии. Но более 99 % тироксина связываются белками-транспортировщиками, главным образом – тироксин-связывающим глобулином. Суммарная концентрация этих двух видов – присоединенного к белку и свободного тироксина – называется общим тироксином в организме.
Производство Т4 регулируется системой обратной связи. Когда уровень тироксина в крови снижается, в гипоталамусе увеличивается синтез гормона тиролиберина, который воздействует на гипофиз и заставляет его увеличивать выработку тиреотропного гормона (ТТГ). В свою очередь, тиреотропный гормон воздействует на щитовидную железу, заставляя ее производить большее количество тироксина (Т4). По мере того, как концентрация Т4 в крови нарастает, высвобождение ТТГ подавляется.
Анализ крови на тироксин общий может быть назначен, если уровень тиреотропного гормона в результате соответствующего анализа отклоняется от нормального в ту или в иную сторону. Тест на тироксин общий помогает оценить работу щитовидной железы и диагностировать связанные с ней патологии, такие как гипотериоз, гипертиреоз, гипопитуитаризм и др.
Анализ крови на тироксин общий назначается, если у пациента присутствуют следующие симптомы:
- сухость и раздражение глаз, отечность и выпячивание,
- сухость и отечность кожи,
- выпадение волос,
- тремор рук,
- учащенное сердцебиение,
- изменения веса,
- проблемы со сном, бессонница,
- безосновательная тревожность,
- синдром хронической усталости,
- общая слабость,
- непереносимость холода,
- чувствительность к свету,
- у женщин – нарушения менструального цикла.
Дополнительно могут быть назначены анализы на уровень другого гормона щитовидной железы – Т3, тиреотропного гормона и тироксин-связывающего глобулина. Эти анализы помогают лучше разобраться в проблемах, связанных со щитовидной железой. В некоторых случаях данный анализ назначается для того чтобы оценить эффективность лечения диагностированных заболеваний щитовидной железы.
Забор крови производится из вены, с утра, натощак. В течение суток перед сдачей анализа необходимо исключить физические и эмоциональные нагрузки.
Норма тироксина общего в крови обычных людей и беременных женщин:
Повышение уровня тироксина общего наблюдается при следующих заболеваниях:
- гипертиреоз и зоб – диффузный токсический и многоузловой токсический,
- опухоли, секретирующие тиреотропный гормон,
- билиарный цирроз печени,
- гепатит,
- хориокарцинома,
- острые психические расстройства,
- заболевания, вызывающие повышение концентрации в организме тироксин-связывающих белков – генетическое расстройство, острая перемежающаяся порфирия, миеломная болезнь,
- острый тиреоидит,
- ожирение.
К повышению уровня тироксина общего приводит прием лекарственных препаратов, содержащих Т4, других препаратов щитовидной железы, пероральных контрацептивов, а также опиатов, простагландинов, препаратов на основе празозина, пропилтиоурацила, пропранолола, тамоксифена, фенотиазина.
Уровень тироксина часто повышается во время беременности, поэтому будущей маме необходимо внимательно следить за своим состоянием и следовать рекомендациям наблюдающего врача.
Понижение уровня тироксина общего наблюдается при следующих заболеваниях:
- недостаточная функция щитовидной железы – гипотиреоз,
- воспалительные процессы в гипофизе и в гипоталамусе,
- синдром Шихана,
- почечный синдром – патология, связанная с избыточным выводом белка из организма,
- дефицит йода в питании,
- синдром Иценко-Кушинга,
- вывод белков через желудочно-кишечный тракт,
- пангипопитуитаризм.
Норма тироксина общего в крови может снизится из-за избыточных физических нагрузок, а также от приема некоторых лекарственных препаратов, таких как барбитураты и цитостатики, анаболические стероиды, йодиды, препараты на основе лития, противогрибковые, гиполипидемические и противосудорожные средства, препараты для лечения туберкулеза, андрогены и многие другие. Вот почему так важно перед сдачей анализа обязательно сообщить вашему лечащему врачу обо всех лекарствах, которые вы принимали в последние месяцы.
источник
Анализ крови на гормоны щитовидной железы – расшифровка результатов (что означает повышение или понижение каждого показателя): тиреотропный гормон (ТТГ), трийодтиронин (Т3), тироксин (Т4), тиреоглобулин, кальцитонин и др.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В ходе анализа на гормоны щитовидной железы определяется целый ряд ее гормонов и других показателей. Рассмотрим значение каждого гормона щитовидной железы в диагностике заболеваний этого органа, и расшифровку понижения или повышения их концентрации в крови.
Определение концентрации общего тироксина используется, главным образом, для диагностики гипертиреоза и гипотиреоза, а также для контроля за эффективностью терапии заболеваний щитовидки. Однако даже нормальный уровень тироксина в крови не означает того, что с щитовидной железой все в порядке. Ведь нормальные концентрации тироксина могут наблюдаться при эндемическом зобе, скрытой форме гипотиреоза или гипертиреоза.
Под концентрацией общего тироксина в крови подразумевают определение суммы свободной (активной) и связанной (неактивной) с белками фракций тироксина. Большая часть общего тироксина – это связанная с белками фракция, которая является функционально неактивной, то есть не действует на органы и ткани, а циркулирует в системном кровотоке. Неактивная фракция тироксина попадает в печень, почки и мозг, где из нее образуется второй гормон щитовидной железы – трийодтиронин (Т3), который поступает из тканей обратно в кровоток. А небольшая фракция активного тироксина воздействует на органы и ткани и, тем самым, обеспечивает эффекты гормонов щитовидки. Но при определении общего тироксина производится определение концентрации обеих фракций.
Концентрация тироксина в крови в течение суток и года неодинакова, она колеблется, но в пределах нормы. Так, максимальная концентрация общего тироксина в крови отмечается в период с 8 до 12 часов утра, а минимальная – с 23 до 3 часов. Кроме того, своих максимумов содержание Т4 в крови достигает в сентябре-феврале, а минимумов – летом. В период беременности у женщин концентрация тироксина в крови постоянно увеличивается, достигая максимума в третьем триместре (27 – 42 неделя).
В норме уровень общего тироксина в крови у взрослых мужчин составляет 59 – 135 нмоль/л, у взрослых женщин – 71 – 142 нмоль/л, у детей до 5 лет – 93 – 213 нмоль/л, у детей 6 – 10 лет – 83 – 172 нмоль/л, а у подростков старше 11 лет – 72 – 150 нмоль/л. У беременных женщин уровень тироксина в крови повышается до 117 – 181 нмоль/л.
Повышение концентрации общего тироксина в крови характерно для следующих состояний:
- Гипертиреоидизм;
- Тиреотоксикоз;
- Острый тиреоидит (не всегда);
- Гепатит;
- Первичный билиарный цирроз печени;
- Ожирение;
- Психические заболевания;
- Локализованная аденома;
- Острая перемежающаяся порфирия;
- Семейная дисальбуминемическая гипертоксинемия;
- Прием препаратов тироксина;
- Повышенный уровень тироксин-связывающего глобулина;
- Беременность.
Понижение концентрации общего тироксина в крови характерно для следующих состояний:
- Гипотиреоидизм;
- Пангипопитуитаризм;
- Синдром Иценко-Кушинга;
- Дефицит йода;
- Высокие физические нагрузки;
- Нефротический синдром;
- Хронические заболевания печени;
- Нарушения питания и пищеварения;
- Низкая концентрация тироксин-связывающего белка.
Это фракция общего тироксина, которая циркулирует в крови в свободной, не связанной с белками крови форме. Именно свободный тироксин обеспечивает эффекты этого гормона щитовидки на все органы в организме, то есть увеличивает выработку теплоты и потребление кислорода тканями, усиливает синтез витамина А в печени, уменьшает концентрацию холестерина и триглицеридов в крови, ускоряет обмен веществ, стимулирует работу головного мозга и т.д.
Так как свободный тироксин обеспечивает биологические эффекты этого гормона, то определение его концентрации более точно и надежно отражает функциональную состоятельность щитовидной железы, чем концентрация общего тироксина и свободного трийодтиронина.
Концентрация свободного тироксина определяется, главным образом, для диагностики усиленной или ослабленной работы щитовидки, а также для контроля за эффективностью терапии заболеваний щитовидной железы.
В норме уровень свободного тироксина в крови у взрослых мужчин и женщин составляет 10 – 35 пмоль/л, а у детей до 20 лет – 10 – 26 пмоль/л. При беременности на сроке 1 – 13 недель уровень свободного тироксина снижается до 9 – 26 пмоль/л, а в 13 – 42 недели – до 6 – 21 пмоль/л.
Повышение концентрации свободного тироксина в крови характерно для следующих состояний:
- Гипертиреоидизм;
- Гипотиреоидизм на фоне терапии тироксином;
- Острый тиреоидит;
- Ожирение;
- Гепатит.
Понижение концентрации свободного тироксина в крови характерно для следующих состояний:
- Гипотиреоидизм;
- Гипотиреоидизм на фоне терапии трийодтиронином;
- Выраженный недостаток йода;
- Беременность;
- Синдром Иценко-Кушинга;
- Пангипопитуитаризм;
- Высокие физические нагрузки;
- Заболевания пищеварительного тракта;
- Диета с малым количеством белка;
- Нефротический синдром.
Подробнее о тироксине
Трийодтиронин образуется в щитовидной железе (20 % от общего количества) и в тканях почек, печени и мозга (80 % от общего количества). Уровень Т3 в крови регулируется тиреотропным гормоном (ТТГ) по принципу отрицательной обратной связи. То есть когда уровень Т3 в крови повышается, это действует на гипофиз, который начинает синтезировать малое количество ТТГ, вследствие этого щитовидная железа не активизируется и вырабатывает меньше гормонов. Когда же уровень Т3 в крови снижается, на это также реагирует гипофиз усиленной выработкой ТТГ, который, в свою очередь, стимулирует щитовидную железу, и она начинает активно вырабатывать гормоны. В результате, когда уровень Т3 в крови снова повышается, это тормозит синтез ТТГ и снижает активность щитовидки, и т.д.
Концентрация трийодтиронина в крови колеблется в пределах границ нормы в течение года. Так, максимальные значения Т3 в крови бывают в период с сентября по февраль, а минимальные – летом.
В норме уровень общего трийодтиронина в крови у детей колеблется от 1,45 до 4,14 нмоль/л, у взрослых женщин и мужчин 20 – 50 лет – 1,08 – 3,14 нмоль/л, у взрослых старше 50 лет – 0,62 – 2,79 нмоль/л. У беременных женщин с 17-ой недели и до родов концентрация Т3 повышается до 1,79 – 3,80 нмоль/л.
Повышение концентрации общего трийодтиронина в крови наблюдается при следующих состояниях:
- Гипертиреоз (в 60 – 80 % случаев обусловленный Базедовой болезнью);
- Т3-тиреотоксикоз;
- ТТГ-независимый тиреотоксикоз;
- Тиротропинома;
- Тиреотоксическая аденома щитовидной железы;
- Гипертиреоидизм на фоне лечения;
- Начальная тиреоидная недостаточность;
- Т4-резистентный гипотиреоз;
- Синдром резистентности к гормонам щитовидной железы;
- Йододефицитный зоб;
- Послеродовая дисфункция щитовидной железы;
- Беременность;
- Хорионкарцинома;
- Миеломная болезнь с высоким уровнем IgG;
- Нефротический синдром;
- Хронические заболевания печени;
- Ожирение;
- Гемодиализ;
- Системные заболевания соединительной ткани (красная волчанка, склеродермия и др.).
Понижение концентрации общего трийодтиронина в крови наблюдается при следующих состояниях:
- Гипотиреоидизм (как правило, при тиреоидите Хашимото);
- Болезненный эутиреоидный синдром;
- Декомпенсированная недостаточность надпочечников;
- Острый стресс;
- Голодание или диета с низким содержанием белка;
- Выраженный дефицит йода;
- Курение;
- Хронические заболевания печени;
- Тяжелые заболевания различных органов и систем;
- Период выздоровления после тяжелых заболеваний;
- Тиреотоксикоз вследствие бесконтрольного приема тироксина.
Активная, не связанная с белками фракция общего трийодтироксина, циркулирующая в крови и обеспечивающая все биологические эффекты гормона на органы и ткани. Свободный Т3 образуется в печени, почках и головном мозге из тироксина (Т4), и из них попадает в кровоток. Активность свободного Т3 почти в пять раз выше, чем у активного Т4. Но по диагностической ценности определение свободного Т3 точно такое же, как и определение общего Т3. Именно поэтому определение свободного Т3 не имеет такого большого значения, как оценка концентрации свободного Т4.
Уровень свободного Т3 обычно повышается при гипертиреозе и понижается при гипотиреозе. Определение его уровня проводят, главным образом, при подозрении на гипертиреоз на фоне нормального Т4, тиреотоксикоз и при выявленных на УЗИ одиночных «горячих» узлах в щитовидке.
В норме концентрация свободного Т3 в крови у детей и взрослых составляет 4,0 – 7,4 пмоль/л, у беременных в 1 – 13 недель – 3,2 – 5,9 пмоль/л, а в 13 – 42 недели – 3,0 – 5,2 пмоль/л.
Повышение концентрации свободного трийодтиронина характерно для следующих состояний:
- Гипертиреоидизм (тиреотропинома, диффузный токсический зоб, тиреоидиты, тиреотоксическая аденома);
- Т3-тиреотоксикоз;
- ТТГ-независимый тиреотоксикоз;
- Т4-резистентный гипотиреоз;
- Синдром резистентности к гормонам щитовидной железы;
- Синдром периферического сопротивления сосудов;
- Нахождение на большой высоте над уровнем моря;
- Прием лекарственных препаратов, содержащих трийодтиронин;
- Послеродовая дисфункция щитовидной железы;
- Хорионкарцинома;
- Низкий уровень тироксин-связывающего глобулина;
- Миеломная болезнь с высоким уровнем IgG;
- Нефротический синдром;
- Хронические заболевания печени;
- Гемодиализ.
Понижение концентрации свободного трийодтиронина характерно для следующих состояний:
- Гипотиреоидизм;
- Беременность;
- Возрастные изменения;
- Шок;
- Сепсис;
- Хронические тяжелые заболевания любых органов, кроме щитовидной железы;
- Хроническая почечная недостаточность;
- Первичная недостаточность надпочечников;
- Декомпенсированный цирроз печени;
- Острая легочная или сердечная недостаточность;
- Злокачественные опухоли на поздних стадиях;
- Тиреотоксикоз вследствие бесконтрольного приема тироксина;
- Диета с низким содержанием белка;
- Выраженный дефицит йода в организме;
- Снижение массы тела;
- Высокие физические нагрузки у женщин.
Сама тиреопероксидаза (ТПО) является ферментом, который необходим для синтеза Т3 и Т4 в щитовидной железе. При развитии аутоиммунного заболевания образуются антитела, повреждающие тиреопероксидазу и вызывающие хронический воспалительный процесс в щитовидке. Именно поэтому наличие антител к ТПО свидетельствует об аутоиммунном поражении железы: Базедовой болезни, тиреоидите Хашимото и др.
Примерно в 20 % случаев наличия антител к ТПО в крови аутоиммунное заболевание щитовидки отсутствует. Но у таких людей имеется высокий риск развития гипотиреоза в будущем. Кроме того, при появлении антител к ТПО во время беременности, у женщины имеется высокий риск (примерно 50 %) развития послеродового тиреоидита.
Антитела к ТПО в крови определяют для выявления и подтверждения тиреоидита Хашимото и диффузного токсического зоба (Базедовой болезни).
В норме концентрация антител к ТПО у детей и взрослых должна составлять 0 – 34 МЕ/мл. Если у ребенка или взрослого отсутствуют какие-либо симптомы и не выявляются признаки аутоиммунного поражения щитовидки, то концентрация антител к ТПО до 308 МЕ/мл считается условно нормальной.
Повышение титра антител к тиреопероксидазе наблюдается при следующих состояниях:
- Тиреоидит Хашимото;
- Диффузный токсический зоб (Базедова болезнь, болезнь Грейвса);
- Подострый тиреоидит де Кревена;
- Узловой токсический зоб;
- Послеродовая дисфункция щитовидной железы;
- Идиопатический гипотиреоз (причины неизвестны);
- Первичный гипотиреоз (иногда);
- Аутоиммунные заболевания, протекающие без поражения щитовидной железы (например, сахарный диабет, синдром Шегрена, системная красная волчанка, ревматоидный артрит и др.);
- Здоровые люди (антитела к ТПО могут определяться у 5 % здоровых мужчин и у 10 % здоровых женщин).
Понижение титра антител к тиреопероксидазе до нуля отмечается при раке щитовидной железы.
Представляют собой показатель повреждения клеток щитовидной железы.
Тиреоглобулин (ТГ) – это белок, из которого в щитовидной железе синтезируются гормоны – тироксин (Т4) и трийодтиронин (Т3). В норме этот белок находится только в тканях щитовидки, но когда клетки железы повреждаются, он выходит в системный кровоток, и иммунная система вырабатывает против него антитела. Соответственно, наличие в крови антител к ТГ является показателем разрушения клеток щитовидной железы любого генеза. Поэтому антитела к ТГ являются неспецифическим показателем повреждения щитовидки, и определяются в крови при аутоиммунных заболеваниях (тиреоидите Хашимото, болезни Грейвса), неаутоиммунных патологиях (идиопатической микседеме) и раке.
Антитела к ТГ – менее специфический и точный показатель для диагностики аутоиммунной патологии щитовидки по сравнению с антителами к тиреопероксидазе. Поэтому при подозрении на аутоиммунный процесс лучше всего сдавать анализы на антитела и к тиреопероксидазе, и к тиреоглобулину.
После лечения дифференцированного рака щитовидной железы с целью раннего выявления возможного рецидива проводят регулярное определение титра антител к тиреоглобулину и концентрации тиреоглобулина в крови (после стимуляции тиреотропным гормоном).
Таким образом, определение титра антител к тиреоглобулину проводится, главным образом, при подозрении на тиреоидит Хашимото и после удаления рака щитовидной железы для контроля рецидива.
В норме титр антител к тиреоглобулину, в зависимости от единиц измерения, принятых в лаборатории, должен составлять не более 1:100, или 0 – 18 Ед/л, или менее 115 МЕ/мл.
Повышение титра антител к тиреоглобулину в крови выше нормы характерно для следующих состояний:
- Аутоиммунный тиреоидит Хашимото;
- Диффузный токсический зоб (Базедова болезнь, болезнь Грейвса);
- Идиопатический гипотиреоз (микседема);
- Подострый тиреоидит де Кервена;
- Пернициозная анемия;
- Системная красная волчанка;
- Синдром Дауна;
- Синдром Тернера;
- Рецидив после оперативного лечения дифференцированного рака щитовидной железы.
Сам тиреоглобулин – это белок, находящийся в тканях щитовидной железы, из которого образуются гормоны трийодтиронин и тироксин. Наличие запасов тиреоглобулина в щитовидной железе позволяет в течение нескольких недель без перерывов обеспечивать выработку и поступление в кровоток тироксина и трийодтиронина в необходимом количестве. Сам тиреоглобулин непрерывно синтезируется в щитовидной железе под действием тиреотропного гормона, благодаря чему поддерживается его постоянный запас.
Увеличение концентрации тиреоглобулина в крови отмечается при разрушении тканей щитовидной железы, вследствие чего это вещество попадает в системный кровоток. Соответственно, уровень тиреоглобулина – это показатель наличия заболеваний, протекающих с разрушением тканей щитовидки (например, злокачественные опухоли, тиреоидиты, диффузный токсический зоб). Однако при раке щитовидной железы уровень тиреоглобулина в крови увеличивается только у 30 % пациентов. Поэтому определение уровня тиреоглобулина, главным образом, применяется для выявления рецидивов рака щитовидной железы и контроля эффективности терапии радиоактивным йодом.
В норме уровень тиреоглобулина в крови составляет 3,5 – 70 нг/мл.
Повышение концентрации тиреоглобулина в крови характерно для следующих состояний:
- Опухоль щитовидной железы (злокачественная или доброкачественная);
- Метастазы рака щитовидной железы;
- Подострый тиреоидит;
- Гипертиреоз;
- Эндемический зоб;
- Диффузный токсический зоб;
- Дефицит йода в организме;
- Состояние после лечения радиоактивным йодом.
Тиреотропный гормон вырабатывается гипофизом и оказывает стимулирующее воздействие на щитовидную железу, вызывая усиление ее активности. Именно под стимулирующим влиянием ТТГ щитовидка вырабатывает гормоны тироксин (Т4) и трийодтиронин (Т3).
Выработка самого ТТГ контролируется по механизму отрицательной обратной связи концентрацией тироксина и трийодтиронина в крови. То есть, когда в крови достаточно трийодтиронина и тироксина, гипофиз уменьшает выработку ТТГ, поскольку стимуляцию щитовидки нужно уменьшить, чтобы она не вырабатывала избыточное количество Т3 и Т4. Но когда концентрация Т3 и Т4 в крови низкая и нужно простимулировать щитовидку на выработку этих гормонов, гипофиз запускает усиленный синтез ТТГ.
При первичных гипотиреозах, когда происходит повреждение непосредственно щитовидной железы, характерно повышение концентрации ТТГ в крови на фоне низких уровней Т3 и Т4. То есть при первичных гипотиреозах щитовидная железа не может нормально работать, хотя и получает усиленную стимуляцию высокими количествами ТТГ. А вот при вторичных гипотиреозах, когда сама щитовидка в нормальном состоянии, но имеется нарушение работы гипоталамуса или гипофиза, в крови снижен уровень и ТТГ, и Т3, и Т4. Низкая концентрация ТТГ также наблюдается при первичных гипертиреозах.
Таким образом, очевидно, что определение уровня ТТГ в крови применяется при подозрении на гипотиреоз и гипертиреоз, а также для оценки эффективности заместительной гормонотерапии.
Необходимо знать, что концентрация ТТГ в крови в течение суток неодинакова, она колеблется в пределах нормальных значений. Так, наиболее высокие уровни ТТГ в крови бывают с 02-00 до 04-00 утра, а наиболее низкие – с 17-00 до 18-00 вечера. При бодрствовании в ночные часы нормальные колебания уровня ТТГ нарушаются. А с возрастом уровень ТТГ в крови постоянно повышается, хотя и не намного.
В норме концентрация ТТГ в крови у взрослых младше 54 лет составляет 0,27 – 4,2 мкМЕ/мл, старше 55 лет – 0,5 – 8,9 мкМЕ/мл. У детей до года концентрация ТТГ в крови колеблется в пределах 1,36 – 8,8 мкМЕ/мл, у детей 1 – 6 лет – 0,85 – 6,5 мкМЕ/мл, у детей 7 – 12 лет – 0,28 – 4,3 мкМЕ/мл, у подростков старше 12 лет – как у взрослых младше 54 лет. У беременных женщин во втором триместре (13 – 26 недель) уровень ТТГ составляет 0,5 – 4,6 мкМЕ/мл, в третьем триместре (27 – 42 неделя) – 0,8 – 5,2 мкМЕ/мл.
Повышение уровня ТТГ в крови характерно для следующих состояний:
- Первичное уменьшение функционирования щитовидной железы;
- Первичный гипотиреоз;
- Опухоли передней доли гипофиза (базофильная аденома и др.);
- Рак щитовидной железы;
- Тиреоидит Хашимото;
- Подострый тиреоидит;
- Эндемический зоб;
- Период после прохождения терапии радиоактивным йодом;
- Рак молочной железы;
- Опухоли легкого.
Понижение уровня ТТГ в крови характерно для следующих состояний:
- Первичный гипертиреоз (Базедова болезнь и др.);
- Вторичный гипотиреоз вследствие нарушений работы гипоталамуса и гипофиза;
- Токсическая аденома;
- Нарушение работы гипоталамуса (в том числе недостаток выработки рилизинг-гормонов, гипоталамо-гипофизарная недостаточность и т.д.);
- Травма или ишемия гипофиза после кровотечения;
- Токсический многоузловой зоб;
- Синдром Шихана (послеродовой некроз гипофиза);
- Подострый тиреоидит;
- Синдром Иценко-Кушинга;
- Голодание;
- Стресс;
- Беременность (в 20 % случаев);
- Пузырный занос;
- Хорионкарцинома.
Представляют собой маркер диффузного токсического зоба, так как появляются в крови при гипертиреозе.
В норме на клетках щитовидной железы имеются рецепторы к тиреотропному гормону (ТТГ). Именно с этими рецепторами и связывается имеющийся в крови ТТГ, который повышает функциональную активность щитовидки. С рецепторами может также связываться не только ТТГ, но и антитела, вырабатывающиеся иммунной системой в случае развития аутоиммунного процесса. В таких ситуациях антитела связываются с рецепторами вместо ТТГ, усиливают активность щитовидной железы, которая начинает постоянно вырабатывать большое количество трийодтиронина и тироксина, и не прекращает их синтез, даже когда в крови уже очень много гормонов, что и приводит к гипертиреозу. Таким образом, очевидно, что уровень антител к рецепторам ТТГ в крови является показателем гипертиреоза, и поэтому его определяют с целью подтверждения диффузного токсического зоба и врожденного гипертиреоза.
У новорожденных детей, родившихся от женщин с тиреотоксикозом, в крови может определяться повышенный уровень антител к рецепторам ТТГ, которые передались младенцу от матери через плаценту. У таких детей может присутствовать клиника тиреотоксикоза (выпученные глаза, тахикардия и т.д.), но его симптомы проходят в течение 2 – 3 месяцев, и состояние младенца полностью нормализуется. Такое быстрое выздоровление обусловлено тем, что через 2 – 3 месяца материнские антитела к рецепторам ТТГ, вызывавшие тиреотоксикоз, разрушаются, а сам ребенок здоров, и потому его состояние полностью нормализуется.
В норме уровень антител к ТТГ-рецепторам в крови должен составлять не более 1,5 МЕ/мл. Значения 1,5 – 1,75 МЕ/мл считаются пограничными, когда содержание антител уже не в норме, но еще и не сильно повышено. А вот истинно повышенными считаются значения антител к ТТГ-рецепторам более 1,75 МЕ/мл.
Повышение уровня антител к рецепторам ТТГ в крови характерно для следующих состояний:
- Диффузный токсический зоб (Базедова болезнь, болезнь Грейвса);
- Различные формы тиреоидитов.
Представляют собой маркер гипотиреоза, аутоиммунных заболеваний и рака щитовидной железы.
Микросомы – это небольшие структурные единицы в клетках щитовидной железы, внутри которых содержатся различные ферменты. При развитии патологии щитовидки на эти микросомы начинают вырабатываться антитела, которые повреждают клетки органа и поддерживают течение патологического процесса, провоцируя ухудшение функций щитовидной железы.
Появление в крови антимикросомальных антител свидетельствует об аутоиммунных заболеваниях, причем не только щитовидной железы, но и других органов (например, сахарного диабета, красной волчанки и т.д.). Кроме того, АТ-МАГ могут появляться в крови при любых заболеваниях щитовидки. Уровень антимикросомальных антител коррелирует со степенью тяжести патологии железы.
Поэтому определение уровня антимикросомальных антител проводится, главным образом, при гипотиреозе, подозрении на аутоиммунный тиреоидит, диффузный токсический зоб и рак щитовидной железы.
В норме уровень антимикросомальных антител в крови не должен превышать титр 1:100 или концентрацию 10 IU/ml.
Повышение уровня антимикросомальных антител в крови наблюдается в следующих случаях:
- Тиреоидит Хашимото;
- Гипотиреоз;
- Тиреотоксикоз (чаще всего на фоне диффузного токсического зоба);
- Рак щитовидной железы;
- Ревматоидный артрит;
- Синдром Шегрена;
- Герпетиформный дерматит;
- Коллагенозы (системная красная волчанка, склеродермия и др.);
- Пернициозная анемия;
- Аутоиммунный гепатит;
- Миастения беременных;
- Прием препаратов радиоактивного йода;
- После операций на щитовидной железе;
- У здоровых людей в 5 % случаев.
Определение концентрации данного белка используется в случаях, когда повышение или понижение уровня трийодтиронина (Т3) или тироксина (Т4) не сочетается с поражением щитовидной железы по данным других обследований или отсутствуют клинические симптомы заболевания. Иными словами, когда уровень гормонов щитовидки (Т3 и Т4) повышен или понижен, но клиническая симптоматика отсутствует, и нужно понять, с чем это связано, проводят определение уровня тироксин-связывающего глобулина.
В норме концентрация тироксин-связывающего глобулина в крови у детей и взрослых составляет от 16,8 до 22,5 мкг/мл.
Повышение концентрации тироксин-связывающего глобулина характерно для следующих состояний:
- Беременность;
- Прием препаратов, содержащих эстрогены, в том числе оральных контрацептивов;
- Наследственные заболевания;
- Инфекционный гепатит;
- Острая почечная недостаточность.
Понижение уровня тироксин-связывающего глобулина характерно для следующих состояний:
- Недостаточное поступление белков с пищей;
- Синдром мальабсорбции;
- Нефротический синдром;
- Акромегалия;
- Недостаточность функции яичников;
- Наследственные заболевания;
- Прием андрогенов или кортикостероидных гормонов (Дексаметазон, Преднизолон и т.д.).
Кальцитонин является гормоном, вырабатываемым щитовидной железой и снижающим уровень кальция в крови. Уровень этого гормона значительно повышается при злокачественных опухолях щитовидной железы, легких, молочных желез, простаты. Поэтому определение уровня кальцитонина используется в качестве онкомаркера рака указанных локализаций и для оценки состояния обмена кальция.
В норме уровень кальцитонина в крови у взрослых женщин составляет менее 11,5 пг/мл, у мужчин – менее 18,2 пг/мл, а у детей менее 7,0 пг/мл.
Повышение уровня кальцитонина в крови характерно для следующих состояний:
- Медуллярный рак щитовидной железы;
- Неполностью удаленная опухоль или отдаленные метастазы медуллярного рака щитовидной железы;
- Гиперплазия С-клеток щитовидной железы;
- Псевдогипопаратиреоидизм;
- Синдром Золлингера-Эллисона;
- Злокачественные опухоли нейроэндокринной природы, легких, молочной железы, поджелудочной железы и простаты (не всегда);
- Болезнь Педжета;
- Опухоли клеток системы APUD;
- Пернициозная анемия;
- Хроническая почечная недостаточность;
- Карциноидный синдром;
- Алкогольный цирроз печени;
- Острый панкреатит;
- Рак крови;
- Беременность.
Щитовидная железа: анализы на гормоны, уровень ТТГ, заболевания, полезные и вредные продукты, препараты йода – видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Свободный гормон щитовидной железы Т4 Тироксин. Норма у женщин в анализе, на УЗИ, расшифровка. Препараты с тироксином для похудения
Тироксин является одним из двух йодсодержащих гормонов щитовидной железы. Дефицит или избыток выработки вещества вызовет нарушения в организме в сторону неестественного замедления или, напротив, ускорения обмена веществ. Коррекция уровня возможна после диагностики, под контролем эндокринолога.
Тироксин (Т4) и трийодтиронин (Т3) – тиреоидные гормоны щитовидной железы (йодтиронины). Йодтиронины, как и прочие гормоны – это биоактивные вещества, регулирующие деятельность организма. Биоактивность Т4 мала, фактически он является сырьем для производства Т3.
Поэтому говорить следует не столько о функциях тироксина, сколько о роли тиреогормонов, выраженной в следующих аспектах:
- увеличение скорости обменных процессов – синтеза и распада белков, жиров и углеводов, позволяющего высвободить полученную с пищей энергию и обеспечить оптимальную массу и температуру тела;
- поддержание активности головного мозга (психики и мышления) и эндокринных желез (выброса инсулина, гормонов гипофиза и надпочечников). Т4 и Т3 способствуют возбуждению нервной системы, влияют на продолжительность сна;
- снабжение тканей организма кислородом – за счет повышения синтеза транспортных белков крови и стимуляции дыхания;
- поддержка работы сердца – кровотока, частоты и силы сокращений сердечной мышцы, артериального давления, нормализация уровня холестерина;
- обеспечение тонуса мышечной системы – касается и гладкой мускулатуры внутренних органов (кишечника);
- регуляция роста и развития (у детей и подростков). В первые годы жизни тиреогормоны влияют на рост головного мозга и скелета;
- стимуляция репродуктивной функции – гормон вызывает утолщение слизистой матки у женщин при подготовке организма к зачатию. Норма тироксина необходима для поддержания либидо, нормальной потенции у мужчин и протекание менструаций у женщин.
У тироксина нет специфических органов-мишеней, страдающих при избытке или недостатке. Нарушение его концентрации приводит к системным сбоям.
Влияние тироксина может быть неоднозначным при серьезных отклонениях от нормы. Например, к нарушению потенции может приводить, как сниженный, так и избыточный уровень гормона.
Выработка тироксина происходит в функциональных клетках щитовидной железы – тиреоцитах.
Упрощенный алгоритм синтеза следующий:
- Захват тиреоцитами из кровотока тирозина (белка, поступающего с пищей), необходимого для выработки белка тиреоглобулина.
- Захват и накопление тиреоцитами йода.
- Связывание тиреоглобулина с йодом под воздействием фермента тиреопероксидазы.
- Расщепление связанной молекулы с образованием 5–6 молекул Т4 и Т3.
Расщепление йодированного тиреоглобулина и выброс гормонов в кровь регулируется тиреотропным гормоном гипофиза – ТТГ.
При выбросе Т4 в кровоток, большая его часть сразу связывается с транспортными белками. Лишь 0,1–0,4 % остается несвязанным – это свободный тироксин.
Основные различия между связанным и свободным тироксином представлены в таблице:
| Свободный Т4 | Связанный Т4 |
| Обладает гормональной активностью | Не выполняет гормональных функций |
| Содержится в крови в малых количествах | Содержание в кровотоке велико |
| Находится в крови непродолжительное время | Может циркулировать долго, превращаясь в свободный Т4 при сильном стрессе |
Общий тироксин – это суммарная концентрация связанного и свободного гормона. Общий тироксин проще определить в лабораторных условиях, однако свободный тироксин – более информативный показатель, позволяющий сразу сузить круг возможных нарушений.
И тироксин, и Т3 представляют собой йодированные производные тирозина. С точки зрения структуры молекулы разница в количестве атомов йода – в тироксине (Т4) их четыре, а в Т3 – три.
Тироксин – гормон щитовидной железы, обладающий низкой биологической активностью. Большая часть Т4 играет роль предшественника Т3, в который он преобразуется в тканях органов-мишеней путем удаления 1 атома йода. Именно Т3 связывается с клетками и влияет на обмен веществ.
Отличаются гормоны и уровнем содержания в кровотоке, щитовидная железа выбрасывает их в такой пропорции:
- от 2/3 до 4/5 тиреогормонов – в виде тироксина (Т4);
- 1/3 или 1/5 – в виде трийодтиронина (Т3).
Тироксин – гормон щитовидной железы, наибольший уровень которого фиксируется у новорожденных. Ближе к 20 годам он постепенно падает и далее остается неизменным.
Общий тироксин измеряют в нмоль/л, его нормы составляют:
- 59–135 нмоль/л (мужчины);
- 71–142 нмоль/л (женщины).
После 60 лет норма не зависит от гендерной принадлежности и составляет 65–138 нмоль/л.
Свободный тироксин измеряют в пмоль/л (поскольку его уровень в крови значительно меньше).
Нормы такие:
- 12,6–21 пмоль/л (мужчины);
- 10,8–22 пмоль/л (женщины).
При беременности общий тироксин неинформативен, нормы свободного гормона будут отличаться по триместрам:
- 1 триместр – 12,1–19,6;
- 2 триместр – 9,6–17;
- 3 триместр – 8,4–15,6.
Тироксин – гормон щитовидной железы, недостаток которого ведет к развитию симптокомплекса гипотиреоза.
Йододефицит (острый) приводит к такому состоянию нечасто, среди распространенных причин:
- аутоиммунный тиреоидит – иммунная система «атакует» функциональные клетки щитовидной железы, разрушая ее;
- злокачественные перерождения железистой ткани;
- врожденное недоразвитие или отсутствие железы;
- оперативное лечение (удаление органа – полностью или большей части) либо терапия радиоактивным йодом;
- нарушения в работе гипофиза или гипоталамуса (в том числе послеродовый некротический процесс);
- подавление гормона, уже выброшенного в кровь при заражении крови, воспалении поджелудочной железы или шоковых состояниях (дефиците сна, стрессах);
- особенности питания – недостаток потребления белка, дефицит селена, избыток калия или кальция, не позволяющего железе захватывать йод;
- прием медикаментов – наркотических веществ, лития, оральных контрацептивов, стероидных гормонов, Амиодарона, Анальгина.
Гипотирезоз может стать следствием консервативной терапии избытка тироксина в крови (тиреотоксикоза).
Гипотиреоз на ранней стадии может не проявлять себя в течение 10-20 лет (субклиническая стадия) – обнаружить его можно только путем исследования крови на ТТГ.
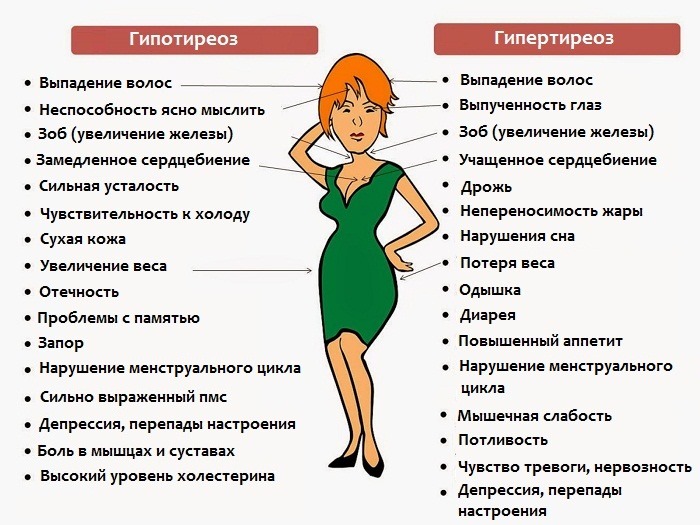
Развитие выраженного гипотиреоза дает множество неспецифических (ассоциируемых с другими заболеваниями) признаков со стороны:
- сердца и сосудов – замедление пульса, повышение нижнего давления, рост уровня холестерина в крови с появлением атеросклеротических бляшек;
- нервной системы – вялость, сонливость, депрессия, нарушение памяти и концентрации внимания;
- пищеварительной системы – желчнокаменная болезнь, нарушение моторики желчевыводящих путей, запоры;
- опорно-двигательной системы – слабость и судороги мышц, отеки и боль в суставах;
- половой системы – любые нарушения менструации, бесплодие, эректильная дисфункция;
- кожных покровов – потеря волос, ломкость ногтей, увеличение веса, сухость кожи и зябкость;
- выделительной системы – отеки, особенно в области лица, уменьшение глазных щелей, опухание носовых ходов и языка, вызывающие нарушение речи или носового дыхания.
Выраженность симптомов может варьироваться от слабых до угрожающих жизни проявлений.
Чрезмерная концентрация гормона в большинстве случаев обусловлена гиперфункцией щитовидной железы, возникающей на фоне:
- диффузного или узлового токсического зоба, токсической аденомы щитовидной железы;
- метастазов рака органа;
- воспаления железы (тиреоидита), в том числе аутоиммунного или посттравматического;
- бесконтрольного употребления тиреогормонов;
- процедур с использованием йодсодержащих контрастных веществ (коронарографии);
- негативных внешних условий – отравления на производстве, алкогольной или никотиновой зависимости;
- опухолей гипофиза, вырабатывающих ТТГ;
- тератомы яичников – редкого типа опухоли, синтезирующей тиреогормоны;
- чрезмерного поступления йода в организм.
При беременности тиреотоксикоз может сопровождать тяжелый токсикоз и пузырный занос (аномальное развитие эмбриона с появлением кист).
Увеличение концентрации в крови Т4 и Т3 вызывает неадекватное ускорение процессов обмена. Наиболее опасным признаком гипертиреоза является влияние гормонов на миокард, вызывающее сердцебиение, усиление сердечных сокращений, одышку, аритмию, отечность.
Реакция прочих систем на гормональную стимуляцию следующая:
- желудочно-кишечный тракт – беспричинная диарея, увеличение печени, резкое снижение веса при неизменном или даже возросшем аппетите. В пожилом возрасте аппетит может снижаться;
- нервная система – нервозность, перевозбуждение, эмоциональная неустойчивость, высокая скорость мыслительных процессов и речи, нарушение концентрации и сна;
- репродуктивная система – скудные и нерегулярные менструации у женщин, снижение потенции и гинекомастия (рост молочных желез) у мужчин, бесплодие;
- опорно-двигательный аппарат – снижение мышечной массы, утомление и тремор мышц или конечностей, разрушение костной ткани (остеопороз);
- кожных покровов и волос – истончение кожи и ногтей, выпадение волос, крапивница;
- терморегуляции – повышенное потоотделение, лихорадка, непереносимость высоких температур;
- органов зрения – смещение глазного яблока вперед и иногда наружу, с нарушением его движения, редким морганием, двоением, сухостью глаз.
В норме продукция тироксина в период вынашивания плода повышается – его продукцию подстегивает «гормон беременности» ХГТ. Увеличение синтеза Т4 требуется для обеспечения энергией организма матери и построения органов ребенка.
Однако нефизиологическое увеличение или отсутствие роста концентрации тироксина могут привести к негативным последствиям:
- аномалии строения внутренних органов и систем новорожденного;
- выкидыш;
- послеродовые заболевания железы у матери и зоб – у плода.
Гипер- и гипотиреоз при беременности одинаково опасны, однако нехватку тироксина регистрируют намного чаще.
Основных механизмов ее появления у женщин без выявленных ранее нарушений два:
- работа железы на «пределе» возможностей до зачатия вызывает бессимптомный гипотиреоз в процессе беременности;
- имевшийся скрытый гипотиреоз в ходе вынашивания обретает выраженный характер.
Особенно опасен гипотиреоз в первом триместре. Поэтому исследование на ТТГ (маркер сниженной выработки гормонов) желательно проводить перед зачатием, а также обязательно – на 8–12 неделе.
Исследование обязательно для женщин из групп риска:
- переболевших тиреоидитом;
- имеющих подтвержденную дисфункцию железы;
- страдающих аутоиммунными заболеваниями или обменными нарушениями.
При наличии подтвержденного гипотиреоза у женщины, планирующей беременность, необходима медикаментозная коррекция гормонального фона до зачатия.
Для определения Т4 общего/свободного необходим забор крови из вены.
Его производят:
- утром (чаще всего) – ужин не позже 18.00;
- в дневное время – интервал после легкого приема пищи должен быть не менее 4 часов (допускается пить воду);
- по определенному графику – если анализ проводится для мониторинга назначенной терапии.
| Диагноз | ТТГ | Т4 и Т3 |
| Скрытый гипотиреоз | повышен | норма |
| Выраженный | повышен | снижены |
| Вторичный гипотиреоз | норма | снижены |
| Скрытый гипертиреоз | снижен | норма |
| Гипертиреоз | снижен | повышены |
| Гипертиреоз на фоне опухолей гипофиза вырабатывающих ТТГ | повышен | повышены |
Эндокринолог в состоянии адекватно оценить связь между уровнями гормонов (ТТГ, свободные и общие Т3 и Т4) и назначить дальнейшее обследование (УЗИ) или лечение.
Ультразвуковое исследование щитовидной железы позволяет выявить:
- увеличение объема (норма составляет 19 мл женщин и 25 мл у мужчин), изменения контуров органа;
- диффузные (распределенные) или узловые изменения тканей;
- абсцессы при воспалении органа (тиреоидите);
- неоднородное уменьшение размеров железы, участки соединительной ткани при гипотиреозе.
Процедура неинвазивна, заключается в сканировании датчиком области шее.
Среди особенностей подготовки к УЗИ:
- отсутствие необходимости выдерживать интервал после приема пищи. Однако обильной еды следует избегать – чтобы предупредить рвотный рефлекс при нажатии датчика на шею;
- менструации или беременность не являются противопоказанием к процедуре;
- в ходе УЗИ следует расслабить мышцы шеи и постараться не двигаться.
Тактика лечения зависит от причин, вызвавших заболевание и индивидуальных особенностей (возраст, сопутствующие заболевания).
Общие закономерности такие:
- вторичный гипотиреоз требует коррекции основного нарушения;
- лекарственный гипотиреоз устраняется путем отмены медикаментов;
- йододефицитный гипотиреоз лечится приемом йода и селена, поливитаминов.
Однако чаще всего требуется заместительная терапия – прием тироксина (L-тироксина).
Абсолютными показаниями для него являются:
- выраженный гипотиреоз любой этиологии;
- любой вид дефицита у беременной женщины или при планировании зачатия;
- аутоиммунный тиреоидит (болезнь Хашимото);
- хирургически удаленная щитовидная железа или ее большая часть.
В двух последних случаях терапию назначают пожизненно.
В ходе лечения пациенту необходимо соблюдать ряд правил:
- принимать назначенную дозу следует ежедневно, без перерывов;
- пить таблетку 1 раз в сутки (независимо от дозы), с утра, минимум за полчаса до еды (можно больше), запивая водой;
- посещать эндокринолога по предписанному графику для контроля ТТГ – 3-4 измерения уровня гормона за год позволят определить оптимальную дозу, затем анализ сдается ежегодно;
- регулярно измерять давление и пульс, в случае сбоев – обращаться к врачу для коррекции дозы (для пациентов с заболеваниями сердца и сосудов).
Результат после приема заметен не сразу, иногда на устранение симптомов требуются недели.
Гипертиреоз часто сочетается с диффузными или узловыми изменениями органа, опухолями. Поэтому тактика лечения может включать хирургический этап.
Консервативный этап может быть самостоятельным или предварять радикальное лечение. Он заключается в приеме тиреостатиков – препаратов, угнетающих выработку гормонов Т3 и Т4 – Тиамазол, Карбимазол, Пропилтиоурацил. Подавление «неправильной» работы железы сочетается с приемом тиреогормонов в таблетках – с целью избежать медикаментозного гипотиреоза.
Если имеются одиночные крупные узлы или разрастания тканей железы – участка или всего органа, а также злокачественные перерождения, показано хирургическое удаление поврежденных тканей или альтернативный вариант – терапия радиоактивным йодом.
Второй метод дает результат, сходный с операцией через 2–3 месяца, однако не позволяет удалить крупные узлы или обширные диффузные изменения.
При гипертиреозе, вызванном воспалительным процессом в железе, допустимо в качестве базового лечения использовать бета-адреноблокаторы (Атенолол, Метапролол, Пропранолол), которые не снижают выброс гормонов, но подавляют их влияние на организм.
Применения тиреогормонов для похудения имеет свои «за» и «против».
С одной стороны, тироксин способствует:
- ускорению обменных процессов;
- сжиганию калорий и повышению работоспособности на тренировках;
- улучшению моторики кишечника;
- снижению аппетита – позволяет легче переносить диету.
С другой стороны:
- значительная прибавка в весе редко провоцируется только гормональными сбоями – свой вклад вносит и образ жизни;
- прием тироксина в адекватных дозах должен сочетаться с физическими нагрузками и правильным питанием. Выраженное похудение только с приемом гормона требует больших доз – такое вмешательство в гормональный фон небезопасно и может привести к обратному результату;
- с точки зрения эндокринологов прием гормонов без предварительной диагностики недопустим;
Поэтому перед применением желательно сдать анализы крови на ТТГ, Т3, Т4 и обсудить целесообразность приема с эндокринологом. Если гормоны вырабатываются в нормальных количествах, принимать тиреопрепараты следует с повышенной аккуратностью.
Общие правила приема такие:
- типовая доза – 1,8 мкг на 1 кг веса;
- доза при избыточном весе – 2 мкг на 1 кг;
- доза при нарушениях в работе сердца и сосудов – 0,9 мкг на 1 кг;
- начинать следует с суточной дозы 100 мкг (независимо от отвеса), затем ее можно увеличить до 200 –300 мкг.
Некоторые спортсмены рекомендуют сочетать прием с бета-адреноблокаторами.
Среди популярных препаратов с тироксином:
- L-тироксин Берлин-Хеми;
- Эутирокс;
- Левотироксин;
- Баготирокс.
Стоимость одной упаковки дозировкой 100 мкг на таблетку для перечисленных препаратов составит 120–180 рублей.
Тироксин – гормон щитовидной железы, коррекция концентрации которого возможна с привлечением нетрадиционной медицины. Основой для гомеопатических препаратов служит растительное сырье, подвергаемое разведению для получения малых доз. Индивидуально подобранные дозы позволяют использовать одни и те же препараты при гипо- и гиперфункции.
Основные принципы гомеопатического лечения такие:
- сырьем для препаратов являются минералы и прочие органические вещества, полученные от человека или животных;
- лечение запущенных состояний допускает сочетание традиционных и гомеопатических средств на начальном этапе под контролем лечащего врач и гомеопата, затем химические медикаменты постепенно отменяют.
Гомеопатия разрешена для приема у детей, беременных женщин и пожилых людей.
Оптимально, когда переход на гомеопатическое лечение инициирован опытным врачом традиционной медицины.
При приеме гомеопатических средств следует соблюдать ряд правил:
- гранулы следует рассасывать под языком, капли – капать на кусок сахара и также рассасывать;
- гранулы можно брать только ложкой (не руками);
- интервал между приемом 2-х гомеопатических средств или гомеопатического и традиционного средства должен быть не менее 1 часа;
- интервал до и после приема пищи – 1 час;
- гомеопатия несовместима с алкоголем, пряностями, кофе и крепким чаем;
- от вдыхания резких запахов (камфара) на время терапии следует отказаться.
Популярные препараты при гипертиреозе – Скрофулярия, Спонгия, Йодум. Гипотиреоз устранить гомеопатией сложнее, используются препараты – Тиреоидин, Каустикум, Спонгия, Бромум, Селен.
В домашних условиях для коррекции гипотиреоза можно применять фотосредства, народные рецепты и соблюдать специальную диету.
При этом учесть следует:
- подобное лечение допустимо при небольших отклонениях от нормы без осложнений дефицита, новообразований или перенесенных операций на железе;
- ждать быстрых результатов от такой терапии не следует;
- домашние методы более целесообразны для профилактики.
Все домашние средства направлены на восполнение недостатка йода, повлиять на гипотиреоз, вызванный системными заболеваниями они не в силах.
Рецепты народной медицины полезны в комплексе, при отсутствии противопоказаний и аллергии их можно применять практически без ограничений.
Среди популярных средств:
- дурнишник – растение, содержащее рекордное количество йода. Можно приобрести в виде экстракта или травы для приготовления отваров;
- перловую и ячневую кашу;
- выпечку и сдобу;
- жирное мясо;
- соленые и острые сыры;
- огурцы, редис;
- чай, кофе, шоколад;
- наваристые мясные, молочные или бобовые супы.
- ранний атеросклероз, ишемическую болезнь сердца, инфаркты и инсульты;
- кишечную непроходимость;
- бесплодие;
- иммунные нарушения;
- онкологические заболевания;
- нервно-психические расстройства;
- тиреоидную кому – с выраженными отеками, сниженным пульсом, одышкой и высокой вероятностью гибели пациента.
- потреблять с пищей или витаминами достаточного количества йода, однако не пытаться бесконтрольно компенсировать им замеченные симптомы;
- поддерживать в рационе достаточный уровень белка, принимать поливитамины;
- наладить режим труда, отдыха и сна;
- отказаться от злоупотребления алкоголем и никотином;
- при появлении симптомов обращаться к эндокринологу за диагностикой, не пренебрегать профилактическими обследованиями;
- не допускать самолечения, самостоятельного изменения дозы, отмены препаратов с тироксином.

При гипертиреозе общие правила те же, однако рацион должен быть более калорийным.
Исключить следует:
Игнорирование признаков дефицита гормона или попытки самолечения могут вызвать:
Наиболее опасным осложнением гипертиреоза является тиреотоксический криз (диагностируют только у женщин) – симптоматика обостряется вплоть до сердечной недостаточности, бредовых состояний, дистрофии тканей всех органов, истощения и летального исхода. Переизбыток гормона может приводить к анорексии и остеопорозу.
Уменьшить риск гипо- и гипертиреозов различной природы можно, учтя такие рекомендации:
Гормоны щитовидной железы, в том числе тироксин, играют роль в обеспечении жизненно важных функций организма. При адекватной и своевременной терапии гипо- и гипертиреоза качество и продолжительность жизни пациентов не страдает.
Оформление статьи: Лозинский Олег
Гормоны щитовидной железы и их значение:
источник